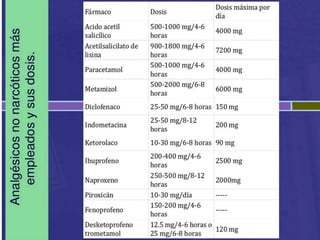
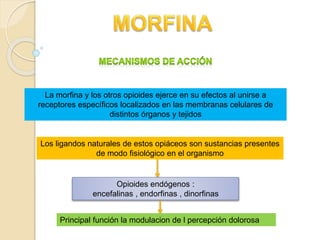
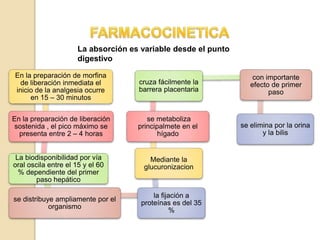
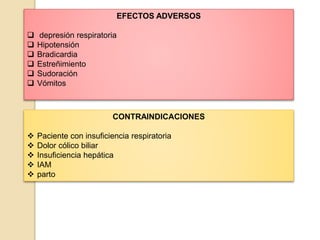
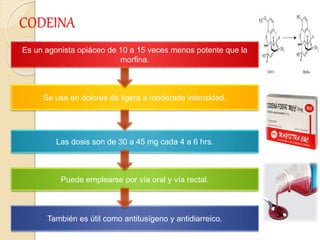
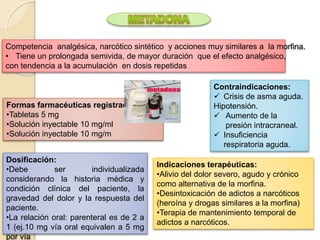
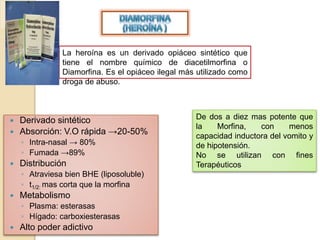
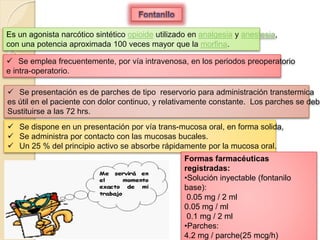
El documento resume los principales tipos de analgésicos no narcóticos y narcóticos. Los analgésicos no narcóticos incluyen inhibidores de las prostaglandinas y de los receptores sensibilizados. Los analgésicos narcóticos, también llamados opioides, incluyen la morfina, codeína, tramadol y fentanilo, los cuales actúan uniéndose a receptores opioides para aliviar el dolor. El documento también describe las vías de administración, efectos, contraindicaciones y advertencias para el uso seguro de