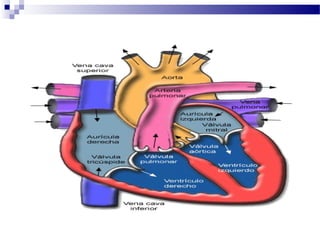
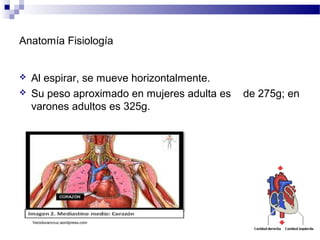
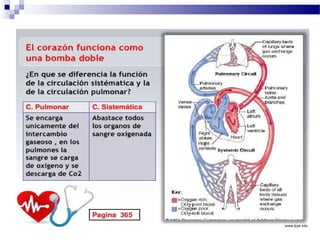
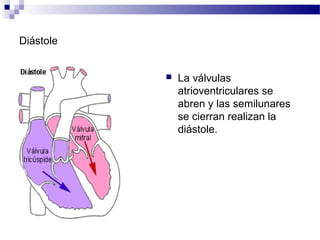
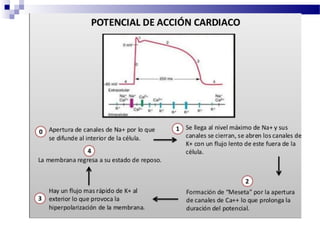
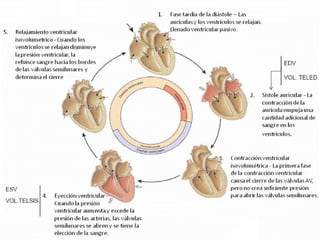
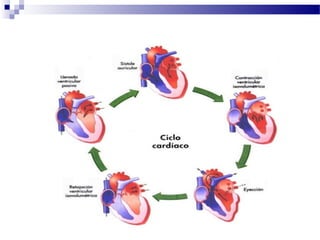
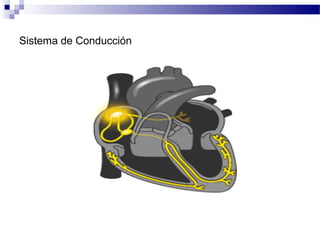
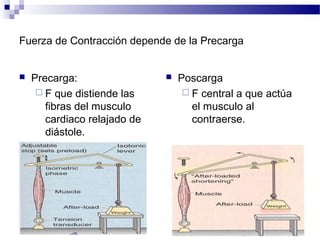
El documento describe la anatomía y fisiología del sistema cardiovascular. Explica las estructuras del corazón como las aurículas, ventrículos, válvulas y sistema de conducción. Describe la electrofisiología de las células cardiacas y el control neurológico del corazón. También define conceptos como precarga, poscarga, fracción de eyección y cómo se calculan parámetros hemodinámicos como gasto cardiaco e índice cardiaco.