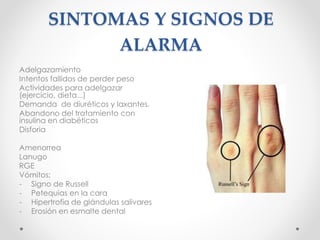
Este documento describe los trastornos de la conducta alimentaria, incluyendo la anorexia nerviosa, bulimia nerviosa y trastornos de la conducta alimentaria atípicos. Define sus síntomas, factores de riesgo, tratamiento y pronóstico. Se enfoca en la detección temprana, evaluación y rehabilitación nutricional para tratar estos trastornos.