Este documento describe la apendicitis aguda, incluida su definición, epidemiología, etiología, fisiopatología, diagnóstico y tratamiento. La apendicitis aguda es una inflamación aguda del apéndice vermiforme, generalmente causada por la obstrucción del lumen. Los síntomas principales son dolor abdominal agudo que comienza en el abdomen medio y luego se localiza en el cuadrante inferior derecho, acompañado de fiebre, anorexia, náuseas y vómitos. El diagnó



![Apendicitis aguda Generalidades
BASICS
Definición
La apendicitis aguda es una inflamación aguda del apéndice vermiforme, muy probablemente debida a la
obstrucción del lumen del apéndice (mediante fecalito, heces normales, agentes infecciosos o hiperplasia
linfoide).[1] [2]
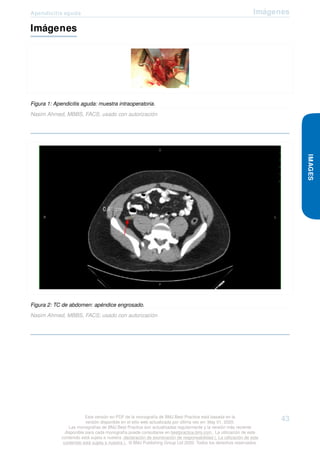
Apendicitis aguda: muestra intraoperatoria.
Nasim Ahmed, MBBS, FACS; usado con autorización
Epidemiología
La apendicitis aguda es una de las emergencias abdominales quirúrgicas agudas más comunes.[4] De
2006 a 2007, se trataron más de 34,600 casos en los hospitales del Reino Unido. La mayoría de los casos
se produjeron en el grupo de edad de 15 a 59 años. Una gran mayoría (29,576) se presentaron como
emergencias médicas.[5] En los Estados Unidos se realizan más de 250,000 apendicectomías cada año;
sin embargo, la incidencia es menor en las poblaciones en las que se consume una dieta alta en fibra.[6] [7]
El riesgo general de por vida de desarrollar apendicitis aguda es de 8.6% para los hombres y 6.7% para las
mujeres; el riesgo de por vida de apendicectomía es de aproximadamente el 12% en los hombres y 23% en
las mujeres.[8] [9]
A nivel mundial, la incidencia conjunta de apendicitis o apendicetomía es de alrededor de 100 por
cada 100,000 años-persona.[10] Los datos sugieren un rápido aumento de la incidencia en los países
recientemente industrializados.[10] La afección se observa con mayor frecuencia en pacientes de edades
comprendidas entre los primeros años de la adolescencia y los últimos años de la década de los 40. Hay un
ligero predominio masculino sobre femenino (1.3:1).
Etiología
La obstrucción del lumen del apéndice es la causa principal de la apendicitis aguda. Los fecalitos (una
masa dura de materia fecal), las heces normales o la hiperplasia linfoide son las causas principales de
obstrucción. Los datos retrospectivos sobre la apendicectomía sugieren una prevalencia de fecalitos del
14% al 18% (entre los pacientes con una indicación clínica/síndrome clínico de apendicitis o los pacientes
de apendicectomía de emergencia, respectivamente).[11] [12] En los pacientes sometidos a apendicectomía
de urgencia, la prevalencia de fecalitos fue del 39.4% en la apendicitis perforada, pero solo del 14.6% en la
apendicitis no perforada.[11]
Existe evidencia que sugiere una etiología neuroinmune en algunos casos, pero esto aún se encuentra en
proceso de estudio.[13]
4 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-4-320.jpg)
![Apendicitis aguda Generalidades
Fisiopatología
El lumen distal a la obstrucción apendicular comienza a llenarse de mucosidad y actúa como una
obstrucción en asa cerrada. Esto conduce a la distensión y a un aumento en la presión intraluminal
e intramural. A medida que la afección avanza, las bacterias residentes del apéndice se multiplican
rápidamente. Las bacterias más comunes que se encuentran en el apéndice son Bacteroides fragilis y
Escherichia coli.[14]
La distensión del lumen del apéndice causa anorexia refleja, náuseas y vómitos, y dolor visceral alrededor
del ombligo, basándose en los orígenes embrionarios del apéndice.
A medida que la presión del lumen supera la presión venosa, los pequeños capilares y vénulas se
trombosan pero las arteriolas permanecen abiertas, razón por la cual el apéndice se ingurgita y congestiona.
El proceso inflamatorio pronto involucra la serosa del apéndice, de ahí el peritoneo parietal en la región, que
causa el clásico dolor del cuadrante inferior derecho en el punto de McBurney.
Una vez que las pequeñas arteriolas están trombosadas, el área del borde trombosadas se vuelve
isquémica, y se produce el infarto y la perforación. Las bacterias se filtran a través de las paredes y se
forma pus (supuración) dentro y alrededor del apéndice. Las perforaciones generalmente se observan justo
después de la obstrucción y no en el extremo del apéndice.[15]
BASICS
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
5](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-5-320.jpg)
![Apendicitis aguda Diagnóstico
DIAGNOSIS
Casos clínicos
Casos clínicos #1
Un hombre de 22 años de edad presenta en el servicio de urgencias con dolor abdominal, anorexia,
náuseas y febrícula. El dolor comenzó en la región abdominal media hace 6 horas y ahora está
localizado en el cuadrante inferior derecho del abdomen. El dolor es de naturaleza constante y se agrava
al toser. La exploración física revela febrícula (38 °C; 100.5 °F), dolor a la palpación en el cuadrante
inferior derecho (signo de McBurney) y leucocitosis (12 x 10^9/L o 12,000/microlitro) con 85% de
neutrófilos.
Casos clínicos #2
Una niña de 12 años de edad presenta aparición repentina de dolor abdominal severo generalizado
asociado con náuseas, vómitos y diarrea. En la exploración física, parece enferma y tiene una
temperatura de 40 °C (104 °F). Tiene el abdomen tenso con sensibilidad a la palpación y rigidez
generalizadas. No hay borborigmos presentes.
Otras presentaciones
La anatomía apendicular atípica, como un apéndice retrocecal o largo, puede presentarse con dolor de
espalda, cadera o del lado izquierdo del abdomen, que se confunde con un diagnóstico intrabdominal
alternativo. En el caso de los pacientes de edad avanzada, existen menos probabilidades de que se
manifiesten los síntomas clásicos y pueden presentar dolor abdominal inespecífico sin características
asociadas, o confusión. El retraso en la presentación o el diagnóstico en este grupo genera un mayor
riesgo de morbilidad y mortalidad. El diagnóstico de apendicitis aguda durante el embarazo por lo
general se retrasa, dado que la ubicación del dolor está afectada por el desplazamiento del apéndice
a causa del útero, y los síntomas como náuseas y vómitos frecuentemente se asocian con el mismo
embarazo.[3]
Abordaje paso a paso del diagnóstico
La historia y la exploración física constituyen el enfoque inicial en la evaluación de un paciente con posible
apendicitis.[2] Es una práctica rutinaria en los EE.UU. solicitar una tomografía computarizada (TC) para los
pacientes que se presentan en el servicio de urgencias con características de apendicitis aguda.[25]
Las herramientas de decisión clínica validadas, como la puntuación de Alvarado, demuestran una gran
sensibilidad y son útiles para excluir la apendicitis, pero carecen de especificidad.[26] [27] [28]
Se recomienda hacer una ecografía o una resonancia magnética (IRM) del abdomen si la paciente está
embarazada.[29] [30] Las mujeres en edad fértil deben someterse a un examen pélvico para descartar otra
patología pélvica.[31]
6 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-6-320.jpg)
![Apendicitis aguda Diagnóstico
Antecedentes
El dolor abdominal es la dolencia principal en la presentación. Por lo general, el dolor comienza en
la región abdominal media y luego (de 1 a 12 horas después) migra al cuadrante inferior derecho.
Generalmente, el dolor es constante y se presenta con calambres abdominales intermitentes y, por lo
general, empeora al moverse y al toser.
La localización del dolor puede variar según la ubicación del apéndice:
• El apéndice retrocecal puede causar dolor de espalda o en fosa lumbar
• El apéndice retroileal puede causar dolor testicular debido a la irritación de la arteria espermática o
el uréter
• El apéndice pélvico puede causar dolor suprapúbico
• Un apéndice largo con inflamación del extremo en el cuadrante inferior izquierdo puede causar
dolor en esa región.
La anorexia es otro síntoma importante casi siempre asociado con la apendicitis aguda.[32] Sin anorexia,
el diagnóstico de apendicitis aguda es cuestionable. Las náuseas y los vómitos también están presentes
en el 75% de los pacientes.[32] El estreñimiento absoluto es una característica tardía.
La secuencia de presentación en el 95% de los pacientes con apendicitis aguda suele comenzar con la
anorexia, seguida de dolor abdominal y luego vómitos.[32] Sin embargo, en pacientes embarazadas, las
únicas características que se demostró que se asocian significativamente a un diagnóstico de apendicitis
son náuseas, vómitos y peritonitis local.[33]
La apendicitis con complicaciones (perforación o absceso intrabdominal) es más probable cuando los
síntomas perduran más y en pacientes de edad avanzada (>50 años).[34] [35]
Exploración física
Generalmente, no hay cambios significativos en las constantes vitales. La temperatura corporal puede
aumentar ligeramente (un promedio de 1 °C; [1.8°F]). En pacientes que se presentan con fiebre alta,
debe considerarse otro diagnóstico.[36] La taquicardia también puede estar presente.[37]
Un signo clásico es el abdomen doloroso a la palpación en el cuadrante inferior derecho (signo de
McBurney) y signo de Blumberg, si el apéndice es anterior. También puede haber dolor en el cuadrante
inferior derecho después de la compresión del cuadrante inferior izquierdo (signo de Rovsing).
El dolor puede producirse en el cuadrante inferior derecho con el paciente acostado sobre su lado
izquierdo y extendiendo lentamente el muslo derecho para provocar un estiramiento del músculo
iliopsoas (signo del psoas) o por la rotación interna del muslo derecho flexionado (signo del obturador).
Los borborigmos pueden estar disminuidos, en particular en el lado derecho en comparación con el
izquierdo.
Los hallazgos abdominales clásicos pueden no estar presentes si el apéndice se encuentra en una
posición atípica.
Los pacientes con perforación pueden presentar malestar de forma aguda con hipotensión, taquicardia,
abdomen tenso y distendido con rigidez generalizada y ausencia de borborigmos.
DIAGNOSIS
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
7](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-7-320.jpg)
![Apendicitis aguda Diagnóstico
DIAGNOSIS
Se puede sentir una masa palpable con la perforación del apéndice que ha sido contenida por el epiplón,
lo que da lugar a un absceso periapéndice.
Investigación
A todos los pacientes con molestias abdominales se les debe hacer un recuento sanguíneo completo.
Generalmente, se presenta leucocitosis leve (10 a 18 x 10^9/L o 10,000 a 18,000/microlitro) con aumento
de neutrófilos.
Por lo general, se justifica algún tipo de imagen. A la mayoría de los pacientes no embarazadas que
acuden al servicio de urgencias con dolor abdominal sugerente de apendicitis se les hace una tomografía
computarizada del abdomen y la pelvis.[29] [30] Las imágenes preoperatorias con una exploración por
TC (ecografía o IRM para las mujeres embarazadas) ahora forman el estándar habitual de atención. Las
mujeres y los niños, en particular, se pueden beneficiar de los estudios por imágenes preoperatorios.[25]
[38] [39]
Elección de la modalidad de estudios por imágenes
Aunque la exploración por TC tiene mayor sensibilidad y especificidad que la ecografía para diagnosticar
la apendicitis, esta última es fácilmente disponible, rápida y puede realizarse al lado de la cama.[40]
[41] [42] [43] Es posible que se prefiera la ecografía a la TC en los niños para limitar la exposición a
la radiación. Hay evidencias que sugiere una mayor sensibilidad y especificidad de la ecografía en los
niños en comparación con los adultos.[38] [44] [45] Si en la prueba de ecografía se visualiza un apéndice
normal en toda su extensión, puede descartarse un caso de apendicitis aguda. Sin embargo, esto
ocurre infrecuentemente y la mayor utilidad de las ecografías es detectar una causa alternativa de dolor
abdominal que excluya la apendicitis.[46]
La exploración por TC de los apéndices se utiliza cada vez más como prueba diagnóstica inicial
de la apendicitis aguda y es una práctica habitual en los Estados Unidos solicitar una tomografía
computarizada para los pacientes que se presentan en el servicio de urgencias con características de
apendicitis aguda.[25] La TC también está indicada en las presentaciones atípicas.[29] [47] Sin embargo,
el retraso en la cirugía posterior a la exploración por TC para la presunta apendicitis se asocia con un
aumento de la tasa de perforación del apéndice.[48] La exploración por TC con contraste intravenoso
con o sin contraste oral tiene hasta un 100% de sensibilidad comparada con el 92% de sensibilidad en la
exploración por TC sin contraste intravenoso.[49] [50]
8 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-8-320.jpg)
![Apendicitis aguda Diagnóstico
TC de abdomen: apéndice engrosado.
Nasim Ahmed, MBBS, FACS; usado con autorización
En mujeres embarazadas que presentan con características de apendicitis, debe realizarse una
ecografía abdominal para identificar el apéndice. Si la exploración de sonograma no es concluyente,
puede ser indicado hacer una resonancia magnética abdominal (particularmente al principio del
embarazo).[31] [29]
Pruebas para descartar otras causas
Debe realizarse un análisis de orina para descartar la posibilidad de infección urinaria o de cólico renal.
Las mujeres sexualmente activas en edad fértil deben realizarse una prueba de embarazo en orina.
Factores de riesgo
Débiles
<6 meses de periodo de lactancia materna
• Afecta las respuestas inmunológicas a ciertos organismos microbianos. Los niños que tuvieron
un periodo de lactancia <6 meses mostraron una mayor incidencia de apendicitis aguda, en
comparación con los que tuvieron un periodo de lactancia >6 meses.[16] [17]
bajo contenido de fibra dietaria
• Causa conocida de estreñimiento. Los niños sometidos a apendicectomía consumen una dieta de
bajo contenido en fibra, en comparación con el grupo control.[7] [18] Sin embargo, esta teoría es tema
de controversia.[19]
DIAGNOSIS
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
9](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-9-320.jpg)
![Apendicitis aguda Diagnóstico
DIAGNOSIS
mejor higiene personal
• Una mayor incidencia de apendicitis aguda en la sociedad occidental puede estar relacionada con las
condiciones de vida y con una mejor higiene personal.[20]
• Es importante que exista un equilibrio en la flora microbiana gastrointestinal (GI), tanto para la
prevención de infecciones, como la digestión, así como para proporcionar nutrientes importantes.[21]
El uso frecuente de antibióticos y la mejora de las condiciones de higiene conducen a una menor
exposición y/o a un desequilibrio de la microflora gastrointestinal que pueden producir, en última
instancia, una respuesta modificada a la infección viral y, por lo tanto, desencadenar apendicitis.[22]
tabaquismo
• Los niños expuestos al tabaquismo pasivo tienen una incidencia significativamente mayor de
apendicitis aguda.[23] También hay una mayor incidencia de apendicitis aguda en pacientes adultos
que fuman, en comparación con los adultos que nunca fumaron.[23] [24]
Factores de riesgo
Factores clave de diagnóstico
dolor abdominal (común)
• Dolor constante en el abdomen medio que luego (de 1 a 12 horas) se desplaza al cuadrante inferior
derecho. Generalmente, empeora con el movimiento y la tos.
anorexia (común)
• Es un síntoma importante que casi siempre se asocia con la apendicitis aguda.[32] Sin anorexia, el
diagnóstico de apendicitis aguda es cuestionable.
sensibilidad a la palpación en el cuadrante inferior derecho (común)
• Un signo clásico es el abdomen doloroso a la palpación en el cuadrante inferior derecho (signo de
McBurney). Puede haber signo de Blumberg, especialmente si el apéndice es anterior. Al comprimir
el cuadrante inferior izquierdo, el paciente también puede sentir dolor en el cuadrante inferior derecho
(signo de Rovsing). El paciente también puede sentir dolor si se recuesta sobre el lado izquierdo y
extiende lentamente el muslo derecho para causar un estiramiento del músculo psoasilíaco (signo del
psoas) o al rotar internamente el muslo derecho flexionado (signo del obturador).
Otros factores de diagnóstico
adolescencia o etapa adulta temprana (común)
• Puede ocurrir a cualquier edad, pero se observa más frecuentemente entre los primeros años de la
adolescencia hasta cerca de los 50 años.
náuseas (común)
• Las náuseas y los vómitos están presentes en el 75% de los pacientes.[32]
fiebre (común)
• Febrícula, generalmente un aumento de 1 °C (1.8 °F) en la temperatura corporal.
disminución de borborigmos (común)
10 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-10-320.jpg)
![Apendicitis aguda Diagnóstico
• Los borborigmos pueden estar disminuidos, en particular en el lado derecho en comparación con el
izquierdo.
taquicardia (común)
• Puede presentarse taquicardia, particularmente en pacientes con perforación.[37]
vómitos (poco común)
• Las náuseas y los vómitos están presentes en el 75% de los pacientes.[32]
signo de Rovsing (poco común)
• Presionar el lado izquierdo de la cavidad abdominal provoca dolor en el cuadrante inferior derecho.
signo del psoas (poco común)
• Al extender el muslo derecho en posición lateral izquierda, el paciente siente dolor en el cuadrante
inferior derecho.
signo del obturador (poco común)
• El dolor se produce en el cuadrante inferior derecho del abdomen por la rotación interna del muslo
derecho flexionado.
DIAGNOSIS
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
11](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-11-320.jpg)
![Apendicitis aguda Diagnóstico
DIAGNOSIS
Pruebas diagnósticas
Primeras pruebas que solicitar
Prueba Resultado
hemograma completo (HC)
• Aumento de leucocitos polimorfonucleares (>75%). Alto poder
discriminatorio cuando se combina con la anamnesis.[51]
leucocitosis leve (10 a 18
x 10^9/L o 10,000 a 18,000/
microlitro)
exploración por tomografía computarizada (TC) abdominal y
pélvica
• El engrosamiento de la pared, su realce y los cambios inflamatorios
en los tejidos circundantes son hallazgos adicionales que se
observan en una exploración por TC del abdomen y la pelvis.[52]
TC de abdomen: apéndice engrosado.
Nasim Ahmed, MBBS, FACS; usado con autorización
• La exploración por TC de los apéndices se utiliza cada vez más
como prueba diagnóstica inicial de la apendicitis aguda y es una
práctica habitual en los Estados Unidos solicitar una tomografía
computarizada para los pacientes que se presentan en el servicio
de urgencias con características de apendicitis aguda.[25] La TC
también está indicada en las presentaciones atípicas.[29] [47]
• La exploración por TC intravenosa con o sin contraste oral
tiene hasta un 100% de sensibilidad comparada con el 92%
de sensibilidad en la exploración por TC no intravenosa con
contraste.[49] [50]
• En mujeres embarazadas que presentan con características de
apendicitis, debe realizarse una ecografía abdominal para identificar
el apéndice. Si la exploración de sonograma no es concluyente,
puede ser indicado hacer una resonancia magnética abdominal
(particularmente en el comienzo del embarazo).[29] [47]
apéndice anormal
(diámetro >6 mm)
apéndice identificado
o calcificado visto
en asociación con
la inflamación
periapendicular
al apéndice,
encadenamiento de grasa
prueba de embarazo en orina
• Si el resultado es positivo, debe considerarse la posibilidad de un
embarazo ectópico.
negativo
12 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-12-320.jpg)
![Apendicitis aguda Diagnóstico
Pruebas que considerar
Prueba Resultado
ultrasonido de abdomen
• Puede ser preferible en niños a fin de limitar la exposición a la
exploración por TC. La sensibilidad y especificidad de la ecografía
puede ser mayor en los niños que en los adultos.[41] [44] [45]
estructura aperistáltica
o no depresible con
un diámetro exterior >6
mm, acumulación de
fluidos si está perforada,
encadenamiento de
grasa, apendicolito
análisis de orina
• Si resulta positivo para los eritrocitos, los leucocitos o los nitratos, se
debe considerar un diagnóstico alternativo como el cólico renal o la
infección del tracto urinario.
negativo
imagen de resonancia magnética (IRM) abdominal y pélvica en
el embarazo
• En mujeres embarazadas que presentan con características de
apendicitis, debe realizarse una ecografía abdominal para identificar
el apéndice. Si la exploración de sonograma no es concluyente,
puede ser indicado hacer una resonancia magnética abdominal
(particularmente al principio del embarazo).[29] [47]
apéndice anormal
(diámetro >6 mm)
identificado y evidencia
de cambios inflamatorios
periapendiculares a la
apendicitis, apendicolito,
encadenamiento de grasa
DIAGNOSIS
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
13](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-13-320.jpg)
![Apendicitis aguda Diagnóstico
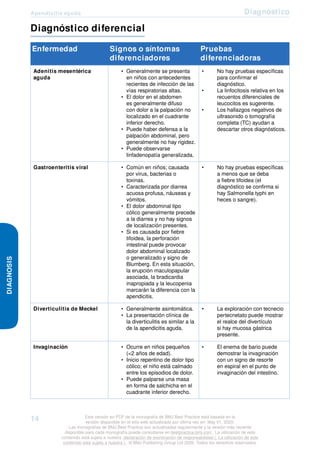
Enfermedad Signos o síntomas
diferenciadores
Pruebas
diferenciadoras
Enfermedad de Crohn • Adultos jóvenes con fiebre,
náuseas, vómitos, diarrea,
dolor en el cuadrante inferior
derecho y sensibilidad
localizada a la palpación.
• La exploración por TC
puede mostrar un absceso
intrabdominal.
• Un estudio con contraste del
intestino delgado y el colon
puede mostrar estenosis
o una serie de úlceras y
fisuras (aspecto empedrado)
de la mucosa.
Enfermedad ulcerosa
péptica
• Puede o no tener
antecedentes de
enfermedad ulcerosa
péptica.
• El dolor es abrupto e
intenso, y puede estar
localizado en el cuadrante
inferior derecho.
• La radiografía de tórax
en bipedestación y la
radiografía abdominal
pueden mostrar aire libre
bajo el diafragma
Cálculo ureteral del lado
derecho
• El dolor generalmente es de
tipo cólico e intenso. Puede
irradiarse hacia los labios
vaginales, el escroto o el
pene y estar asociado con
hematuria.
• Generalmente no hay fiebre.
• Análisis de orina positivo
para sangre.
• Generalmente no se observa
leucocitosis.
• Las radiografías o
tomografías de abdomen
pueden mostrar cálculos
calcificados.
• El diagnóstico se confirma
mediante pielografía y
exploración por TC sin
contraste oral ni intravenoso.
Colecistitis • El dolor y la sensibilidad a
la palpación generalmente
se localizan en el cuadrante
superior derecho. En un
tercio de los pacientes,
puede palparse la vesícula
biliar.[53]
• El ultrasonido abdominal
muestra el engrosamiento
de la pared con colección
pericolecistitis y presenta
sensibilidad a la palpación
en la zona de la vesícula
biliar (signo de Murphy).
• La exploración con
ácido iminodiacético
hepatobiliar mostrará falta de
visualización de la vesícula
biliar >4 horas después.
Infección urinaria • El dolor y la sensibilidad a
la palpación generalmente
están ubicados en la zona
suprapúbica y se asocian
con ardor en la micción.
• Puede presentarse
pielonefritis aguda del
lado derecho, con fiebre,
escalofríos y sensibilidad
• La presencia de bacterias se
confirma mediante análisis
microscópico y cultivo de
orina.
DIAGNOSIS
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
15](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-15-320.jpg)
![Apendicitis aguda Diagnóstico
DIAGNOSIS
Enfermedad Signos o síntomas
diferenciadores
Pruebas
diferenciadoras
a la palpación en el flanco
derecho.
Peritonitis primaria • La mayoría de los pacientes
se presentan con dolor
abdominal abrupto, fiebre,
distensión y signo de
Blumberg.
• Antecedentes de cirrosis o
nefrosis avanzadas.
• La exploración por TC
puede mostrar líquido en el
abdomen.
• El líquido peritoneal muestra
la presencia de leucocitos
con un recuento de >500/
microlitro y >25% de
polimorfonucleares.
Enfermedad inflamatoria
pélvica
• Generalmente, se desarrolla
en mujeres de entre 20 y 40
años de edad.
• Se presenta con sensibilidad
a la palpación en ambos
cuadrantes inferiores,
generalmente en el plazo
de los 5 días posteriores
a la fecha de la última
menstruación.
• Secreción purulenta por el
orificio del cuello uterino.
• El exudado endocervical
puede confirmar la
enfermedad inflamatoria
pélvica provocada por
Chlamydia trachomatis.[54]
Rotura de folículo de
Graaf (mittelschmerz)
• Breve período de dolor en la
parte inferior del abdomen a
la mitad del ciclo menstrual,
que generalmente no se
asocia con náuseas, vómitos
ni fiebre.
• La sensibilidad suele ser
difusa, no localizada.
• Diagnóstico clínico. No hay
investigación indicada.
Embarazo ectópico • Mujer en edad fértil que
se presenta con falta del
período menstrual, dolor en
el cuadrante inferior derecho
o dolor pélvico con cierto
grado de sangrado vaginal
o manchado. Puede haber
dolor al movimiento cervical
durante el examen pélvico.
• El nivel de la hormona
gonadotrofina coriónica
humana es alto en el suero y
en la orina.
• El ultrasonido revela la
presencia de una masa en
las trompas de Falopio.
Torsión ovárica • Mujer con dolor en el
cuadrante inferior derecho.
Ocasionalmente se presenta
con una masa en el
cuadrante inferior derecho.
• Una ecografía muestra
quiste de ovario y
disminución del flujo
sanguíneo.
Criterios de diagnóstico
16 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-16-320.jpg)
![Apendicitis aguda Diagnóstico
Hay múltiples herramientas de decisión validadas que se utilizan en el diagnóstico de la apendicitis. Estos
incluyen los sistemas de puntuación de Alvarado, AIR y RIPASA.
La puntuación de Alvarado se utiliza comúnmente y ha sido objeto de la mayoría de los estudios de
validación. La puntuación de AIR se desempeñó bien en una revisión sistemática de las reglas de predicción
clínica. La puntuación de RIPASA fue más sensible que la puntuación de Alvarado, con un mejor odds ratio
diagnóstico, pero menor especificidad.[27] [28]
Escala de Alvarado (MANTRELS)[26]
La puntuación se basa en las características clínicas de los pacientes. Mientras más alta es la puntuación
de un total posible de 10, mayor es la probabilidad de tener apendicitis aguda.
M: Migración del dolor al cuadrante inferior derecho = 1 punto.
A: Anorexia = 1 punto.
N: Náuseas y vómitos = 1 punto
T: Sensibilidad a la palpación en el cuadrante inferior derecho = 2 puntos.
R: Signo de rebote / Blumberg = 1 punto.
E: Temperatura elevada = 1 punto.
L: Leucocitosis = 2 puntos.
S: Recuento de leucocitos con desviación a la izquierda = 1 punto.
Puntuación de Appendicitis Inflammatory Response (AIR)[55]
Vómitos = 1 punto.
Dolor en la fosa inferior derecha = 1 punto.
Signo de rebrote / Blumberg: ligero = 1 punto; medio = 2 puntos; fuerte = 3 puntos.
Temperatura corporal ≥38.5 = 1 punto.
Leucocitos polimorfonucleares: 70% a 84% = 1 punto; ≥85% = 2 puntos.
Recuento de leucocitos: 10.0 a 14.9 ×10⁹/L = 1 punto; ≥15.0 ×10⁹/L = 2 puntos.
Concentración de proteína C-reactiva: 10 mg/L a 49 mg/L = 1 punto; ≥50 = 2 puntos.
(Máximo 12 puntos.)
Suma 0 a 4 = baja probabilidad. Seguimiento ambulatorio si el estado general no ha cambiado.
Suma 5 a 8 = grupo indeterminado. Observación activa intrahospitalaria con nueva puntuación/estudios por
imágenes o laparoscopia diagnóstica según las tradiciones locales.
Suma 9 a 12 = alta probabilidad. Se propone la exploración quirúrgica.
DIAGNOSIS
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
17](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-17-320.jpg)
![Apendicitis aguda Diagnóstico
DIAGNOSIS
Puntuación RIPASA para la apendicitis aguda[56]
Cuanto más alto sea la puntuación de un posible total de 16, mayor será la posibilidad de tener apendicitis
aguda. El sistema de puntuación se desarrolló para las poblaciones asiáticas.
Mujer = 0.5 puntos.
Hombre = 1 punto.
Edad <39.9 años = 1 punto.
Edad >40 años = 0.5 puntos.
Dolor en la fosa ilíaca derecha (FID) = 0.5 puntos.
Migración del dolor a FID = 0.5 puntos.
Anorexia = 1 punto.
Náuseas y vómitos = 1 punto.
Duración de los síntomas <48 horas = 1 punto.
Duración de los síntomas >48 horas = 0.5 puntos.
Dolor en FID = 1 punto.
Rigidez= 2 puntos.
Signo de Blumberg = 1 punto.
El signo de Rovsing = 2 puntos.
Fiebre = 1 punto.
Aumento de leucocitos = 1 punto.
Análisis de orina negativo = 1 punto.
(Máximo 16 puntos.)
Escala Acute Physiology and Chronic Health Evaluation II (APACHE
II)[57]
La puntuación APACHE se utiliza comúnmente para establecer la gravedad de la enfermedad en la unidad
de cuidados intensivos (UCI) y predecir el riesgo de muerte. Hay un riesgo alto de muerte si la puntuación
es de 25 o más.
Se han desarrollado varios modelos más para utilizar en la UCI, incluidos los sistemas de puntuación
APACHE III, Mortality in Emergency Department Sepsis, Simplified Acute Physiology Score, Sepsis-related
Organ Failure Assessment y Mortality Probability Model II.[58] [59] [60]
18 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-18-320.jpg)
![Apendicitis aguda Tratamiento
Abordaje paso a paso del tratamiento
El estándar habitual de atención para el tratamiento de la apendicitis no complicada sigue siendo operativa.
Hay nuevas evidencias emergentes que sugieren que un enfoque no quirúrgico, solo con antibióticos,
puede ser factible en determinadas poblaciones de pacientes. Las evidencias que respaldan el manejo no
operativo de la apendicitis siguen siendo contradictorias, por lo que se justifica la realización de nuevas
investigaciones. Hay más evidencias que respaldan un enfoque no operativo en los niños que en los
adultos.[61] [62] [63] [64] [65] [66] [67] [68]
Presentación sin complicaciones
Una vez realizado el diagnóstico de apendicitis aguda, el paciente no debe ingerir nada por boca.
Se debe iniciar la administración de líquidos por vía intravenosa como la solución de lactato de Ringer. El
uso de antibióticos profilácticos intravenosos en el período postoperatorio es controvertido; sin embargo,
se recomienda el uso de un antibiótico de amplio espectro, como la cefoxitina, para la apendicitis no
complicada, a fin de reducir el riesgo de infección de las heridas.[69] La apendicectomía rápida sigue
siendo el tratamiento de elección en las guías de práctica clínica internacionales y debe recomendarse
en la mayoría de los casos.
Un enfoque de antibióticos solo puede ser razonable para grupos selectos, en los que los pacientes
entienden el riesgo de recurrencia de la apendicitis.[68] [66]
Presentación con complicaciones
Las complicaciones de la apendicitis aguda ocurren en el 4% al 6% de los pacientes e incluyen gangrena
con posterior perforación o absceso intrabdominal.[15]
El tratamiento inicial incluye mantener al paciente sin ingerir nada por boca e iniciar la fluidoterapia
intravenosa. Si el paciente está en shock, se le debe administrar un bolo de fluido por vía i.v., como la
solución de lactato de Ringer, para que el pulso y la presión arterial se mantengan estables.[70] [71]
Se debe iniciar de inmediato la administración de antibióticos intravenosos (p.ej. cefoxitina, ticarcilina/
ácido clavulánico o piperacilina/tazobactam) y continuar hasta que el paciente no presente fiebre
y se haya corregido la leucocitosis. Para infecciones más severas, se puede usar un antibiótico
carbapenémico como agente único. También se pueden utilizar regímenes de antibióticos basados en
sensibilidades y protocolos locales.[15]
En pacientes con peritonitis aguda, la apendicectomía debe llevarse a cabo sin demora. Los pacientes
que presenten un absceso en el cuadrante inferior derecho deben ser tratados con antibióticos
intravenosos y drenaje, ya sea por radiología de intervención (drenaje guiado por tomografía
computarizada) o por drenaje quirúrgico. Si hay una mejoría clínica y los signos y síntomas se resuelven
completamente, la apendicectomía de intervalo puede ser innecesaria.[72] [73] [74]
La apendicectomía diferida se realiza 6 semanas después si los síntomas no se resuelven por
completo.[75] Hay evidencias que sugieren que la apendicectomía laparoscópica puede ser una opción
factible de primera línea sobre el tratamiento conservador para el flema/absceso apendicular en adultos
y niños; sin embargo, una revisión sistemática no pudo encontrar evidencias sobre el beneficio o el
daño de la apendicectomía temprana (laparoscópica o abierta) frente al tratamiento conservador.[76]
[77] El análisis provisional no planificado de 60 pacientes incluidos en un pequeño ensayo aleatorizado
TREATMENT
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
19](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-19-320.jpg)
![Apendicitis aguda Tratamiento
TREATMENT
(posteriormente terminado), sugirió que los pacientes de más de 40 años de edad con absceso
periapendicular pueden tener un mayor riesgo de padecer un tumor apendicular.[78] Hasta que se
disponga de más información en futuros estudios, se debería preferir la apendicectomía de intervalo de
rutina en estos pacientes.[78] [79]
Opciones quirúrgicas
Hay 2 opciones quirúrgicas para la apendicectomía: abierta y laparoscópica. La mayoría de los
procedimientos se realizan ahora por vía laparoscópica.
En adultos, la elección de la apendicectomía generalmente depende de la experiencia del cirujano. Los
estudios han demostrado que la apendicectomía laparoscópica tiene mejores resultados cosméticos,
menor duración de la estancia hospitalaria, menor dolor postoperatorio y menor riesgo de infección de
la herida, en comparación con la apendicectomía abierta. [80] La apendicectomía laparoscópica se
recomienda para la apendicitis no complicada, así como para la apendicitis complicada y perforada.[81]
[82] También se considera el abordaje más seguro en pacientes obesos.[83]
En los niños, la apendicectomía laparoscópica disminuye la incidencia de complicaciones postoperatorias
generales, incluida la infección de las heridas y la duración de la estancia hospitalaria total.[84] [85] [80]
Sin embargo, existe otro estudio que no mostró diferencias significativas.[86]
El abordaje quirúrgico en las mujeres embarazadas es controvertido. Los metanálisis informan de un
riesgo significativamente mayor de pérdida fetal con un abordaje laparoscópico, pero la duración de la
estancia hospitalaria y las complicaciones generales pueden ser menores que en la cirugía abierta.[88]
[89]
Tratamiento solamente con antibióticos
Los antibióticos en solitario para el tratamiento de la apendicitis sin complicaciones pueden tener éxito
en pacientes seleccionados que deseen evitar la cirugía y que acepten el riesgo de hasta un 39% de
recurrencia. En esos casos, se recomienda que el diagnóstico de apendicitis no complicada se confirme
por medio de imágenes y que las expectativas de los pacientes se manejen mediante un procedimiento
de toma de decisiones compartido.[30] [90] [66] [68]
Visión general del tratamiento
Tenga en cuenta que las formulaciones y las dosis pueden variar entre nombres de medicamentos y
marcas, formularios y localización. Las recomendaciones de tratamiento son específicas para los grupos de
pacientes incluidos: ver la cláusula de exención de responsabilidad
20 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-20-320.jpg)

![Apendicitis aguda Tratamiento
Agudo
apendicitis aguda sin
complicaciones
1ª apendicectomía + cuidados de soporte
» Una vez realizado el diagnóstico de apendicitis
aguda, el paciente no debe ingerir nada por
boca.
» Se debe iniciar la administración de líquidos
por vía intravenosa como la solución de lactato
de Ringer.
» La apendicectomía debe realizarse lo antes
posible, dado que una apendicectomía temprana
reduce las probabilidades de perforación y de
absceso intrabdominal.
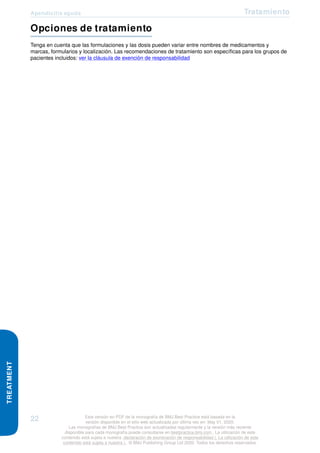
Apendicitis aguda: muestra intraoperatoria.
Nasim Ahmed, MBBS, FACS;
usado con autorización
» Hay 2 opciones quirúrgicas para la
apendicectomía: abierta y laparoscópica. En
adultos, la elección de la apendicectomía
generalmente depende de la experiencia del
cirujano.
» Los estudios han demostrado que la
apendicectomía laparoscópica presenta mejores
resultados estéticos, menor duración de la
estancia hospitalaria, menor dolor postoperatorio
y menor riesgo de infección de la herida, en
comparación con la apendicectomía abierta. [80]
» Se recomienda la apendicectomía
laparoscópica para la apendicitis sin
complicaciones.[81] También se considera el
abordaje más seguro en pacientes obesos.[83]
El abordaje quirúrgico en las mujeres
embarazadas es controvertido. Los metanálisis
informan de un riesgo significativamente mayor
de pérdida fetal con un abordaje laparoscópico,
pero la duración de la estancia hospitalaria y las
complicaciones generales pueden ser menores
que en la cirugía abierta.[88] [89]
» En los niños, la apendicectomía laparoscópica
disminuye la incidencia de complicaciones
postoperatorias generales, incluida la infección
de las heridas y la duración de la estancia
TREATMENT
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
23](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-23-320.jpg)
![Apendicitis aguda Tratamiento
TREATMENT
Agudo
hospitalaria total.[84] [85] [80] Sin embargo,
otro estudio no ha mostrado ninguna diferencia
significativa.[86]
» Los pacientes con puntuaciones más altas
en la escala APACHE (Acute Physiology and
Chronic Health Evaluation) parecen tener un
mayor riesgo de desarrollar complicaciones
postoperatorias.
adjunto antibioticoterapia por vía intravenosa
Tratamiento recomendado para ALGUNOS
pacientes en el grupo de pacientes
seleccionados
Opciones primarias
» cefoxitina: 1-2 g por vía intravenosa en
dosis única antes de la cirugía, seguida de
1-2 g cada 8 horas por 2 dosis tras la cirugía
» Se administra durante 24 horas para la
apendicitis sin complicaciones.
2ª tratamiento solamente con antibióticos
» Los antibióticos en solitario para el tratamiento
de la apendicitis no complicada pueden tener
éxito en pacientes seleccionados que deseen
evitar la cirugía y que acepten el riesgo de
hasta un 39% de recurrencia. En esos casos, se
recomienda que el diagnóstico de apendicitis no
complicada se confirme por medio de estudios
por imágenes y que las expectativas de los
pacientes se manejen a través de un proceso
compartido de toma de decisiones.[30] [90] [66]
[68]
malestar con perforación o absceso
malestar con perforación o
absceso
1ª antibioticoterapia por vía intravenosa +
cuidados de soporte
Opciones primarias
» cefoxitina: 1-2 g por vía intravenosa cada 8
horas
O
» ticarcilina/ácido clavulánico: 3.1 g por vía
intravenosa cada 6 horas
La dosis consiste en 3 g de ticarcilina más
0.1 g de ácido clavulánico.
O
» piperacilina/tazobactam: 3.375 g por vía
intravenosa cada 6 horas
24 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-24-320.jpg)
![Apendicitis aguda Tratamiento
Agudo
La dosis consiste en 3 g de piperacilina más
0.375 g de tazobactam.
O
» meropenem: 1 g por vía intravenosa cada 8
horas
» Estos pacientes tienen evidencia de
perforación, masa o absceso.
» El tratamiento inicial incluye mantener al
paciente nada por boca e iniciar la fluidoterapia
intravenosa. A los pacientes que están en
shock se les debe administrar un bolo de líquido
intravenoso, como la solución de Ringer lactada,
para mantener estable el pulso y la presión
sanguínea.[70] [71] A continuación, deben
administrarse fluidoterapia de mantenimiento por
vía i.v. hasta que el estado del paciente mejore y
pueda tolerar una dieta por vía oral.
» Se debe iniciar inmediatamente la
administración de antibióticos intravenosos
(p. ej., cefoxitina, ticarcilina/ácido clavulánico
o piperacilina/tazobactam). Para infecciones
más severas, se puede usar un antibiótico
carbapenémico como agente único. También
se pueden utilizar regímenes de combinación
de antibióticos basados en sensibilidades y
protocolos locales.[15]
» La administración de antibióticos debe
continuar hasta que el paciente no presente
fiebre y se haya corregido la leucocitosis.
» Los pacientes con puntuaciones más altas
en la escala APACHE (Acute Physiology and
Chronic Health Evaluation) parecen tener un
mayor riesgo de desarrollar complicaciones
postoperatorias.
perforación más apendicectomía
Tratamiento recomendado para TODOS
pacientes en el grupo de pacientes
seleccionados
» Hay 2 opciones quirúrgicas para la
apendicectomía: abierta y laparoscópica. En
adultos, la elección de la apendicectomía
generalmente depende de la experiencia del
cirujano.
» Los estudios han demostrado que la
apendicectomía laparoscópica presenta mejores
resultados estéticos, menor duración de la
estancia hospitalaria, menor dolor postoperatorio
TREATMENT
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
25](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-25-320.jpg)
![Apendicitis aguda Tratamiento
TREATMENT
Agudo
y menor riesgo de infección de la herida, en
comparación con la apendicectomía abierta. [80]
» Se recomienda la apendicectomía
laparoscópica para la apendicitis complicada y
perforada.[82] También se considera el abordaje
más seguro en pacientes obesos.[83] El
abordaje quirúrgico en las mujeres embarazadas
es controvertido. Los metanálisis informan de un
riesgo significativamente mayor de pérdida fetal
con un abordaje laparoscópico, pero la duración
de la estancia hospitalaria y las complicaciones
generales pueden ser menores que en la cirugía
abierta.[88] [89]
» En los niños, la apendicectomía laparoscópica
disminuye la incidencia de complicaciones
postoperatorias generales, incluida la infección
de las heridas y la duración de la estancia
hospitalaria total.[84] [85] [80] Sin embargo,
existe otro estudio que no mostró diferencias
significativas.[86]
absceso más drenaje ± apendicectomía diferida
Tratamiento recomendado para TODOS
pacientes en el grupo de pacientes
seleccionados
» El absceso generalmente ocurre como un
avance del proceso patológico, en particular
después de la perforación.
» Presenta con una masa sensible a la
palpación en el cuadrante inferior derecho,
fiebre oscilante y leucocitosis. La ecografía o
la tomografía computarizada (TC) mostrarán el
absceso.
» El tratamiento inicial incluye antibióticos por
vía intravenosa y drenaje quirúrgico o guiado por
TC del absceso.
» Si hay una mejoría clínica y los signos
y síntomas se resuelven completamente,
la apendicectomía de intervalo puede ser
innecesaria.[72] [73] [74] La apendicectomía
diferida se realiza 6 semanas después si los
síntomas no se resuelven por completo.[75]
» Hay evidencias que sugieren que la
apendicectomía laparoscópica puede ser
una opción factible de primera línea sobre el
tratamiento conservador para el flema/absceso
apendicular en adultos y niños; sin embargo,
una revisión sistemática no pudo encontrar
evidencias sobre el beneficio o el daño de la
apendicectomía temprana (laparoscópica o
26 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-26-320.jpg)
![Apendicitis aguda Tratamiento
Agudo
abierta) frente al tratamiento conservador.[76]
[77]
» El análisis provisional no planificado de un
ensayo controlado aleatorizado (posteriormente
terminado) sugirió que los pacientes de más de
40 años de edad con absceso periapendicular
al apéndice pueden tener un mayor riesgo
de padecer un tumor del apéndice.[78] La
apendicectomía de intervalo de rutina debe ser
preferida en estos pacientes.[78] [79]
TREATMENT
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
27](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-27-320.jpg)
![Apendicitis aguda Tratamiento
TREATMENT
Emergente
Eravaciclina
La eravacíclina es un nuevo antibiótico de la clase de las tetraciclinas. Un ensayo clínico indicó que es por
lo menos tan eficaz como el ertapenem en el tratamiento de las infecciones intrabdominales complicadas
(IIAC).[91] La eravacíclina puede desempeñar un papel en el tratamiento de la apendicitis complicada.
La Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) y la Agencia Europea de
Medicamentos han aprobado la eravaciclina (Xerava, Tetraphase Pharmaceuticals) para el tratamiento de
las IIAC en adultos.
Meropenem/vaborbactam
El meropenem/vaborbactam es una combinación de inhibidores de la betalactamasa carbapenem que ha
demostrado tasas de curación clínica más altas, en comparación con la mejor terapia disponible, para el
tratamiento de las enterobacterias resistentes al carbapenem, entre otras infecciones.[92] El Committee
for Medicinal Products for Human Use de la Agencia Europea de Medicamentos ha recomendado que se
conceda autorización para el meropenem/vaborbactam para el tratamiento de varios tipos de infección,
incluidos las IIAC. El meropenem/vaborbactam está aprobado por la FDA para el tratamiento de infecciones
complicadas del tracto urinario en adultos.
Imipenem/cilastatina/relebactam
El imipenem/cilastatina/relebactam es una combinación de tres medicamentos que contiene imipenem-
cilastatina, un antibiótico previamente aprobado por la FDA, y relebactam, un nuevo inhibidor de la
betalactamasa. La FDA ha aprobado esta combinación para tratar adultos con infecciones complicadas del
tracto urinario e infecciones intrabdominales complicadas (IIAC).
28 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-28-320.jpg)

![Apendicitis aguda Seguimiento
FOLLOW
UP
Complicaciones
Complicaciones Período de
tiempo
Probabilidad
perforación corto plazo bajo
Puede ocurrir más de 12 horas después de una inflamación apendicular progresiva.
Generalmente, es una consecuencia del retraso en la búsqueda de tratamiento médico.
Se presenta con dolor abdominal más severo, fiebre alta (>38.3 °C [101 °F]), dolor localizado a la
palpación y disminución de los borborigmos.
Se debe practicar una apendicectomía en todos los casos. El procedimiento puede ser abierto o
laparoscópico.
peritonitis generalizada corto plazo bajo
Una perforación grande en un apéndice con inflamación aguda produce peritonitis generalizada.
Se presenta con un abdomen agudo (fiebre alta, dolor abdominal difuso, dolor generalizado a la palpación
y ausencia de borborigmos).
Si se sospecha el diagnóstico de apendicitis aguda, puede realizarse una apendicectomía. Si el
diagnóstico es dudoso, se debe realizar una laparotomía exploratoria a través de una incisión en la línea
media y se debe extirpar el apéndice, si está inflamado.
masa apendicular corto plazo bajo
Generalmente, se debe al retraso en el tratamiento médico.
Presenta con una masa sensible a la palpación en el cuadrante inferior derecho. La ecografía o la
tomografía computarizada mostrarán una masa.
Si, al margen de esta particularidad, el paciente se encuentra bien, el tratamiento inicial es un tratamiento
conservador con fluidoterapia intravenosa y antibióticos de amplio espectro. Si se observa mejoría clínica
y los signos y síntomas se resuelven por completo, no hay necesidad de realizar una apendicectomía
diferida o de intervalo.[72] [73] [74] La apendicectomía diferida se realiza 6 semanas después si los
síntomas no se resuelven por completo.[75]
En pacientes de edad avanzada, debe descartarse la presencia de carcinoma.
absceso apendicular corto plazo bajo
Generalmente, ocurre como una progresión del proceso patológico, en particular después de la
perforación.
Se presenta con una masa sensible a la palpación en el cuadrante inferior derecho, fiebre oscilante y
leucocitosis.
La ecografía o la tomografía computarizada (TC) mostrarán el absceso.
30 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-30-320.jpg)
![Apendicitis aguda Seguimiento
Complicaciones Período de
tiempo
Probabilidad
El tratamiento inicial incluye la administración de antibióticos por vía intravenosa y el drenaje del absceso
guiado por TC.
Si hay mejoría clínica y los signos y síntomas se resuelven por completo, no hay necesidad de realizar
una apendicectomía diferida.[72] [73] [74] La apendicectomía diferida se realiza 6 semanas después
si los síntomas no se resuelven por completo.[75] Hay evidencias que sugieren que la apendicectomía
laparoscópica puede ser una opción factible de primera línea sobre el tratamiento conservador para el
absceso apendicular en adultos; sin embargo, una revisión sistemática no pudo encontrar pruebas sobre
el beneficio o el daño de la apendicectomía temprana (laparoscópica o abierta) frente al tratamiento
conservador para el absceso apendicular.[76] [77]
infección de la herida quirúrgica corto plazo bajo
La incidencia se reduce si se utiliza el abordaje laparoscópico y se administran antibióticos
profilácticos.[69]
Pronóstico
Si el paciente recibe un tratamiento oportuno, el pronóstico es bueno. La infección de la herida y el absceso
intrabdominal son complicaciones potenciales asociadas con la apendicectomía. Se demostró que la
apendicectomía laparoscópica reduce la incidencia de las complicaciones generales.[81]
FOLLOW
UP
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
31](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-31-320.jpg)

![Apendicitis aguda Referencias
REFERENCES
Artículos clave
• Hardin DM. Acute appendicitis: review and update. Am Fam Physician. 1999 Nov 1;60(7):2027-34.
Resumen (http://www.ncbi.nlm.nih.gov/pubmed/10569505?tool=bestpractice.bmj.com)
• Temple CL, Shirley AH, Temple WJ. The natural history of appendicitis in adults. A prospective
study. Ann Surg. 1995 Mar;221(3):278-81. Texto completo (http://www.ncbi.nlm.nih.gov/pmc/
articles/PMC1234570/pdf/annsurg00049-0078.pdf) Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/7717781?tool=bestpractice.bmj.com)
• Andersson RE. Meta-analysis of the clinical and laboratory diagnosis of acute appendicitis.
Br J Surg. 2004 Jan;91(1):28-37. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/14716790?
tool=bestpractice.bmj.com)
• Salminen P, Tuominen R, Paajanen H, et al. Five-year follow-up of antibiotic therapy for uncomplicated
acute appendicitis in the APPAC randomized clinical trial. JAMA. 2018 Sep 25;320(12):1259-65.
Texto completo (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6233612/) Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/30264120?tool=bestpractice.bmj.com)
Referencias
1. Fitz RH. Perforating inflammation of the vermiform appendix with special reference to its early
diagnosis and treatment. Am J Med Sci. 1886;92:321-46.
2. Itskowitz MS, Jones SM. Appendicitis. Emerg Med. 2004;36:10-5.
3. Andersen B, Nielsen TF. Appendicitis in pregnancy: diagnosis, management and complications. Acta
Obstet Gynecol Scand. 1999;78:758-762. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/10535336?
tool=bestpractice.bmj.com)
4. Koepsell TD. In search of the cause of appendicitis. Epidemiology. 1991 Sep;2(5):319-21. Resumen
(http://www.ncbi.nlm.nih.gov/pubmed/1742378?tool=bestpractice.bmj.com)
5. Health and Social Care Information Centre. Hospital episode statistics; England. March 2019 [internet
publication]. Texto completo (http://www.hesonline.nhs.uk)
6. Owings MF, Kozak LJ. Ambulatory and inpatient procedures in the United States, 1996. Vital
Health Stat 13. 1998 Nov;(139):1-119. Texto completo (http://www.cdc.gov/nchs/data/series/sr_13/
sr13_139.pdf) Resumen (http://www.ncbi.nlm.nih.gov/pubmed/9866429?tool=bestpractice.bmj.com)
7. Arnbjornsson E. Acute appendicitis and dietary fiber. Arch Surg. 1983 Jul;118(7):868-70. Resumen
(http://www.ncbi.nlm.nih.gov/pubmed/6305309?tool=bestpractice.bmj.com)
8. Korner H, Sondenaa K, Soreide JA, et al. Incidence of nonperforated and perforated appendicitis:
age-specific and sex-specific analysis. World J Surg. 1997 Mar-Apr;21(3):313-7. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/9015177?tool=bestpractice.bmj.com)
34 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-34-320.jpg)
![Apendicitis aguda Referencias
9. Addiss DG, Shaffer N, Fowler BS, et al. The epidemiology of appendicitis and appendectomy in the
United States. Am J Epidemol. 1990 Nov;132(5):910-25. Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/2239906?tool=bestpractice.bmj.com)
10. Ferris M, Quan S, Kaplan BS, et al. The global incidence of appendicitis: a systematic review of
population-based studies. Ann Surg. 2017 Aug;266(2):237-41. Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/28288060?tool=bestpractice.bmj.com)
11. Singh JP, Mariadason JG. Role of the faecolith in modern-day appendicitis. Ann R Coll Surg Engl.
2013 Jan;95(1):48-51. Texto completo (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3964638/)
Resumen (http://www.ncbi.nlm.nih.gov/pubmed/23317728?tool=bestpractice.bmj.com)
12. Ramdass MJ, Young Sing Q, Milne D, et al. Association between the appendix and the fecalith
in adults. Can J Surg. 2015 Feb;58(1):10-4. Texto completo (https://www.ncbi.nlm.nih.gov/
pmc/articles/PMC4309758/) Resumen (http://www.ncbi.nlm.nih.gov/pubmed/25427333?
tool=bestpractice.bmj.com)
13. Di Sebastiano P, Fink T, di Mola FF, et al. Neuroimmune appendicitis. Lancet. 1999
Aug 7;354(9177):461-6. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/10465170?
tool=bestpractice.bmj.com)
14. Soffer D, Zait S, Klausner J, et al. Peritoneal cultures and antibiotic treatment in patients with
perforated appendicitis. Eur J Surg. 2001 Mar;167(3):214-6. Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/11316408?tool=bestpractice.bmj.com)
15. Brunicardi FC, Andersen DK, Billiar TR, et al, eds. The appendix. In: Schwartz's principles of surgery.
8th ed. New York, NY: McGraw-Hill; 2005:1119-37.
16. Gomez-Alcala AV, Hurtado-Guzman A. Early breastfeed weaning as a risk factor for acute
appendicitis in children [in Spanish]. Gac Med Mex. 2005 Nov-Dec;141(6):501-4. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/16381505?tool=bestpractice.bmj.com)
17. Pisacane A, de Luca U, Impagliazzo N, et al. Breast feeding and acute appendicitis. BMJ. 1995 Apr
1;310(6983):836-7. Texto completo (http://www.bmj.com/cgi/content/full/310/6983/836) Resumen
(http://www.ncbi.nlm.nih.gov/pubmed/7711621?tool=bestpractice.bmj.com)
18. Adamidis D, Roma-Giannikou E, Karamolegou K, et al. Fiber intake and childhood appendicitis. Int
J Food Sci Nutr. 2000 May;51(3):153-7. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/10945110?
tool=bestpractice.bmj.com)
19. Naaeder SB, Archampong EQ. Acute appendicitis and dietary fibre intake. West Afr J Med. 1998 Oct-
Dec;17(4):264-7. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/9921094?tool=bestpractice.bmj.com)
20. Barker DJ, Osmond C, Golding J, et al. Acute appendicitis and bathrooms in three samples of
British children. Br Med J (Clin Res Ed). 1988 Apr 2;296(6627):956-8. Texto completo (http://
www.ncbi.nlm.nih.gov/pmc/articles/PMC2545433/pdf/bmj00279-0012.pdf) Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/3129107?tool=bestpractice.bmj.com)
REFERENCES
Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.
35](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-35-320.jpg)
![Apendicitis aguda Referencias
REFERENCES
21. Huis in 't Veld JH. Gastrointestinal flora and health in man and animal [in Dutch]. Tijdschr
Diergeneeskd. 1991 Mar 1;116(5):232-9. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/1901673?
tool=bestpractice.bmj.com)
22. Walker AR, Segal I. What causes appendicitis? J Clin Gastroenterol. 1990 Apr;12(2):127-9. Resumen
(http://www.ncbi.nlm.nih.gov/pubmed/2157745?tool=bestpractice.bmj.com)
23. Montgomery SM, Pounder RE, Wakefield AJ. Smoking in adults and passive smoking in children
are associated with acute appendicitis. Lancet. 1999 Jan 30;353(9150):379. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/9950450?tool=bestpractice.bmj.com)
24. Oldmeadow C, Wood I, Mengersen K, et al. Investigation of the relationship between smoking
and appendicitis in Australian twins. Ann Epidemiol. 2008 Aug;18(8):631-6. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/18652981?tool=bestpractice.bmj.com)
25. Bendeck SE, Nino-Murcia M, Berry GJ, et al. Imaging for suspected appendicitis: negative
appendectomy and perforation rates. Radiology. 2002 Oct;225(1):131-6. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/12354996?tool=bestpractice.bmj.com)
26. Alvarado A. A practical score for the early diagnosis of acute appendicitis. Ann Emerg
Med. 1986 May;15(5):557-64. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/3963537?
tool=bestpractice.bmj.com)
27. Kularatna M, Lauti M, Haran C, et al. Clinical prediction rules for appendicitis in adults: which is best?
World J Surg. 2017 Jul;41(7):1769-81. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/28258458?
tool=bestpractice.bmj.com)
28. Frountzas M, Stergios K, Kopsini D, et al. Alvarado or RIPASA score for diagnosis of acute
appendicitis? A meta-analysis of randomized trials. Int J Surg. 2018 Aug;56:307-14. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/30017607?tool=bestpractice.bmj.com)
29. American College of Radiology. ACR appropriateness criteria: right lower quadrant pain - suspected
appendicitis. 2018 [internet publication]. Texto completo (https://www.acr.org/Quality-Safety/
Appropriateness-Criteria)
30. Di Saverio S, Birindelli A, Kelly MD, et al. WSES Jerusalem guidelines for diagnosis and
treatment of acute appendicitis. World J Emerg Surg. 2016 Jul 18;11:34. Texto completo (https://
www.ncbi.nlm.nih.gov/pmc/articles/PMC4949879/) Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/27437029?tool=bestpractice.bmj.com)
31. Basaran A, Basaran M. Diagnosis of acute appendicitis during pregnancy: a systematic review.
Obstet Gynecol Surv. 2009 Jul;64(7):481-8; quiz 499. Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/19545456?tool=bestpractice.bmj.com)
32. Hardin DM. Acute appendicitis: review and update. Am Fam Physician. 1999 Nov 1;60(7):2027-34.
Resumen (http://www.ncbi.nlm.nih.gov/pubmed/10569505?tool=bestpractice.bmj.com)
36 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-36-320.jpg)

![Apendicitis aguda Referencias
REFERENCES
44. Eng KA, Abadeh A, Ligocki C, et al. Acute appendicitis: a meta-analysis of the diagnostic accuracy of
US, CT, and MRI as second-line imaging tests after an initial US. Radiology. 2018 Sep;288(3):717-27.
Texto completo (https://pubs.rsna.org/doi/10.1148/radiol.2018180318?url_ver=Z39.88-2003&rfr_id=ori
%3Arid%3Acrossref.org&rfr_dat=cr_pub%3Dpubmed&) Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/29916776?tool=bestpractice.bmj.com)
45. Zhang H, Liao M, Chen J, et al. Ultrasound, computed tomography or magnetic resonance
imaging - which is preferred for acute appendicitis in children? A Meta-analysis. Pediatr
Radiol. 2017 Feb;47(2):186-96. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/27815615?
tool=bestpractice.bmj.com)
46. Puylaert JB. Imaging and intervention in patients with acute right lower quadrant disease. Baillieres
Clin Gastroenterol. 1995 Mar;9(1):37-51. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/7772814?
tool=bestpractice.bmj.com)
47. American College of Radiology. ACR Appropriateness Criteria: acute nonlocalized abdominal pain.
2018 [internet publication]. Texto completo (https://acsearch.acr.org/docs/69467/Narrative/)
48. Musunuru S, Chen H, Rikkers LF, et al. Computed tomography in the diagnosis of acute appendicitis:
definitive or detrimental? J Gastrointest Surg. 2007 Nov;11(11):1417-21; discussion 1421-2. Resumen
(http://www.ncbi.nlm.nih.gov/pubmed/17701439?tool=bestpractice.bmj.com)
49. Chiu YH, Chen JD, Wang SH, et al. Whether intravenous contrast is necessary for CT diagnosis
of acute appendicitis in adult ED patients? Acad Radiol. 2013 Jan;20(1):73-8. Texto completo
(https://www.academicradiology.org/article/S1076-6332(12)00385-6/fulltext) Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/22951113?tool=bestpractice.bmj.com)
50. Hlibczuk V, Dattaro JA, Jin Z, et al. Diagnostic accuracy of noncontrast computed tomography for
appendicitis in adults: a systematic review. Ann Emerg Med. 2010 Jan;55(1):51-9.e1. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/19733421?tool=bestpractice.bmj.com)
51. Andersson RE. Meta-analysis of the clinical and laboratory diagnosis of acute appendicitis.
Br J Surg. 2004 Jan;91(1):28-37. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/14716790?
tool=bestpractice.bmj.com)
52. Choi D, Park H, Lee YR, et al. The most useful finding for the diagnosing acute appendicitis
on contrast-enhanced helical CT. Acta Radiol. 2003 Nov;44(6):574-82. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/14616200?tool=bestpractice.bmj.com)
53. Sabiston D. The biliary system. In: Sabiston D, Lyerly HK, eds. Textbook of surgery: the biological
basis of modern surgical practice. 15th ed. Philadelphia, PA: W.B. Saunders Company; 1997:1127.
54. Vincelette J, Schirm J, Bogard M, et al. Multicenter evaluation of the fully automated COBAS
AMPLICATOR PCR test for detection of Chlamydia trachomatis in urogenital specimens. J
Clin Microbiol. 1999 Jan;37(1):74-80. Texto completo (http://www.pubmedcentral.nih.gov/
articlerender.fcgi?tool=pubmed&pubmedid=9854067) Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/9854067?tool=bestpractice.bmj.com)
38 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-38-320.jpg)

![Apendicitis aguda Referencias
REFERENCES
66. Salminen P, Tuominen R, Paajanen H, et al. Five-year follow-up of antibiotic therapy for uncomplicated
acute appendicitis in the APPAC randomized clinical trial. JAMA. 2018 Sep 25;320(12):1259-65.
Texto completo (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6233612/) Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/30264120?tool=bestpractice.bmj.com)
67. Rollins KE, Varadhan KK, Neal KR, et al. Antibiotics versus appendicectomy for the treatment of
uncomplicated acute appendicitis: an updated meta-analysis of randomised controlled trials. World
J Surg. 2016 Oct;40(10):2305-18. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/27199000?
tool=bestpractice.bmj.com)
68. Sakran JV, Mylonas KS, Gryparis A, et al. Operation versus antibiotics--The "appendicitis conundrum"
continues: A meta-analysis. J Trauma Acute Care Surg. 2017 Jun;82(6):1129-37. Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/28338596?tool=bestpractice.bmj.com)
69. Liberman MA, Greason KL, Frame S, et al. Single-dose cefotetan or cefoxitin versus multiple-dose
cefoxitin as prophylaxis in patients undergoing appendectomy for acute nonperforated appendicitis.
J Am Coll Surg. 1995 Jan;180(1):77-80. Resumen (http://www.ncbi.nlm.nih.gov/pubmed/8000659?
tool=bestpractice.bmj.com)
70. National Institute for Health and Care Excellence. Intravenous fluid therapy in adults in hospital.
December 2016 [internet publication]. Texto completo (https://www.nice.org.uk/guidance/cg174)
71. Lobo DN, Awad S. Should chloride-rich crystalloids remain the mainstay of fluid resuscitation to
prevent 'pre-renal' acute kidney injury? Kidney Int. 2014 Dec;86(6):1096-105. Texto completo
(http://www.sciencedirect.com/science/article/pii/S0085253815304403) Resumen (http://
www.ncbi.nlm.nih.gov/pubmed/24717302?tool=bestpractice.bmj.com)
72. Mason RJ. Surgery for appendicitis: is it necessary? Surg Infect (Larchmt). 2008 Aug;9(4):481-8.
Resumen (http://www.ncbi.nlm.nih.gov/pubmed/18687030?tool=bestpractice.bmj.com)
73. Deakin DE, Ahmed I. Interval appendicectomy after resolution of adult inflammatory appendix
mass - is it necessary? Surgeon. 2007 Feb;5(1):45-50. Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/17313128?tool=bestpractice.bmj.com)
74. Andersson RE, Petzold MG. Nonsurgical treatment of appendiceal abscess or phlegmon: a systematic
review and meta-analysis. Ann Surg. 2007 Nov;246(5):741-8. Resumen (http://www.ncbi.nlm.nih.gov/
pubmed/17968164?tool=bestpractice.bmj.com)
75. Garba ES, Ahmed A. Management of appendiceal mass. Ann Afr Med. 2008
Dec;7(4):200-4. Texto completo (http://www.annalsafrmed.org/article.asp?
issn=1596-3519;year=2008;volume=7;issue=4;spage=200;epage=204;aulast=Garba) Resumen
(http://www.ncbi.nlm.nih.gov/pubmed/19623924?tool=bestpractice.bmj.com)
76. Mentula P, Sammalkorpi H, Leppäniemi A. Laparoscopic surgery or conservative treatment for
appendiceal abscess in adults? A randomized controlled trial. Ann Surg. 2015 Aug;262(2):237-42.
Resumen (http://www.ncbi.nlm.nih.gov/pubmed/25775072?tool=bestpractice.bmj.com)
77. Cheng Y, Xiong X, Lu J, et al. Early versus delayed appendicectomy for appendiceal phlegmon
or abscess. Cochrane Database Syst Rev. 2017 Jun 2;(6):CD011670. Texto completo (https://
40 Esta versión en PDF de la monografía de BMJ Best Practice está basada en la
versión disponible en el sitio web actualizada por última vez en: May 01, 2020.
Las monografías de BMJ Best Practice son actualizadas regularmente y la versión más reciente
disponible para cada monografía puede consultarse en bestpractice.bmj.com . La utilización de este
contenido está sujeta a nuestra declaración de exoneración de responsabilidad (. La utilización de este
contenido está sujeta a nuestra ) . © BMJ Publishing Group Ltd 2020. Todos los derechos reservados.](https://image.slidesharecdn.com/apendicitisaguda-221212112935-74ab9b88/85/Apendicitis-aguda-pdf-40-320.jpg)