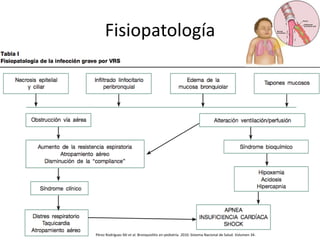
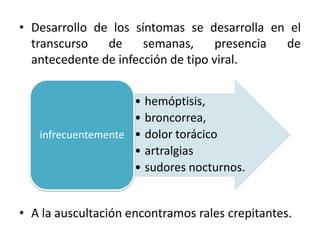
El documento aborda la inflamación de las vías respiratorias, específicamente la bronquitis y la bronquiolitis, destacando su etiología, síntomas, diagnóstico y tratamiento. Se menciona que la bronquitis es mayormente viral y se asocia a factores de riesgo como el tabaquismo y el hacinamiento, mientras que la bronquiolitis afecta principalmente a lactantes con infecciones respiratorias. Además, se analizan las respectivas fisiopatologías y enfoques de manejo para cada condición.