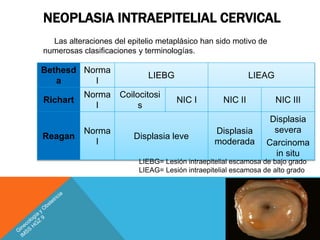
El documento trata sobre el cáncer cérvico uterino. Explica que es la primera causa de muerte en mujeres de 25 a 64 años en México. Describe los factores de riesgo, manifestaciones clínicas, diagnóstico, tratamiento y clasificación del cáncer cérvico uterino. Incluye la codificación y estadificación del cáncer de acuerdo a la NOM y FIGO.