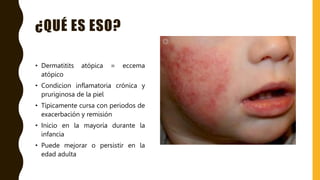
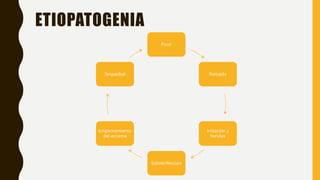
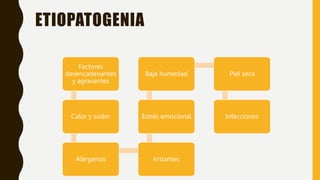
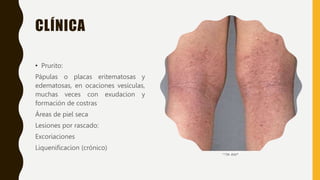
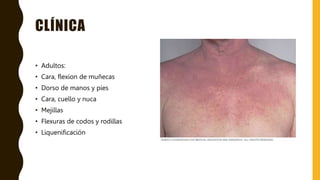
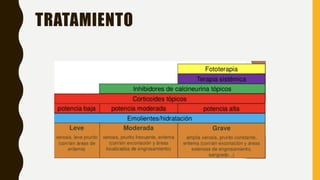
La dermatitis atópica es una condición inflamatoria crónica y pruriginosa de la piel que típicamente se presenta con periodos de exacerbación y remisión. Se origina por factores genéticos e inmunológicos que causan alteraciones en la barrera cutánea. Clínicamente se manifiesta con pápulas eritematosas y edematosas que producen picazón y al rascarse pueden formar costras. El tratamiento consiste en hidratación tópica frecuente, corticoides