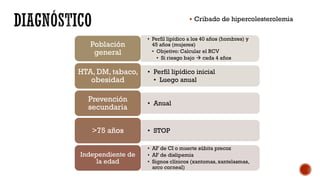
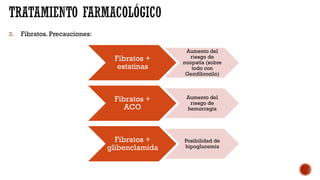
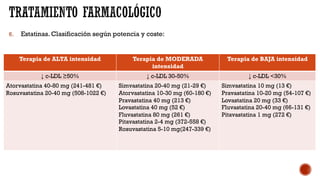
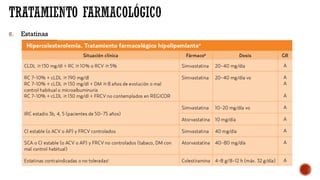
Este documento describe las dislipemias y su tratamiento. En 3 oraciones o menos:
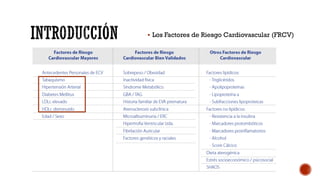
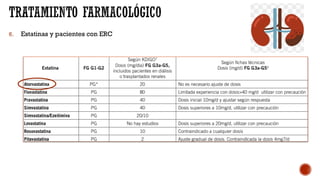
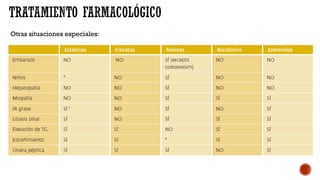
Las dislipemias son alteraciones cuantitativas o cualitativas de los lípidos plasmáticos que afectan al 41% de la población. Las estatinas son los fármacos de primera elección para tratar la hipercolesterolemia debido a su alta efectividad en reducir los niveles de LDL. El documento analiza diversos fármacos para tratar las dislipemias como las estatinas, fibratos, resinas y ezetim