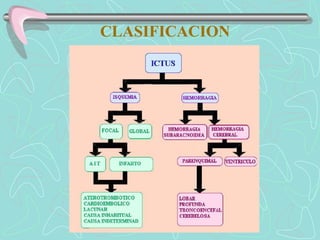
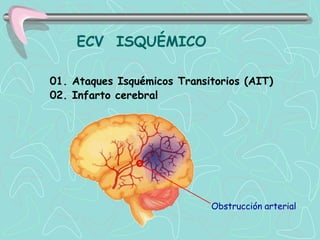
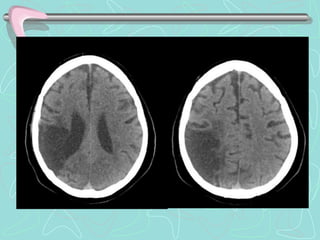
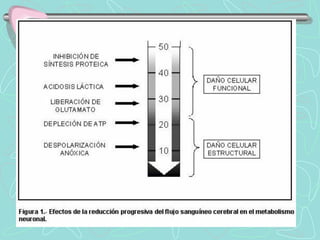
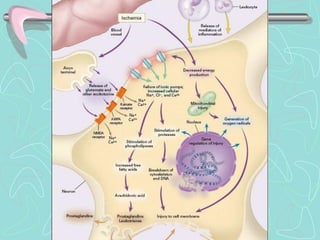
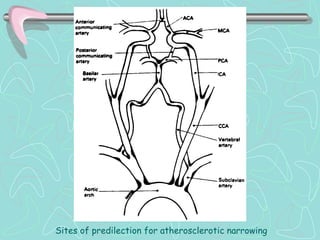
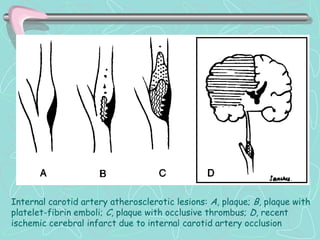
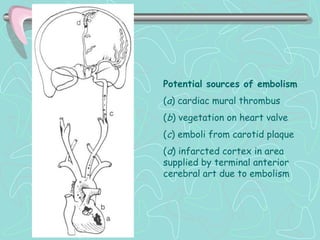
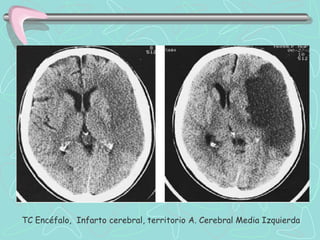
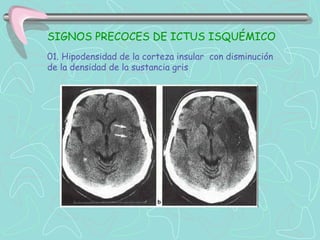
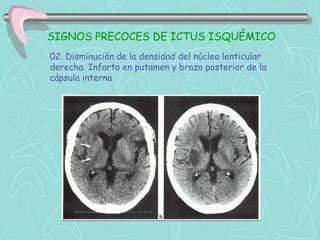
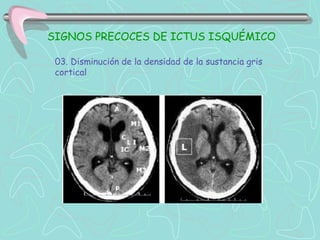
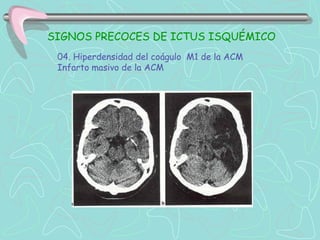
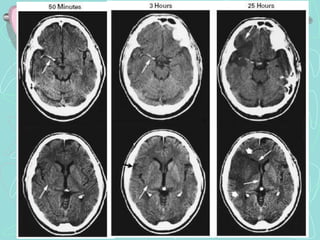
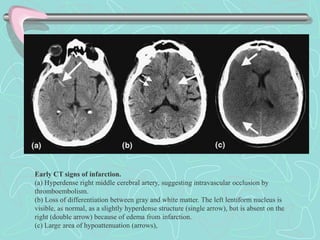
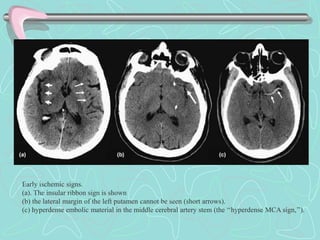
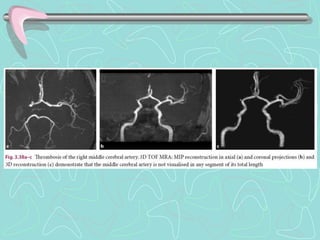
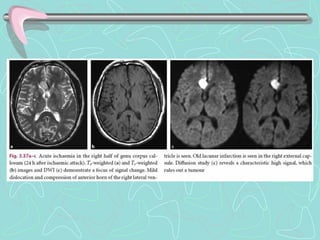
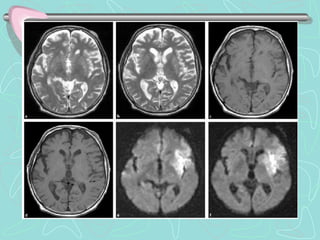
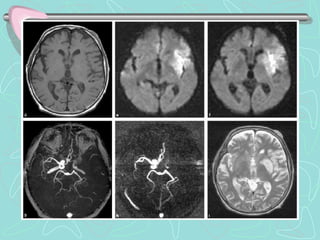
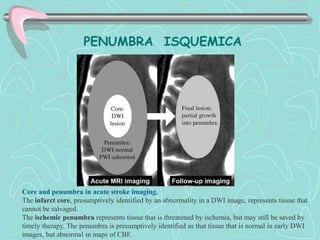
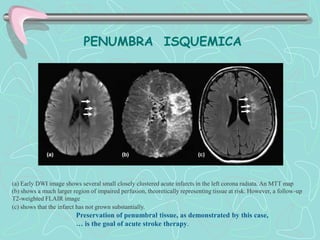
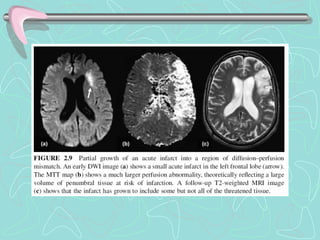
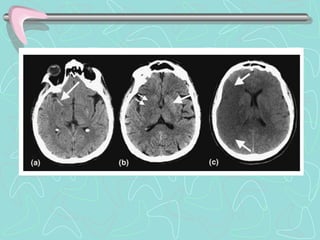
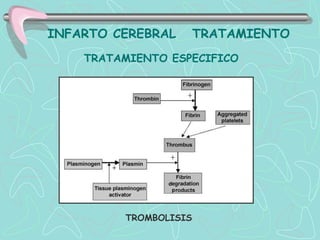
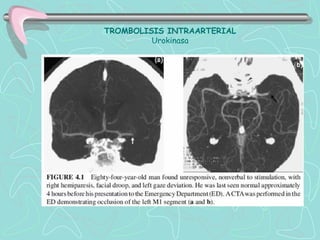
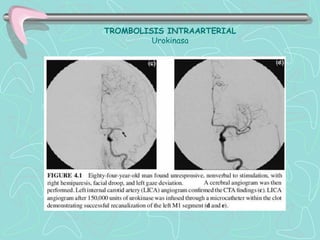
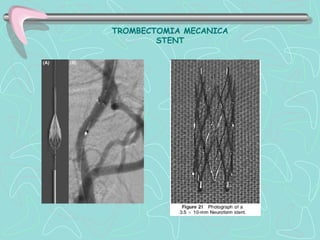
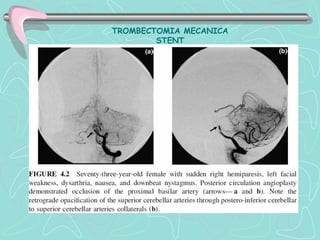
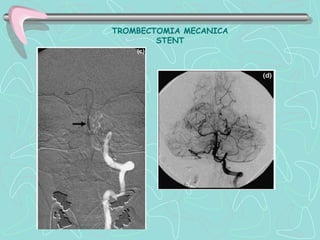
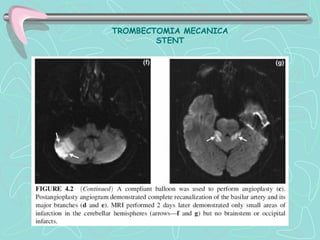
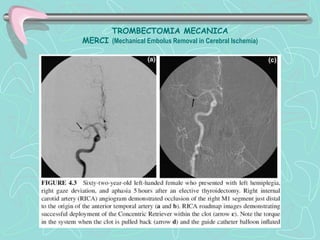
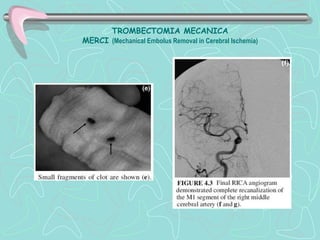
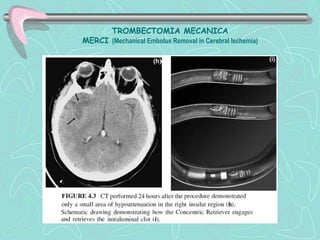
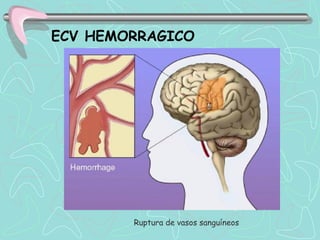
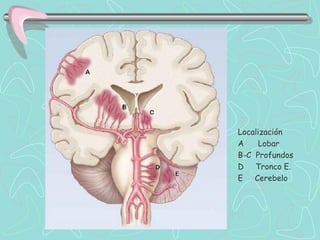
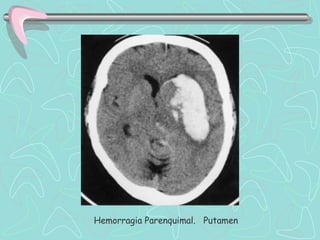
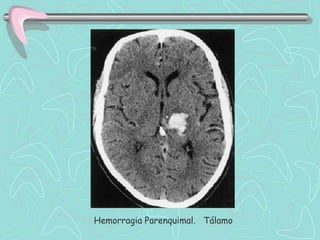
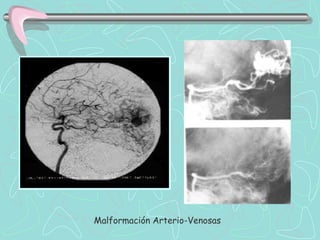
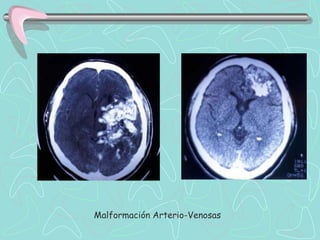
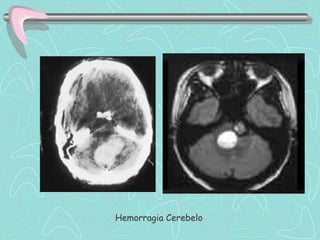
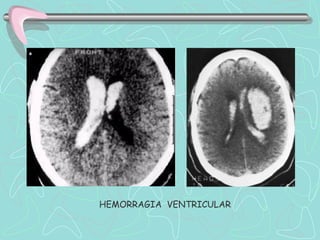
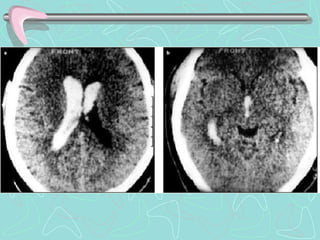
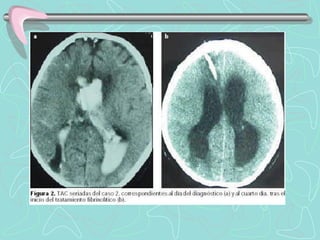
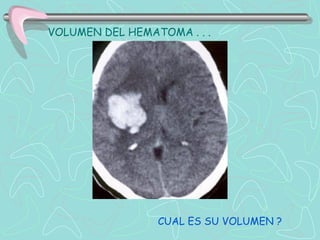
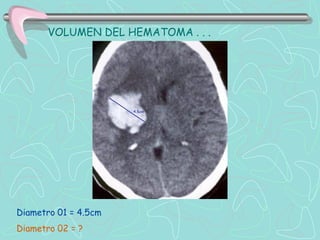
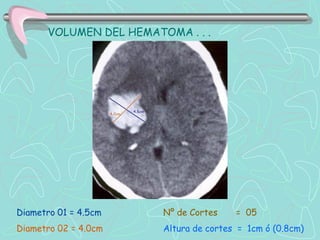
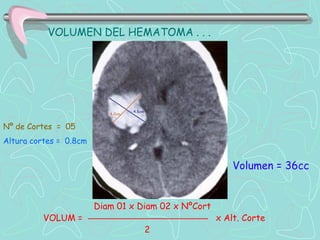
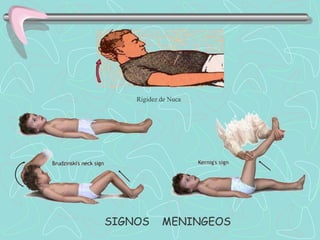
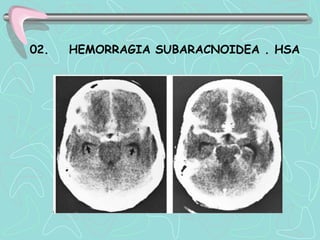
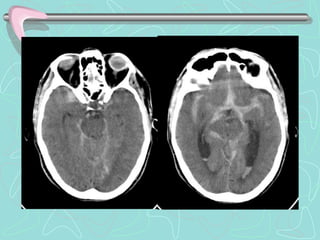
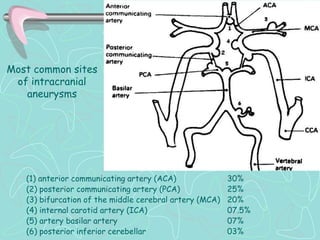
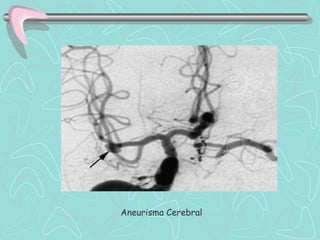
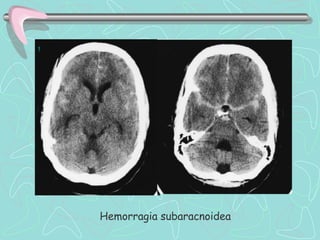
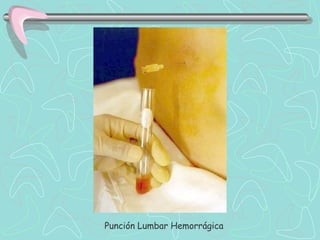
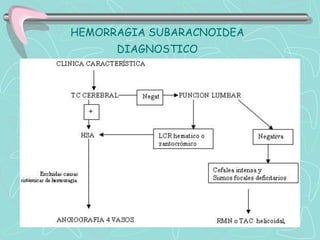
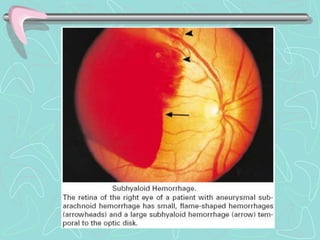
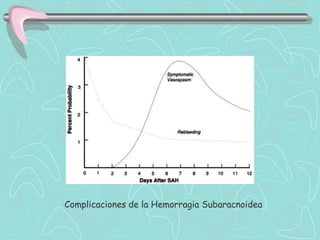
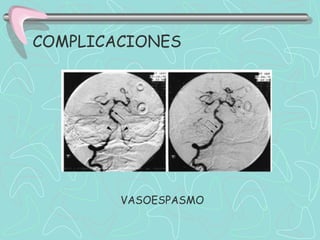
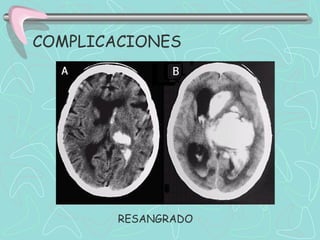
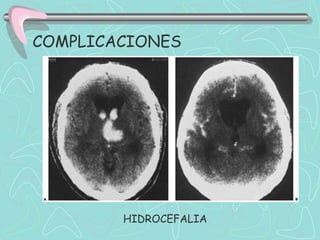
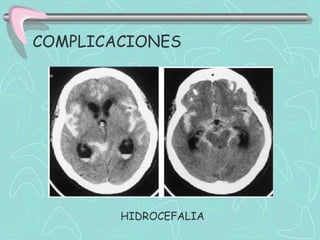
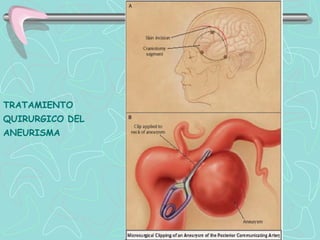
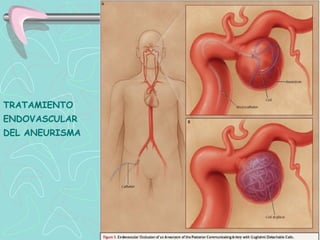
Este documento describe la enfermedad cerebrovascular. Define la enfermedad cerebrovascular como un trastorno causado por una alteración en la circulación cerebral que puede ser isquemia o hemorragia. Explica que la enfermedad cerebrovascular puede clasificarse como infartos, que representan el 80% de los casos, o hemorragias cerebrales, que representan el 20% restante. Asimismo, proporciona detalles sobre los síntomas, diagnóstico, tratamiento y pronóstico de la enfermedad cerebrovascular.