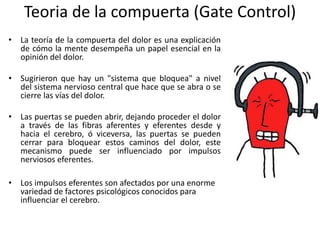
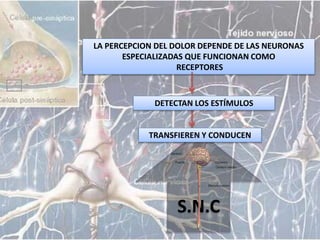
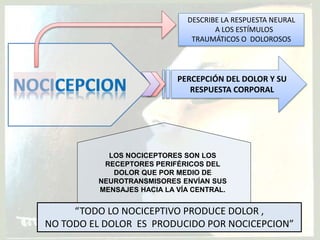
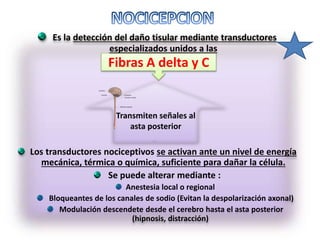
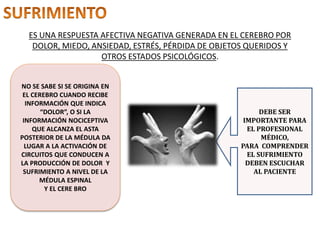
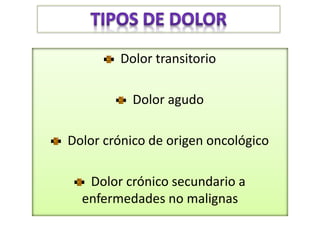
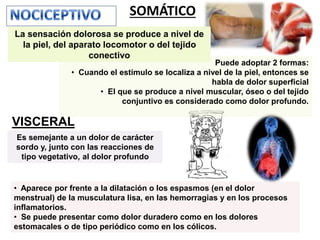
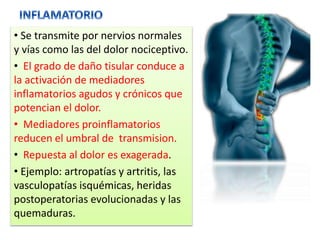
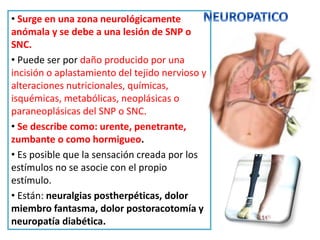
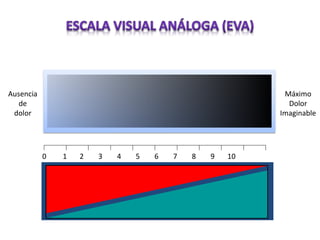
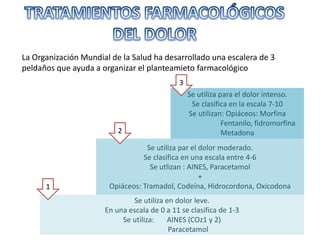
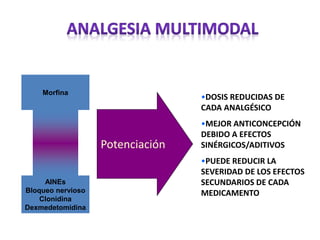
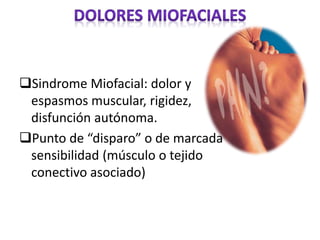
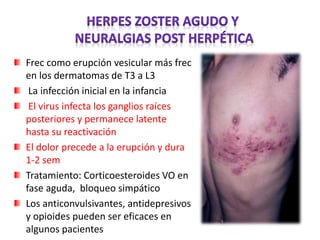
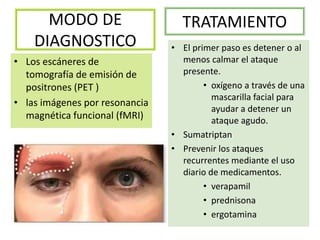
El documento aborda el dolor como una experiencia sensorial y emocional, describiendo su definición y los avances en su tratamiento desde los años 60 y 70, incluyendo la teoría de la compuerta de Melzack y Wall. Se analizan diversos tipos de dolor, sus mecanismos, y se discuten enfoques terapéuticos, especialmente en el contexto del dolor crónico y oncológico, señalando la importancia de factores físicos y psicológicos en su percepción. Además, se mencionan tecnologías y medicamentos recientes que han mejorado la atención del dolor en pacientes, así como la gestión multidisciplinaria necesaria para un tratamiento efectivo.