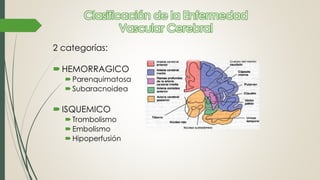
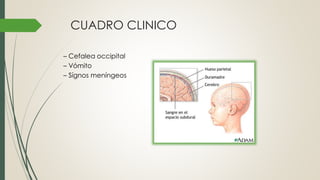
La enfermedad vascular cerebral (EVC) puede ser hemorrágica o isquémica y se produce cuando se interrumpe el flujo sanguíneo al cerebro, causando daño. Las causas más comunes de EVC hemorrágica son la hipertensión, aneurismas y malformaciones vasculares, mientras que la EVC isquémica suele deberse a trombosis, embolia o hipoperfusión. Los síntomas varían según la región cerebral afectada y pueden incluir déficits neurológicos, cefalea y