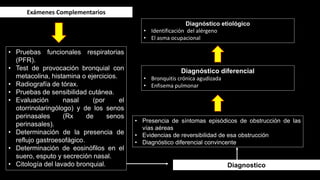
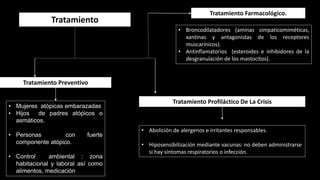
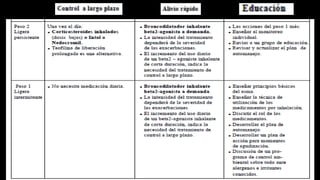
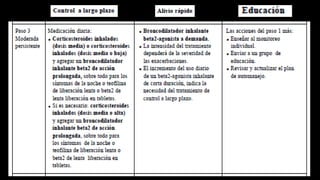
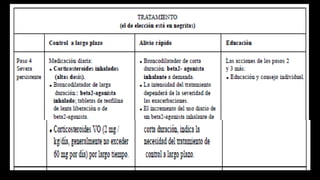
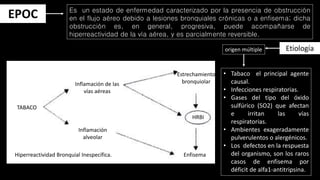
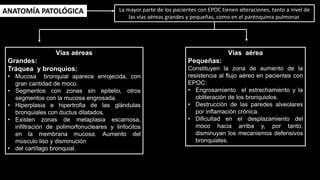
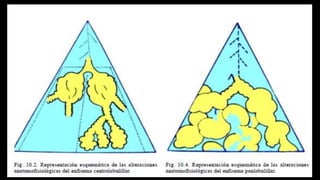
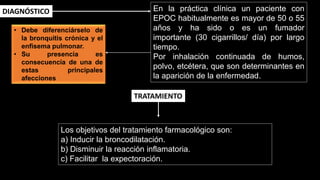
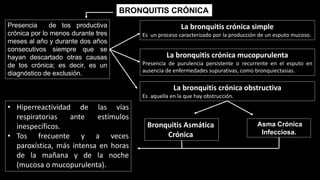
Este documento describe la enfermedad pulmonar obstructiva crónica (EPOC), que se caracteriza por la obstrucción del flujo aéreo debido a lesiones crónicas en los bronquios o enfisema. Las principales causas son el tabaquismo, infecciones respiratorias e inhalación de gases y polvo. En la EPOC se producen inflamación y estrechamiento de las vías aéreas pequeñas, así como enfisema pulmonar. El diagnóstico se basa en la clínica, pruebas respiratorias y radi





![El alergeno, unido a la fracción Fc del
anticuerpo reagínico IgE,
Tejido broncopulmonar
mastocitos, eosinófilos, células epiteliales,
macrófagos, linfocitos T activados, fibroblastos y
células endoteliales
Origina liberación
Mediadores químicos (histamina, prostaglandinas,
triptasa, leucotrienos, IL4, serotonina, proteína
básica mayor, proteína catiónica, citoquinas,
factor activador plaquetario [PAF])
Actúan sobre el
Tono del músculo liso bronquial, la permeabilidad
vascular, la actividad neuronal y la secreción de
mucus.
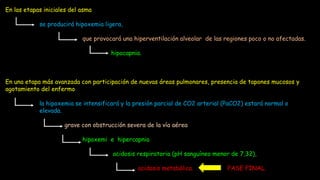
CRISIS DE ASMA
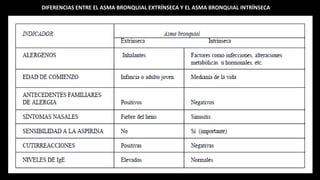
ASMA EXTRINSECA
Los alérgenos más frecuentes:
• Polvo del hogar o de otros lugares
• Pelos y caspa de animales domésticos
• Pólenes
• Hongos ambientales
• Medicamentos
• Alimentos (pescados, mariscos, chocolate,
huevo, etc.).
ASMA INTRÍNSECA
Infección respiratoria
• Bronquitis
• Rinitis
• Sinusitis
que producen las sustancias alergénicas
provocadoras del cuadro asmático.
Las infecciones virales, sobre todo las
provocadas por rinovirus y por
influenza, tienen mayor importancia.](https://image.slidesharecdn.com/epoc-160706060510/85/Epoc-14-320.jpg)