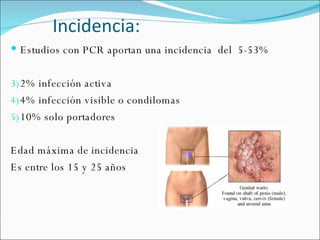
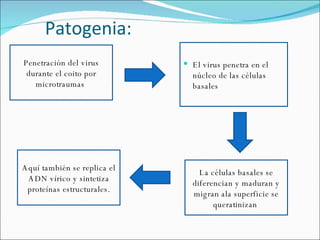
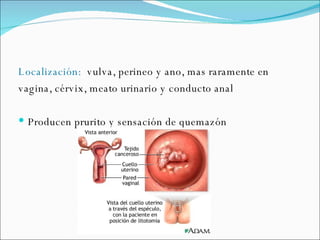
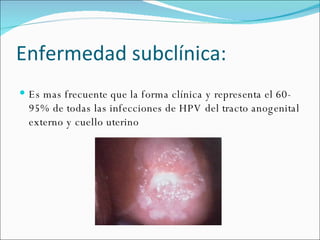
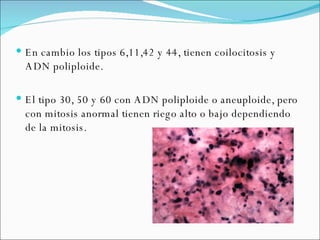
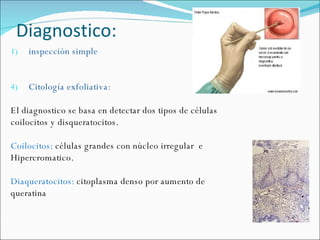
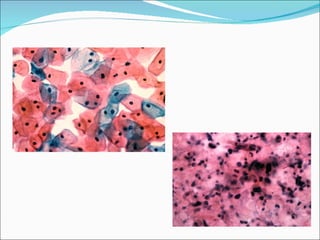
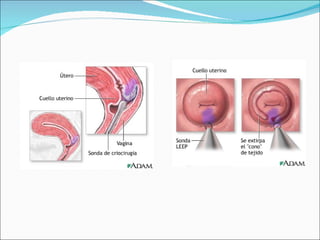
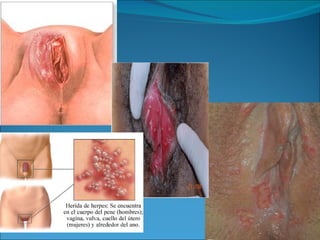
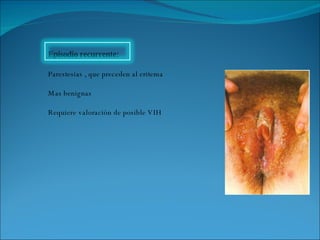
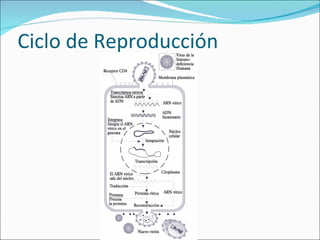
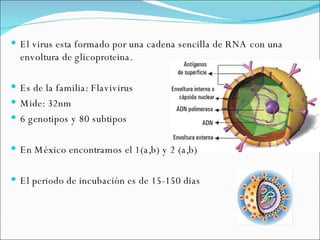
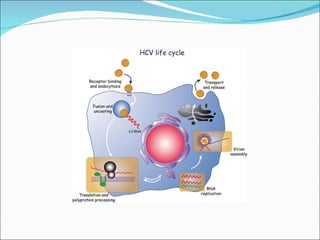
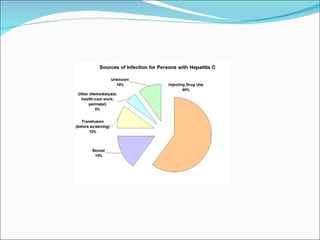
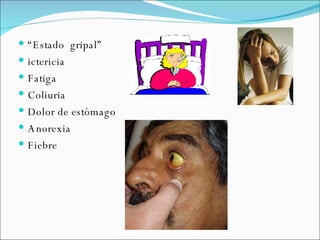
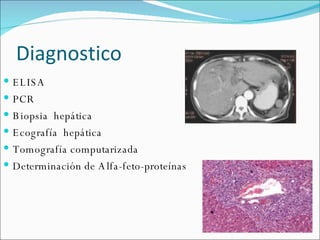
El documento proporciona información sobre diferentes virus que causan enfermedades en el tracto genital inferior femenino como el virus del papiloma humano (HPV), el virus del herpes simple, y el virus de inmunodeficiencia humana (VIH). Describe los síntomas, métodos de diagnóstico y tratamiento de las infecciones causadas por estos virus. Además, brinda detalles sobre la epidemiología, patogenia y transmisión del VIH.