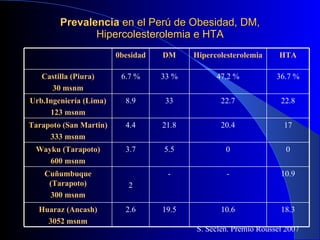
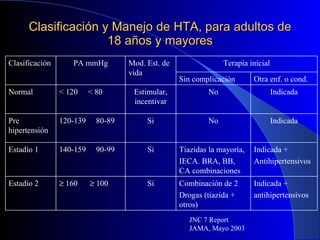
El documento proporciona información sobre la prevalencia de la hipertensión arterial, obesidad, diabetes y hipercolesterolemia en diferentes regiones del Perú. Detalla la distribución de la hipertensión arterial sistólica, diastólica y mixta, y su prevalencia según sexo y región natural. Explica brevemente factores de riesgo cardiovascular, fisiopatología, diagnóstico, clasificación y tratamiento de la hipertensión arterial.