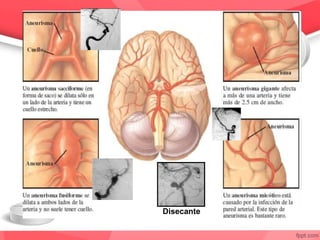
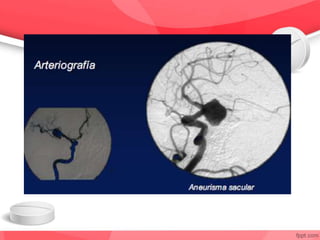
Este documento describe un caso de hemorragia subaracnoidea (HSA). Afecta principalmente a mujeres de mediana edad y se manifiesta con cefalea súbita y severa. La detección temprana a través de tomografía computarizada o punción lumbar es crucial para el tratamiento y pronóstico. Las complicaciones incluyen resangrado, vasoespasmo e isquemia cerebral, e impactan significativamente la morbilidad y mortalidad. El manejo requiere monitoreo intensivo y tratamiento médico como nimodipina para prevenir vasoes