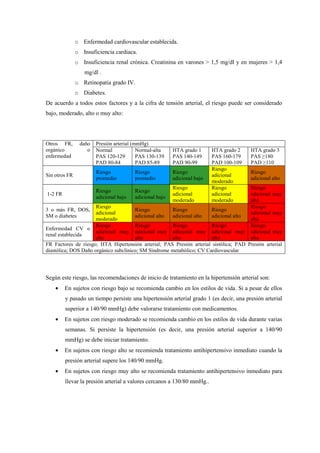
La hipertensión arterial es una enfermedad caracterizada por la elevación de la presión sanguínea en las arterias. Afecta al 35% de los adultos en España y es la principal causa de enfermedades cardiovasculares. Generalmente no presenta síntomas, pero puede dañar el corazón, riñones y cerebro si no se trata. Su tratamiento incluye cambios en el estilo de vida y medicación para controlar la presión arterial y reducir el riesgo de complicaciones.