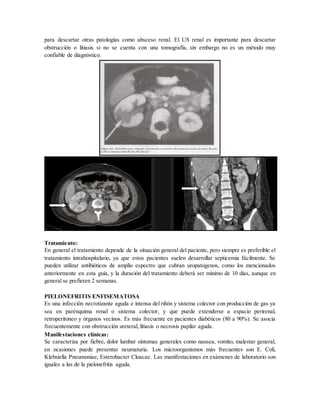
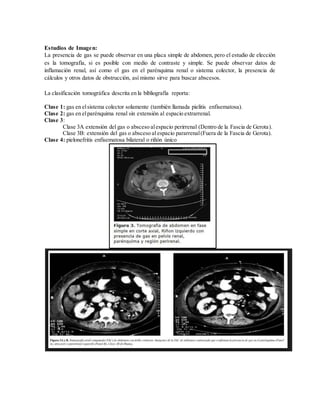
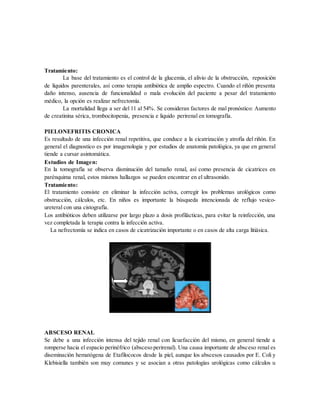
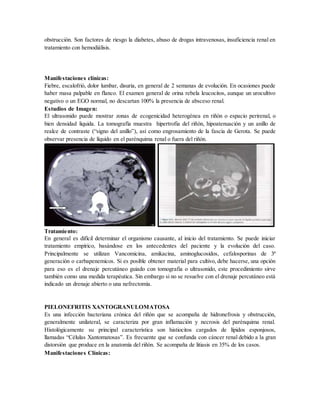
Este documento presenta una guía sobre infecciones del tracto urinario. Resume las causas más comunes de infección, factores de riesgo, patógenos involucrados, manifestaciones clínicas, estudios de diagnóstico e imágenes, y tratamientos para varios tipos de infecciones urinarias como cistitis, pielonefritis aguda y crónica, pielonefritis enfisematosa y absceso renal.