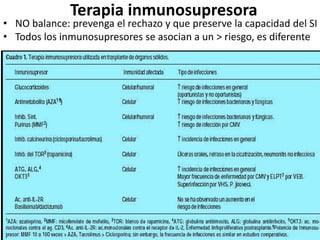
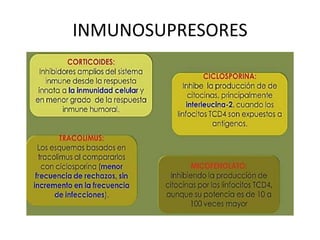
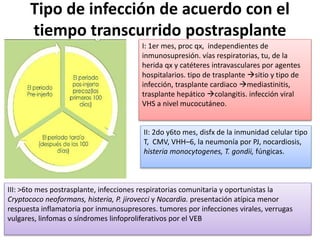
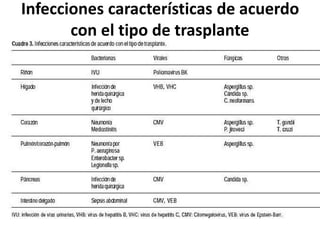
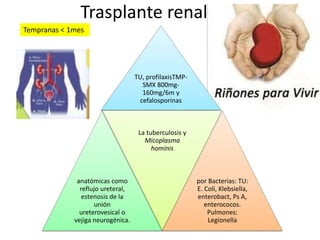
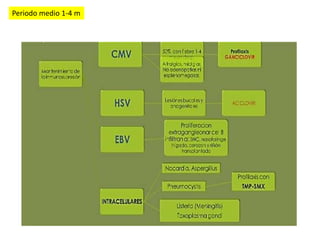
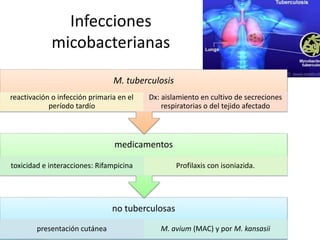
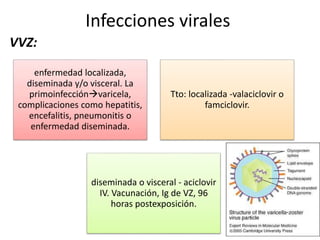
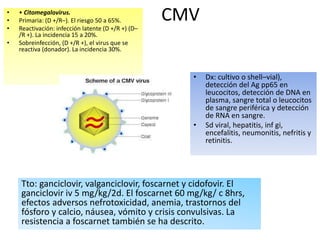
Este documento describe las infecciones más comunes que afectan a pacientes trasplantados y los factores de riesgo asociados. Discute infecciones bacterianas, micóticas y virales específicas según el tipo de órgano trasplantado y el período postrasplante. También cubre estrategias de prevención, diagnóstico y tratamiento de estas infecciones que son una importante causa de morbilidad y mortalidad en pacientes inmunosuprimidos.