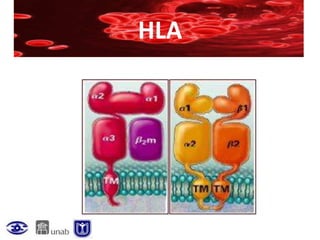
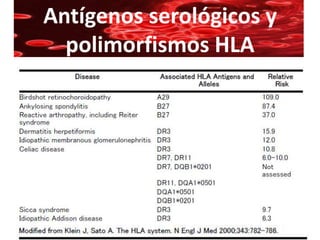
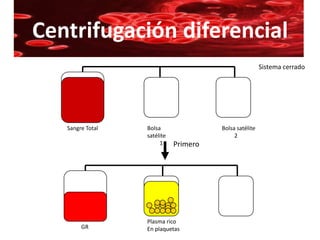
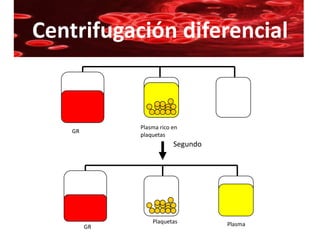
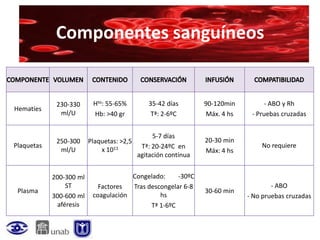
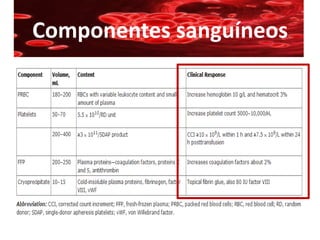
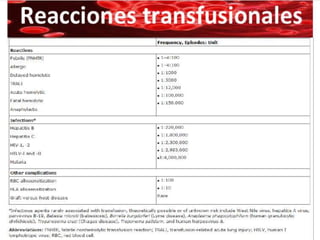
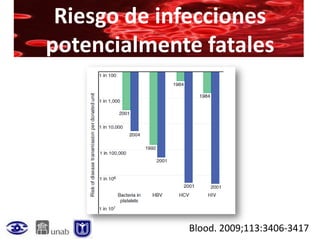
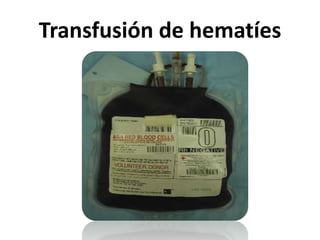
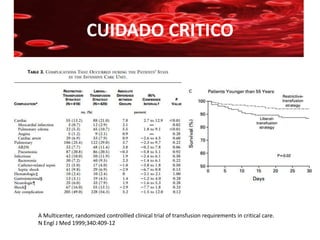
Este documento resume la historia de la transfusión sanguínea, los sistemas de grupos sanguíneos y aloantígenos, el procesamiento de componentes sanguíneos, las complicaciones agudas y retardadas de la transfusión, y las guías para la transfusión de concentrados de hematíes en diferentes situaciones clínicas.