Este documento proporciona información sobre el manejo inicial de las intoxicaciones agudas. Describe los pasos iniciales de evaluación y estabilización del paciente intoxicado, incluyendo la valoración de signos vitales y la detección de complicaciones. También detalla la obtención de una historia clínica detallada e identifica síndromes específicos asociados con diferentes sustancias tóxicas. Explica medidas para disminuir la absorción tóxica y aumentar la eliminación, incluyendo el uso de carbón activado, antídotos y
















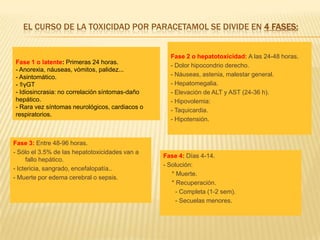




![Identificar riesgo de hepatotoxicidad:tipo de ingesta, dosis, “t” transcurrido.AS: f(x) hepática + C a las 4 h de la ingesta o lo +cerca después de las 4 h.Tto con NAC:- Nomograma de Rumack- Matthew. - (PAR] en la línea o por encima: NAC * No > si no disponemos de determinación de paracetamol, no se sabe el tiempo desde la ingesta o han pasado más de 24 horas. - Si no tenemos [PAR] tratamiento en: – Adultos : más de 7,5 gr. – Niños : >150 mg/kg. – Historia no fiable.- Si no es posible establecer tiempo ingestión ⇒ medir [PAR], y transaminasas. – ↑ transaminasas y/o [PAR] supera límites de detección ⇒ NAC – Transaminasas normales y [PAR] por ↓ de límite de detección ⇒ No tratar](https://image.slidesharecdn.com/intoxicaciones-110319020028-phpapp01/85/Intoxicaciones-22-320.jpg)



![Síntomas:Acúfenos y alteraciones auditivas, hiperventilación, vómitos, deshidratación, hipertermia y alteraciones del S.N.C.Alcalosis respiratoria que provoca acidosis metabólica. Otros : Edema pulmonar, oliguria, fracaso renal agudo, hemorragia , rabdomiolisis.- Determinar [AAS] en las 6 horas post-ingesta. Según la concentración inicial debehacerse nuevas determinaciones. - Monitorizar el pH arterial porque el estado ácido-base cambia con frecuencia.Nomograma de DONE gravedad de intoxicación en pacientes con función rena lnormal que han tomado sobredosis única de salicilatos (escaso VP ypoca utilidad clínica)](https://image.slidesharecdn.com/intoxicaciones-110319020028-phpapp01/85/Intoxicaciones-26-320.jpg)

![3º. Reducir la concentración de salicilatos en tejidos aumentando su excreción:– Alcalinización de la orina: Aumenta excreción de salicilato ionizado.Indicada en : – [AAS] > 35 mg/dl – Anomalías del equilibro ácido-base – Niveles plasmáticos crecientes• Mantener pH urinario entre 7,5-8,0 (controlar pH-sanguíneo)• Administrar bicarbonato sódico (1-2 meq/kg) 1-2 horas ajustando dosis según pH urinario y sanguíneo. ¡Cuidado con el K+!– Hemodiálisis. Indicaciones:• Salicilismo grave con nivel >100 mg/dl, fallo hepático o renal y edema pulmonar.• Grave desequilibrio ácido-base.• Niveles de salicilato que van aumentando.• Fallo de tratamientos previos más conservadores.](https://image.slidesharecdn.com/intoxicaciones-110319020028-phpapp01/85/Intoxicaciones-28-320.jpg)
































