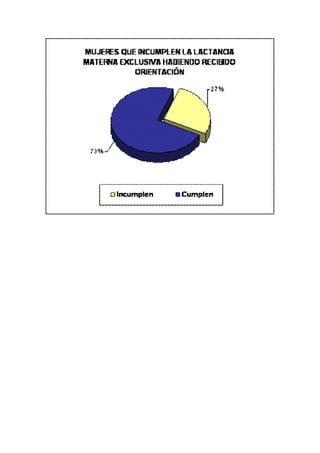
Este documento trata sobre la importancia de la lactancia materna. Explica que la leche materna es el alimento ideal para el crecimiento y desarrollo de los niños pequeños. También destaca que la Organización Mundial de la Salud recomienda la lactancia materna exclusiva durante los primeros seis meses y la continuación de la lactancia materna junto con alimentos complementarios hasta los dos años. Finalmente, el documento enfatiza que apoyar a las madres en la lactancia materna puede salvar muchas vidas infantiles.






























![ 2. La Organización Mundial de la Salud (OMS), libro La alimentación del
lactante y del niño pequeño . Disponible en
http://apps.who.int/iris/bitstream/10665/44310/1/9789275330944_spa.
pdf.
3. «UNICEF – Nutrición – Innocenti Declaration on the Protection, Promotion
and Support of Breastfeeding». Disponible en
http://innocenti15.net/declaration_spanish.pdf.
4. Organización Mundial de la Salud: Estrategia mundial parala alimentación
del lactante y el niño pequeño. Organización Mundial de la Salud. 2002.
5. Material de promoción de la lactancia materna. Encuesta de lactancia
materna 2005. Generalitat de Catalunya. departamento de Salud. Disponible
en:http://www.grupslactancia.org/es/federacion-catalunya/datos– de-
2005.
6. CEPAL. (2010). Salud materno-infantil de pueblos indígenas y
afrodescendientes de América Latina: aportes para una relectura desde el
derecho a la integridad cultural. Santiago de Chile: Naciones Unidas.
Disponible en:
http://www.eclac.org/publicaciones/xml/9/41579/LCW.347Oct_2010.pdf
7. Hughes ECW. Telogen effluvium. Medscape [revista en Internet] Mar 27,
2009 [fecha de acceso: 28 de noviembre de 2009]. Disponible en:
http://www.emedicine.com/derm/topic416.htm
8. OMS/UNICEF. Lactancia Materna. La Iniciativa Hospital
Amigo del Niño. Washington, D.C.: Organización Mundial de
la Salud; 2008. Disponible en
http://www.who.int/nutrition/publications/infantfeeding/bfhi_trainingco
urse_s4_es.pdf?ua=1
9. Nutrition Bulletin, 1996, 17:292–302. DISPONIBLE EN
http://apps.who.int/iris/bitstream/10665/44310/1/9789275330944_spa.
pdf
10. LactanciaMaterna: Guía paraprofesionales.MonografíasdelaAsociación
Española de Pediatría 2004.
11. Manual práctico de lactancia materna. Carlos González. Edita ACPAM,
Barcelona 2004. 3. Hipogalactia:
12. La lactancia materna. Lawrence, R.A. Mosby / Doyma Libros,
S.A. Madrid 1996
13. Lactancia materna. Manual para profesionales. Royal College of
Midwives. ACPAM. Barcelona 1994
14. La lactancia materna. Aguayo, J. Universidad de Sevilla. Sevilla, 2001](https://image.slidesharecdn.com/lalactanciamaterna-220529222627-df9a3516/85/LA-LACTANCIA-MATERNA-docx-32-320.jpg)
![ 15. Manual práctica de lactancia materna. ACPAM. Barcelona, 2004
16. Enfermería Obstétrica y Ginecológica. Ediciones DAE. Contraindicaciones
de la Lactancia Materna. pag.248.
17. Hughes ECW. Telogen effluvium. Medscape [revista en Internet] Mar 27,
2009 [fecha de acceso: 28 de noviembre de 2009]. Disponible en:
http://www.emedicine.com/derm/topic416.htm
18. Newman J. Breastfeeding and radiologic procedures. Cam Fam Physician
2007;53:630-1. Dispoble en : http://www.cfp.ca/cgi/reprint/53/4/630.
19. Siegel, J. A., Guide for diagnostic nuclear medicine. Reston, Virginia: Society
of Nuclear Medicine; 2001. Disponible en:
http://www.nrc.gov/materials/miau/miau-reg-initiatives/guide_2002.pdf.
20. National Health Service (NHS). Is it safe to use fake tan on my breasts
while breastfeeding? United Kingdom: NHS; 2009 Disponible
en:
http://www.nhs.uk/chq/Pages/961.aspx?CategoryID=54&SubCategoryID=135
21. Marcos I, Torras E.Lactancia materna durante el embarazo y en tándem.
En: Aguayo Maldonado J, eds. La lactancia materna. Sevilla: Universidad de
Sevilla, 2001. Capítulo 10. Páginas 243-249.
22. American Academy of Pediatrics Committee on Environmental Health.
Environmental tobacco smoke: a hazard to children. Pediatrics.
1997;99:639-http://pediatrics.aappublications.org/cgi/reprint/99/4/639
23. Amir, L. H. «Maternal smoking and reduced duration of breastfeeding: a
review of possible mechanisms.» Early Hum Dev 2001;64:45-67.
24. Nafstad P, Jaakkola JJ, Hagen JA, Botten G, Kongerud J. Breastfeeding,
maternal smoking and lower respiratory tract infections. Eur Respir J
1996;9:2623-9 http://erj.ersjournals.com/cgi/reprint/9/12/2623
25. «UNICEF – Convención sobre los Derechos del Niño – Introducción».
26. «UNICEF – Nutrición – Innocenti Declaration on the Protection,
Promotion and Support of Breastfeeding». Disponible en
https://www.unicef.org/spanish/crc/
27. Black RE, Victora CG, Walker SP, and the Maternal and Child Nutrition
Study Group. Maternal Disponible en
http://www.who.int/features/factfiles/breastfeeding/es/
28. Manual de Lactancia Materna. De la teoría a la práctica. Editorial Médica
Panamericana. 2008.
29. Lactancia Materna. Una guía para la profesión médica. Lawrence RA.
Editorial Elsevier España. 6ª edición. Ed. en español 2007](https://image.slidesharecdn.com/lalactanciamaterna-220529222627-df9a3516/85/LA-LACTANCIA-MATERNA-docx-33-320.jpg)