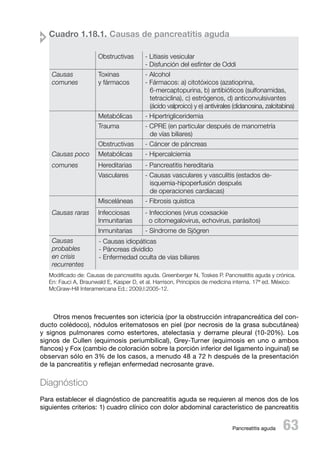
La pancreatitis aguda es una inflamación del páncreas que puede afectar tejidos adyacentes y órganos distantes. Tiene una prevalencia del 3% en México y su mortalidad varía desde menos del 5-15% en forma leve al 25-30% en forma grave. Los síntomas más comunes son dolor abdominal intenso y náuseas/vómitos. El diagnóstico requiere dolor característico más enzimas pancreáticas elevadas y hallazgos en imagen. El tratamiento incluye ayuno, oxígeno, líquidos



![2. Medidas generales
a) Oxígeno suplementario: administrarlo con puntas nasales o mascarilla, en
caso necesario valorar la intubación endotraqueal. Es importante destacar que la
hipoxemia se ha asociado con la aparición de complicaciones respiratorias como
atelectasia o derrame pleural.
b) Sonda nasogátrica (de uso electivo y no obligado): utilizar en el caso de íleo
paralítico o vómito frecuente.
3. Soluciones
Restitución temprana de volumen (líquidos intravenosos): se prefiere el uso de cristaloides
pero en situaciones específicas podrían utilizarse coloides con el fin de mantener un volumen intravascular adecuado. Es importante determinar los requerimientos de líquido de
cada paciente con base en sus datos clínicos (incluidos parámetros cardiovasculares como:
frecuencia cardiaca [FC], presión arterial [PA] y presión venosa central [PVC]) así como en
sus valores de laboratorio (urea, creatinina, pH sanguíneo, niveles de lactato, etc.). En ocasiones se llega a necesitar una terapia de restitución de hasta más de 6 L en 24 h. En los
pacientes con pancreatitis aguda severa la estabilización hemodinámica debe ser suficiente para mantener una PA media de 65 mm Hg y un volumen urinario de 0.5 mL/kg/h.
4. Medicamentos
a) Analgesia: parte fundamental del tratamiento; los fármacos deberán elegirse de forma
escalonada. Se recomienda iniciar con el uso de analgésicos no esteroides (AINE,
p. ej., paracetamol o ibuprofeno); si el dolor permaneciera con gran intensidad está
indicado el uso de fármacos del tipo opioide en donde la buprenorfina es el de mejor
elección, ya que existe evidencia de que éste (a diferencia de otros de la misma familia) no provoca contracción del esfínter de Oddi.
b) Antibióticos: en diversos estudios se ha señalado que no existe evidencia suficiente
para el uso de estos medicamentos de manera profiláctica en ninguna de las dos formas de pancreatitis (leve y severa). En la enfermedad severa aunque no han demostrado reducir significativamente la incidencia de necrosis infectada pueden utilizarse
para disminuir complicaciones infecciosas extrapancreáticas. También se sugiere su
uso en casos de necrosis extensa (más de 50% del páncreas), utilizando preferentemente antibióticos como imipenem (500 mg cada 8 h por 7 días), meropenem o
cefepima, los cuales penetran adecuadamente el tejido pancreático. A pesar de la
profilaxis antibiótica, cerca de 30% de los pacientes desarrollará necrosis infectada,
por ende, si hay recurrencia o la inflamación persiste por más de una semana de iniciado el padecimiento deberá realizarse punción-aspiración con aguja fina guiada por
TC o US con tinción de Gram y cultivo (método de elección para identificar necrosis
infectada). Si se identifica el germen causal se realizará antibiograma para proporcionar antibioticoterapia específica.
c) Otros medicamentos. Como manejo integral del paciente se recomienda: uso de inhibidores de bomba de protones (omeprazol) o antagonistas H2 (ranitidina), profilaxis
de trombosis venosa profunda (principalmente en pacientes con enfermedad severa
quienes permanecerán por mayor tiempo hospitalizados) y en caso de presentarse,
corregir las alteraciones electrolíticas del calcio, potasio y magnesio así como de la
hiperglucemia (utilizando insulina), según las condiciones de cada paciente.
5. Pronóstico
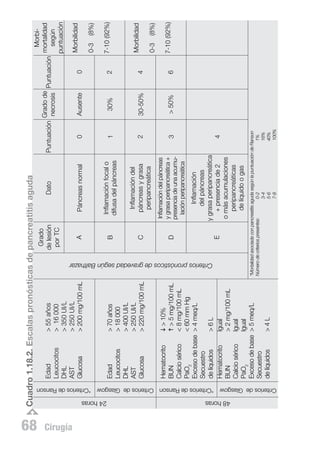
Escalas pronósticas: es indispensable valorar la gravedad de la enfermedad para continuar con el tratamiento adecuado; existen escalas pronósticas que ayudan a dicho
objetivo, las cuales se describen en el siguiente apartado.
66 Cirugía](https://image.slidesharecdn.com/pancreatitis-131110160425-phpapp01/85/Pancreatitis-5-320.jpg)
![Por lo general la pancreatitis aguda leve se resuelve al llevar a cabo las medidas
iniciales y por supuesto tratar la causa de la enfermedad (p. ej., en pancreatitis de
origen biliar la colecistectomía deberá realizarse para evitar recurrencia, la Asociación Internacional de Pancreatología [2002] establece lineamientos precisos para el
tratamiento quirúrgico). En el caso de los pacientes con pancreatitis aguda severa es
fundamental un seguimiento estrecho y, por lo tanto, deberán de ingresar a la UCI
del hospital en donde se realizará un manejo multidisciplinario del padecimiento así
como de las complicaciones que se hayan suscitado (falla orgánica múltiple, necrosis
pancreática, persistencia de la obstrucción biliar tratada con colangiopancreatografía
retrógrada endoscópica, CPRE), acumulaciones de líquido (en donde es útil la aspiración guiada por TC), etc.
Pronóstico
Existen diversas escalas pronósticas que ayudan a determinar tanto la gravedad al inicio
como en el curso de la enfermedad, por lo tanto, con éstas se puede detectar e incluso prevenir el surgimiento de complicaciones, poniendo de manifiesto su gran utilidad
en la práctica clínica (Cuadro 1.18.2).
Preguntas de guardia
1. Principal causa de pancreatitis aguda.
R: litiasis vesicular, en donde es más frecuente que cálculos biliares menores
de 5 mm de diámetro se relacionen con dicha enfermedad al pasar fácilmente
por el conducto cístico y ocasionar obstrucción ampular.
2. ¿Por qué en la pancreatitis aguda asociada con hipertrigliceridemia los niveles
de amilasa sérica pueden ser normales?
R: porque los niveles aumentados de triglicéridos estimulan a un inhibidor
de esta enzima, por lo cual en estos pacientes se encuentran falsamente niveles
normales de amilasa sérica.
3. De acuerdo con la etiología de la enfermedad, en la pancreatitis asociada
con litiasis vesicular, ¿cuál de las enzimas pancreáticas tiende a ser más elevada?
R: la amilasa. Por otro lado, la lipasa sérica suele estar más aumentada
en pancreatitis asociada con alcohol.
4. ¿Por qué es frecuente que los pacientes con pancreatitis aguda manifiesten
hiperglucemia?
R: son múltiples las causas y entre ellas se encuentran disminución
en la producción de insulina, aumento de la liberación de glucagón
y producción elevada de glucocorticoides y catecolaminas suprarrenales.
Lectura recomendada
Baddeley R, Skipworth J, Pereira S. Acute pancreatitis. Medicine. 2011;39(2):108-15.
Greenberger N, Toskes P. Pancreatitis aguda y crónica. En: Fauci A, Braunwald E, Kasper D, et al. Harrison,
Principios de medicina interna. 17ª ed. México: McGraw-Hill Interamericana Editores; 2009;I:2005-12.
Guía de práctica clínica, diagnóstico y tratamiento de pancreatitis aguda, México: Secretaría de Salud; 2009.
67
Pancreatitis aguda](https://image.slidesharecdn.com/pancreatitis-131110160425-phpapp01/85/Pancreatitis-6-320.jpg)