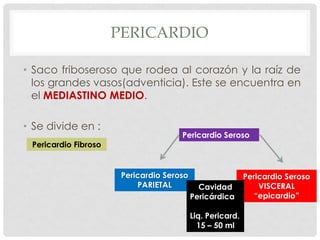
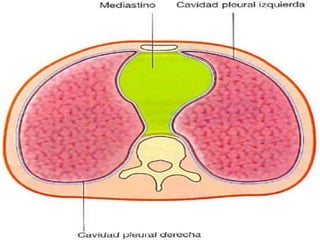
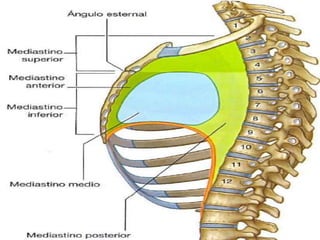
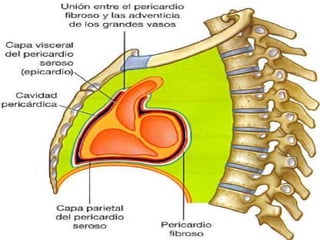
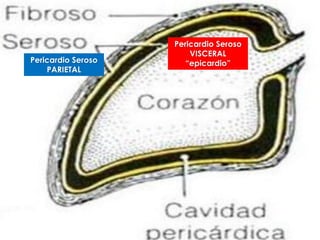
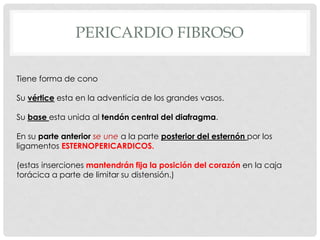
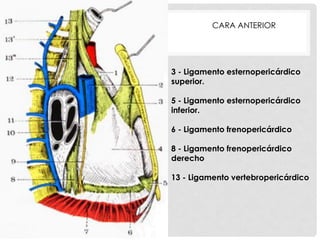
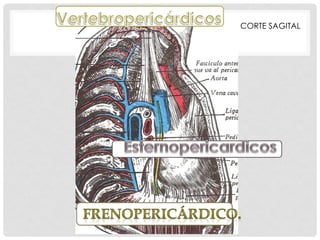
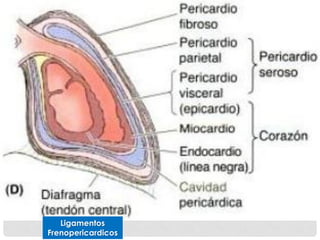
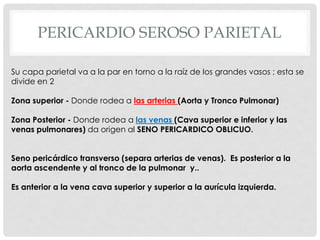
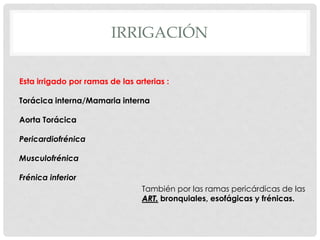
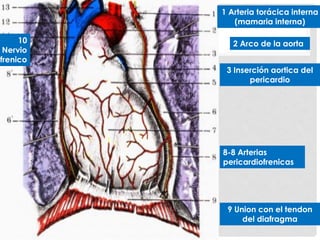
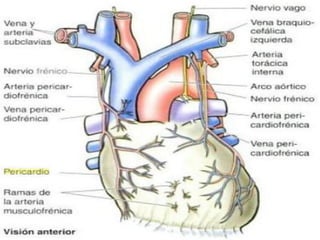
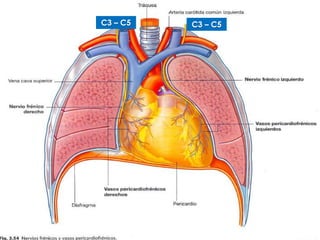
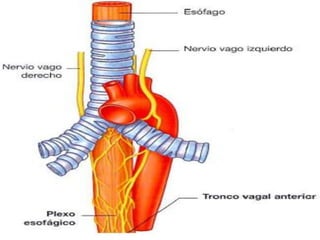
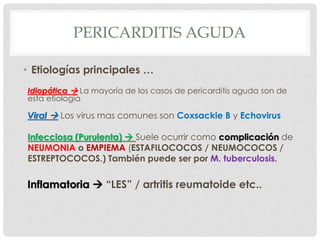
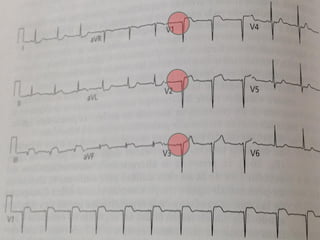
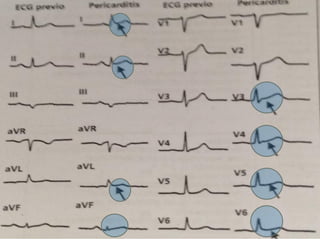
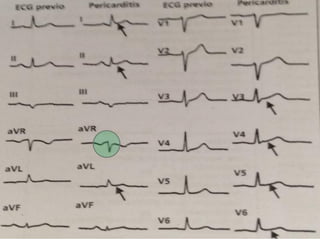
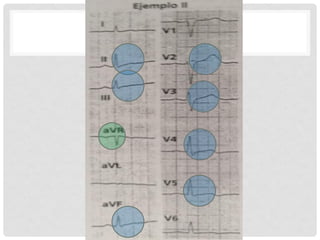
Este documento describe la anatomía y fisiología del pericardio. En 3 oraciones: El pericardio es una membrana que rodea el corazón y contiene líquido lubricante. Está formado por las capas serosa parietal y visceral, separadas por una cavidad que contiene líquido. El pericardio fibroso mantiene al corazón en su posición dentro del tórax mediante ligamentos que se unen al esternón, diafragma y otros tejidos.