Pie Diabético
- 2. INTRODUCCION La Diabetes Mellitus (DM) se define como: un desorden metabólico crónico, con etiología múltiple caracterizado por una elevación persistente de los niveles de glucosa en sangre (hiperglucemia). Junto a alteraciones en el metabolismo de los Carbohidratos, grasas y proteínas, consecuencia de cambios de la secreción y/o en la acción de la insulina”;
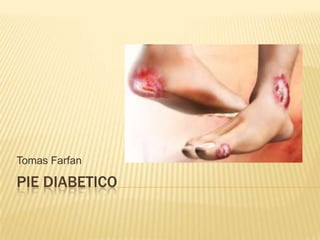
- 3. INTRODUCCION El pie diabético es una de las complicaciones más temidas de la diabetes mellitus (DM), por constituir una causa frecuente de amputación e invalidez, y presentar un elevado costo económico y social.
- 4. DEFINICION Un conjunto de procesos patológicos que dependen y son acerelados directamente de la DM. Los cuales a su vez pueden ser producidos por varios mecanismos patogénicos como: vasculares, neurológicos, osteopáticos e Infecciosos Que ocasionan alteraciones: anatómicas y funcionales; Su localización en el pie del paciente diabético, razones por las cuales se denomina Pie Diabético, Estando en peligro no solo la viabilidad de la extremidad afectada, sino la vida del paciente
- 6. EPIDEMIOLOGIA El 3% de los ingresos que se realizan en los Hospitales generales están determinados por los problemas de los pies provocados por la Diabetes la causa más frecuente de amputación no traumática de las extremidades inferiores, representando el 70% de las mismas Las úlceras son responsables de aproximadamente el 85 % de las amputaciones
- 7. EPIDEMIOLOGIA 62% corresponde a un pie neuropático, 31% la lesión es neuroisquémica 7% isquémica pura. El 62,4% de ellos se amputó durante la hospitalización.
- 8. CLASIFICACION DE WAGNER DEL PD
- 9. CLASFICACION DE WAGNER Grado 0: Ausencia de ulceras en un pie de alto riesgo. Grado 1: Úlcera superficial que compromete todo el espesor de la piel pero no tejidos subyacentes. Grado 2: Úlcera profunda, penetrando hasta ligamentos y músculos pero no compromete el hueso o la formación de abscesos. Grado 3: Úlcera profunda con celulitis o formación de abscesos, casi siempre con osteomielitis. Grado 4: Gangrena localizada. Grado 5: Gangrena extensa que compromete todo el pie. (4)
- 11. CLASIFICACION DE LA UNIVERSIDAD DE TEXAS Grado I-A: no infectado, ulceración superficial no isquémica Grado I-B: infectado, ulceración superficial no isquémica Grado I-C: isquémica, ulceración superficial no infectada Grado I-D: isquémica y ulceración superficial infectada Grado II-A: no infectada, úlcera no isquémica que penetra hasta la capsula o hueso Grado II-B: infectada, úlcera no isquémica que penetra hasta la capsula o hueso Grado II-C: isquémica, úlcera no infectada que penetra hasta la capsula o hueso Grado II-D: úlcera isquémica e infectada que penetra hasta la capsula o hueso
- 12. CLASIFICACION UNIVERSIDAD DE TEXAS Grado III-A: no infectada, úlcera no isquémica que penetra hasta hueso o un absceso profundo Grado III-B: infectada, úlcera no isquémica que penetra hasta hueso o un absceso profundo Grado III-C: isquémica, úlcera no infectada que penetra hasta hueso o un absceso profundo Grado III-D: úlcera isquémica e infectada que penetra hasta hueso o un absceso
- 14. CLASIFICACION DE GARCIA HERRERA Segmento anterior (dedos del pie o artejos) Segmento medio anterior (proyección del metatarso), a su vez desde el punto de vista didáctico podemos clasificar esta zona en 3 subregiones: Centrales (2º al 4º metatarsiano) Laterales (fibulares-peroneas) 5º metatarsiano Mediales (Tibiales) 1er metatarsiano Segmento medio posterior (proyección del tarso) Segmento posterior (talón del diabético y/o Calcáneo) Lesiones combinadas (afectación de más de un segmento anatomo-topográfico)
- 15. CLASIFICACION DE MACCOOK Neuroinfeccioso Isquemico Isquemico Infectado
- 17. FACTORES PREDISPONENTES Inicial: cifras de glucemia mantenidas elevadas durante un largo periodo de tiempo. Neuropatías: Es la ausencia de sensación protectora (térmica y dolorosa), pasan inadvertidos los micro-traumas producidos por presiones excesivas, en sitios de apoyo anormal del pie y fuentes de calor, son las que inician las lesiones del pie.
- 18. FACTORES PRIMARIOS Macroangiopatia: El componente vascular ateroesclerótico dificulta la evolución de cualquier lesión al alterar la perfusión tisular. Son factores de riesgo y progresión de la Enfermedad vascular periférica. HTA, obesidad, hiperglucemia postpandrial, Sindrome metabilico, tabaquismo, hipotiroidismo.
- 19. FACTORES PRIMARIOS Microangiopatia: Afecta a los capilares, arteriolas y vénulas produciendo la proliferación e hipertrofia de la íntima. Engrosamiento de la membrana basal capilar, estos cambios pueden dificultar la migración leucocitaria así como la respuesta hiperémica que se produce tras la lesión, facilitando la infeccion.
- 20. FACTORES SECUNDARIOS Hematologicos: Los estados de Hiperglucemia van a generar, alteraciones de las plaquetas (caracterizadas por un aumento de la adhesividad, la agregabilidad y la actividad plaquetaria), existencia de un estado procoagulante, hipo fibrinólisis , una tendencia trombótica. Inmunologicos: La glucemia elevada interfiere con la respuesta inmune impidiendo el transporte de antitoxinas, citocinas y antibióticos.
- 21. FACTORES PREDISPONENTES Oseo articulares: Existe una afeccion del tejido conectivo periarticular que provoca la limitación de los movimientos articulares, señalado el engrosamiento fibroso del tendón de Aquiles, que impide el desarrollo de una apropiada flexión plantar, incrementando las presiones a nivel de la planta del pie.
- 22. FACTORES DESENCADENANTES Deformidades oseas Traumatismos Lesiones por agentes: Quimicos Mecanicos Extrinsecos.
- 23. FACTORES AGRAVANTES Neuropatia Isquemia Infeccion
- 24. TIPOS DE NEUROPATÍA SENSORIAL. MOTORA. AUTÓNOMA.
- 25. NEUROPATÍA SENSORIAL Hace que el pie se vuelva insensible ante estímulos normalmente dolorosos.
- 26. NEUROPATÍA MOTORA Produce atrofia de los músculos intrínsecos del pie y un adelgazamiento de la almohadilla grasa que se encuentra situada bajo las cabezas de los metatarsianos dando lugar a deformidades que predisponen al traumatismo y a la ulceración.
- 27. NEUROPATIA AUTONOMA Caracterizada por piel caliente y disminución o ausencia de sudor (piel seca, con pérdida de elasticidad, grietas e hiperqueratosis). Clínicamente se presenta en forma de: Úlcera neuropática, Artropatía de Charcot, Celulitis, Absceso del Pie del Diabético.
- 29. CASO 1
- 33. CASO 2
- 36. CASO 1
- 39. CASO 2
- 42. ISQUEMIA CRITICA La amenaza de amputación y clínicamente se expresa con: Dolor de reposo. Cambios Cutáneos. Úlcera Isquémica. (Etapa ulcerativa) Gangrena. (Etapa más avanzada)
- 43. INFECCIONES Las infecciones son secundarias a los trastornos neurológicos, vasculares y ortopédicos. Es una urgencia médica El patógeno más importante en las infecciones del pie diabético es Staphylococcus aureus, ya sea como agente único o como parte de una infección mixta.
- 44. GERMENES Las infecciones leves o no complicadas, como la celulitis, la úlcera crónica con infección aguda, la paroniquia y los abscesos superficiales que no ponen en peligro la extremidad, tienen unas características microbiológicas diferentes En pacientes sin tratamiento antibióticoprevio, estas lesiones están predominantemente causadas por cocos grampositivos aerobios (S. aureus, ECN, estreptococo y enterococo),gérmenes que se cultivan en más del 90%. Los bacilos gamnegativos aerobios se cultivan en torno al 20%, sobre todo enterobacteriáceas (Klebsiella, Proteus,E. coli) y eventualmente Pseudomonas. Las bacterias anaerobias se cultivan sólo ocasionalmente
- 45. GERMENES Las infecciones graves o complicadas son las que ponen en peligro el miembro inferior o incluso la vida. Clínicamente se refieren a las celulitis intensas, presencia de gangrena o necrosis de la piel, fascitis necrosante, abscesos profundos y afección osteoarticular (osteomielitis). Estas infecciones son casi siempre polimicrobianas. de hecho, se cultivan una media de 5 gérmenes distintos por muestra, de los que, en promedio, 3 son aerobios y 2 son anaerobios.
- 46. GERMENES
- 47. GERMENES En los pacientes que precisan amputación por gangrena infectada del miembro inferior, la proporción de cultivo de gérmenes anaerobios es muy superior, y se han publicado cifras superiores al 80% de los casos. Su presencia se suele asociar con un olor nauseabundo (“pie fétido”). La infección por Candida sp. se manifiesta en forma de úlceras múltiples o aisladas, a veces precedidas por vesículas, en pacientes en los que suele coexistir la neuropatía con la enfermedad vascular periférica. Responden al tratamiento con antifúngicos sistémicos.
- 48. GERMENES Estafilococo Aureus Estreptococo Enterococo Psudomona Anaerobios
- 49. GRADO PEDIS Herida sin inflamación ni secreción purulenta - No infectada - Grado 0 Presencia de 2 signos cardinales de la inflamación aguda, pero con extensión < de 2 cm alrededor de la ulcera, superficial y sin complicaciones locales ni sistémicas – Leve - Grado 1 Infección en paciente sin complicaciones sistémicas ni metabólicas, con 1 de las siguientes condiciones: celulitis > de 2 cm, linfangitis, extensión a fascia superficial, abscesos profundos, gangrena, compromiso de músculo, tendón, articulación o hueso – Moderada - Grado 2, Grado 3 Presencia de toxicidad sistémica o inestabilidad metabólica. Presencia de isquemia critica- Severo - Grado 4, Grado 5
- 50. DIAGNOSTICO DE PIE DIABÉTICO Desde el punto de vista práctico, es esencial para el profesional, hacer un correcto diagnóstico diferencial entre las lesiones neuropáticas y las isquémicas:
- 51. EXPLORACIÓN: ENTREVISTA EXAMEN FÍSICO * Pulsos de los pies * Aplicación del monofilamento * Evidenciar deformidades óseas * Evidenciar áreas de presión plantar
- 52. MANIFESTACIONES CLÍNICAS SÍNTOMAS VASCULARES: Pies fríos, claudicación intermitente, dolor en reposo que puede estar atenuado por la neuropatía. SIGNOS VASCULARES: Palidez, acrocianosis, gangrena, disminución de la temperatura, ausencia de pulsos del dorso del píe y tibial posterior, retardo en el llenado capilar(> 3-4 segundos)
- 53. MANIFESTACIONES CLÍNICAS SÍNTOMAS NEUROLÓGICOS: Sensitivos (disestesias,parestesias,anestesia), autonómicos (piel seca ), motores (debilidad muscular). SIGNOS NEURÓGICOS: Pérdida de la sensibilidad táctil, vibratoria y térmica, hiperestesia, disminución o ausencia del reflejo aquiliano, debilidad y/o atrofia muscular, disminución del vello, piel brillante, lesiones hiperqueratósicas (callos),cambios tróficos en uñas.
- 54. MANIFESTACIONES CLÍNICAS SIGNOS Y SINTOMAS DE INFECCIÓN: Usualmente los síntomas están atenuados por la neuropatía, entre los signos se pueden encontrar rubor, calor, eritema en la piel, edema, presencia de linfangitis, crepitación de los tejidos adyacentes a la herida, supuración, mal olor de la herida. Se puede encontrar un paciente con compromiso sistémico.
- 55. PARACLINICOS Rx. simple: nunca se debe omitir. Nos da un informe de las partes blandas, aumento de volumen, gas, cuerpos extraños, calcificaciones arteriales y de la estructura ósea, estado articular, fracturas u otras lesiones Angiografía. Para evaluar vasos aortoilíacos y de la pierna. Por sus riesgos debe ser considerada en pacientes candidatos a angioplastia o que van a revascularización quirúrgica. Es primordial la visualización adecuada de las arterias del pie y los arcos primarios y secundarios. La visión adecuada de la circulación bajo la trifurcación permite evitar amputaciones innecesarias
- 56. PARACLINICOS Angiorresonancia. Es un método que no usa medio de contraste y es de gran valor en pacientes de alto riesgo, es posible que en u n futuro no muy lejano reemplace a la arteriografía como “gold standard” en la toma de decisiones. Ecografía de partes blandas para detectar abscesos sobre todo en el antepié.
- 57. PARACLINICOS En cuanto a los estudios más sofisticados por imágenes, estos colaboran para definir la profundidad de la lesión, el compromiso óseo y la presencia de colecciones, resulta oportuno señalar que la RMN es más útil que los estudios radioisotópicos para el diagnóstico de la infección en el pie diabético. Cultivos de úlceras, abscesos, flictenas, tejidos blandos o bien del hueso, por raspado (“curetage”) de la base de una úlcera es más fiable que los obtenidos por frotis o las obtenidas por punción-aspiración.
- 58. OBJETIVOS DEL TRATAMIENTO Identificar al paciente de alto riesgo Examen del pie en cada visita médica Tratamiento intensivo de los factores etiológicos Educación del paciente en el autocuidado del pie No olvidar que el buen control de la enfermedad con las medidas no farmacológicas (dieta adecuada, ejercicio físico) y el tratamiento farmacológico (hipoglucemiantes orales, insulina) pueden evitar muchas de las complicaciones graves que se presentan en estos pacientes.
- 59. Existen multitud de sustancias en el mercado y las podríamos clasificar en tres grandes grupos: 1) Desbridantes. 2) Antisépticas y bactericidas. 3) Cicatrizantes.
- 60. DESBRIDANTES Colagenasa (Iruxol* mono) La acción sinérgica de la colagenasa y otras proteasas asociadas, permiten la digestión de los componentes necróticos de la herida. Necesita agua para activarse, por tanto su aplicación debe ser siempre en ambiente húmedo. Aplicar sobre el lecho de la úlcera evitando que sobresalga y macere los bordes. No resulta traumático para el paciente y no destruye el tejido sano.
- 61. DESBRIDANTES Hidrogeles: Materiales poliméricos y su función varia dependiendo del medio en el que se encuentren. Son capaces de absorber fluidos de la úlcera o proporcionar ambiente húmedo que favorezca la hidratación de costras secas y autolisis del tejido necrótico. Podemos asociarlos con Iruxol* mono. El Intrasite* contiene Propilenglicol, compuesto que tiene además funciones bacteriostáticas. Es ideal en todas las fases de curación. Intrasite Conformable* Apósito de hidrogel adaptable para heridas profundas abiertas y tunelizadas. Recomendado en heridas necróticas, esfaceladas y en fase de granulación.
- 62. DESBRIDANTES Alginatos: Sales de ácido Algínico, polímeros extraídos de las algas pardas. Tienen gran poder de absorción (20 veces su peso). Mantienen el ambiente húmedo adecuado para reblandecer el tejido necrótico.
- 63. ANTISÉPTICOS Y BACTERICIDAS Clorohexidina al 0.05%: Eficaz para evitar infecciones cruzadas entre cura y cura. Apósitos con plata nanocristalina (98%). Antimicrobianos, incluso con microorganismos de gran resistencia a Antibióticos. Gran ayuda para el control de infecciones en el pie diabético.
- 64. CICATRIZANTES Colágeno: Principalmente extraído del ganado bovino favorece procesos como la migración, crecimiento y proliferación de fibroblastos. Forman puentes de colágeno que ayudan a la formación de tejido de granulación. Polvos, geles, apósitos y cintas. Curas en ambiente húmedo: (Aquacel*) apósito hidrocoloide que proporciona un ambiente húmedo adecuado en heridas limpias y en proceso de cicatrización. Puede asociarse con Hidrogel* en heridas exudativas.
- 65. TIPO DE CURA La cura y el vendaje deben proteger a la úlcera de los factores externos y dar un medio ambiente adecuado para favorecer la cicatrización de la misma. Un vendaje compresivo facilita la hemostasia, limita el edema y reduce el dolor. (contraindicado en pies sin pulsos). Se ha demostrado que una herida bajo ciertas condiciones de humedad, temperatura y presión parcial de O2, evoluciona de forma más favorable que si se deja expuesta. No se aconseja la utilización de apósitos de baja permeabilidad a debido a la susceptibilidad de éstas a la infección.
- 66. TRATAMIENTO La isquemia en cualquiera de las clases requiere la inmediata evaluación vascular para cirugía urgente o revascularización. Se evalua el riesgo y la posible amputación. clase I: cirugía electiva. clase II: profiláctica, para reducir el riesgo de ulceración o reulceración; clase III: curativa, en caso de ulceración Clase IV: emergente, para limitar la progresión de la infección aguda.
- 67. TTO INFECCIONES LEVES En las infecciones leves, sin riesgo de la extremidad se recomienda utilizar un agente oral, con buena cobertura de cocos grampositivos, durante una o 2 semanas pudiendo elegirse una cefalosporina de primera generación como cefalexina, una penicilina isoxazólica, clindamicina o una quinolona. Estos pacientes suelen ser tratados de forma ambulatoria si no hay evidencia de osteomielitis y se revisan a las 48-72 h en la consulta externa.
- 68. TTO INFECCIONES MODERADAS A GRAVES En las infecciones moderadas/graves, con amenaza de la extremidad, el paciente deberá permanecer ingresado en el hospital y el antibiótico se administrará por vía intravenosa, al menos inicialmente. Se recomienda un β-lactámico asociado a un inhibidor de β-lactamasa, y la asociación piperacilinatazobactam ha dado muy buenos resultados en nuestra experiencia, o clindamicina asociada a una quinolona. La vancomicina sólo debería usarse en pacientes con alergia a la penicilina o con una infección documentada por gérmenes grampositivos resistentes a β-lactámicos (SARM o enterococos).
- 69. TTO INFECCIONES GRAVES Cuando se trata de infecciones con serio peligro para la vida se recomiendan regímenes con aún mayor cobertura: un carbapenem asociado a vancomicina o esta última asociada a metronidazol y aztreonam. En estas últimas situaciones, la antibioterapia suele mantenerse al menos 2 semanas.
- 70. TRATAMIENTO
- 71. LISTO!
