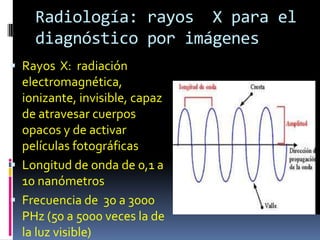
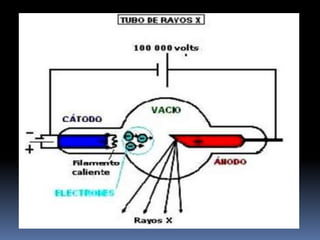
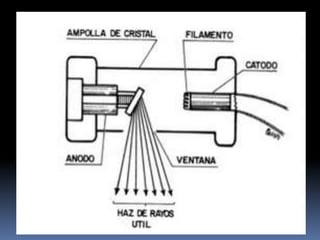
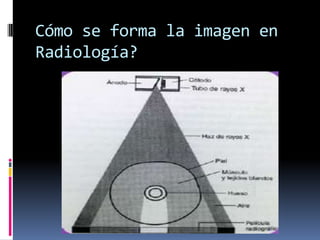
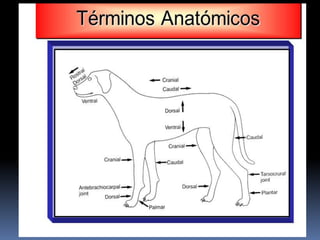
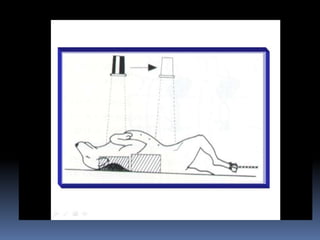
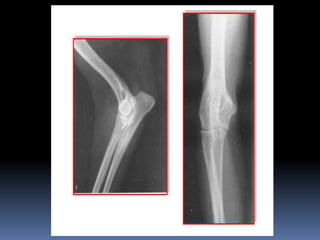
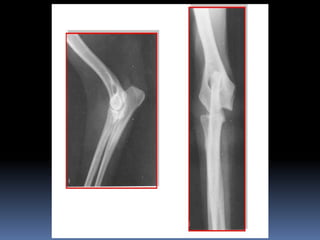
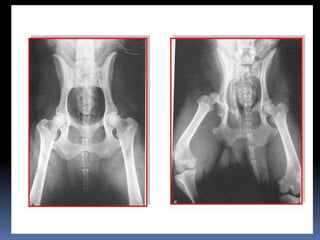
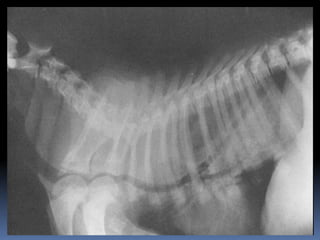
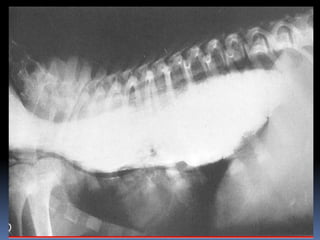
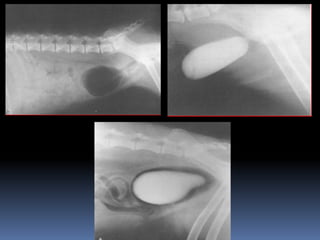
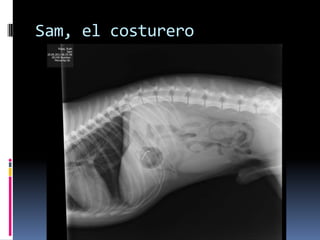
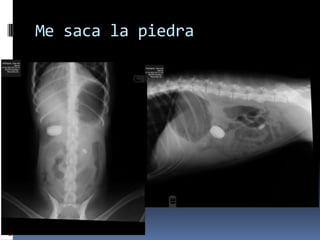
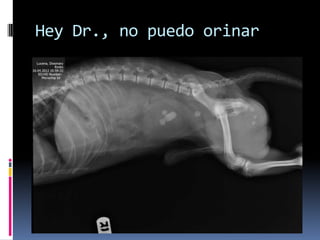
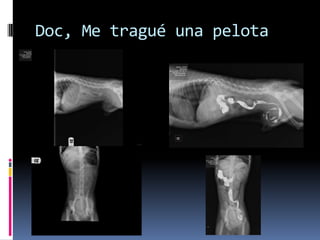
El documento habla sobre la imagnología veterinaria, específicamente sobre la radiología. Explica que la radiología usa rayos X para generar imágenes del interior de un organismo con fines de diagnóstico. Detalla la historia de los rayos X, sus propiedades, efectos biológicos y medidas de protección. También describe cómo se forma la imagen radiográfica y factores como el kilovoltaje y el miliamperaje. Finalmente, menciona signos radiográficos y el uso de medios de contraste.