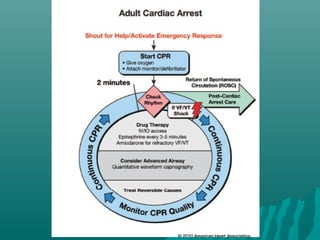
Este documento presenta actualizaciones sobre reanimación cardiopulmonar (RCP). En resumen: (1) La RCP consiste en maniobras para revertir un paro cardiorrespiratorio mediante compresiones torácicas y ventilación; (2) Factores clave para una RCP exitosa incluyen reconocimiento temprano, compresiones torácicas rápidas y profundas, desfibrilación rápida y soporte vital avanzado; (3) Se actualizan los protocolos para el tratamiento de taquicardias, bradicard