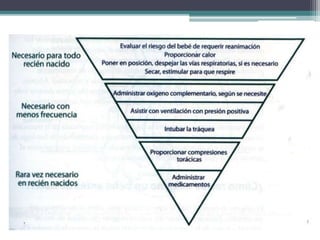
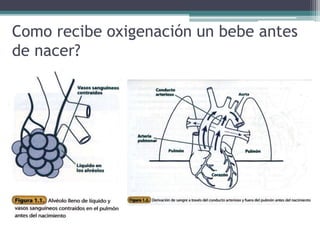
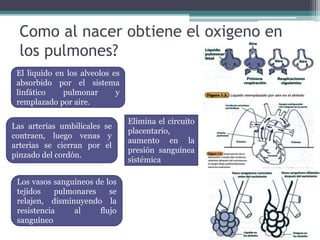
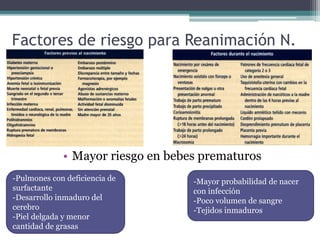
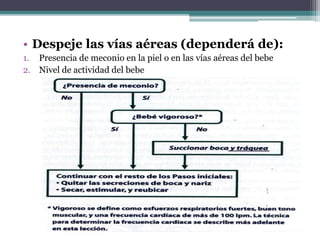
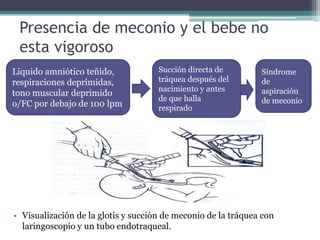
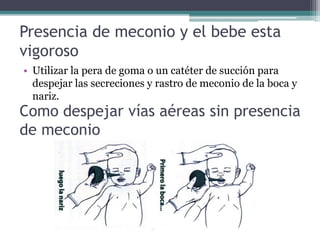
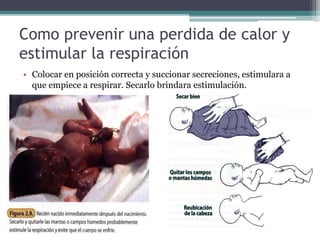
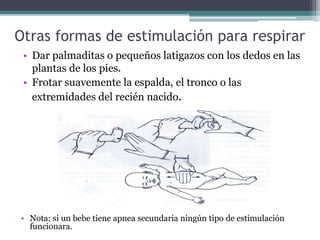
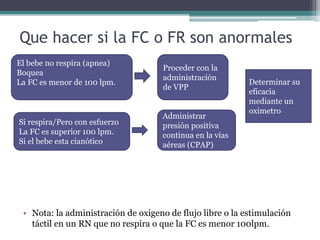
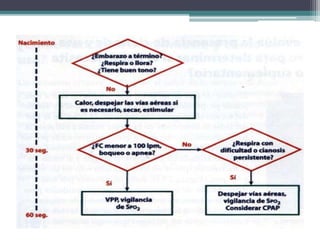
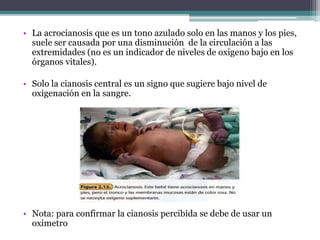
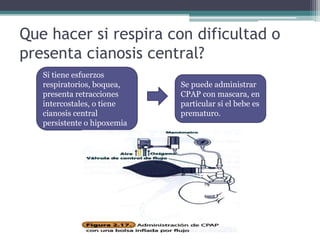
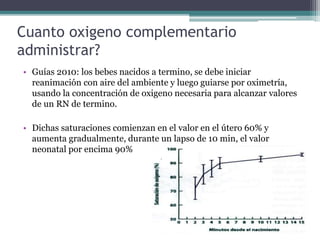
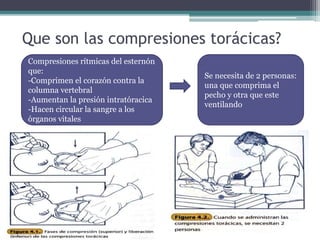
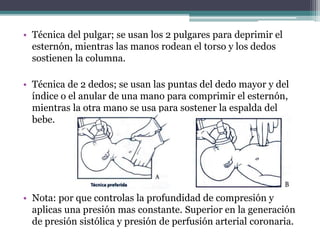
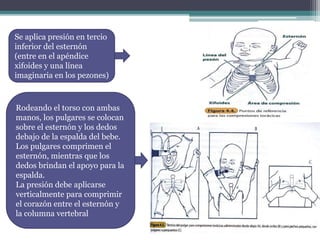
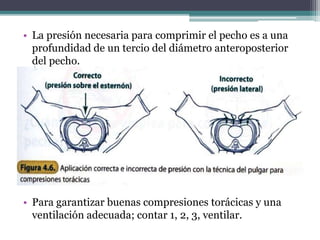
El documento detalla los procedimientos y principios básicos para la reanimación neonatal, incluyendo factores de riesgo, técnicas de estabilización y administración de oxígeno y medicamentos. Describe signos de alerta para iniciar reanimación, como la respiración y la frecuencia cardíaca del recién nacido, así como las técnicas específicas de ventilación y compresión torácica. Se enfatiza la importancia de la evaluación continua del bebé y el manejo adecuado de la oxigenación para evitar complicaciones.