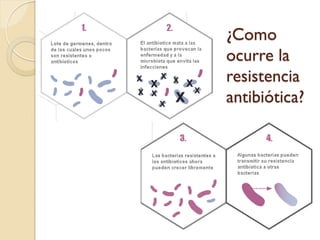
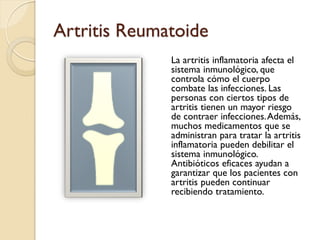
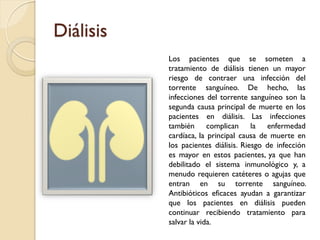
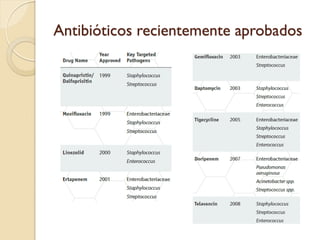
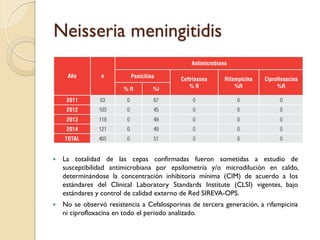
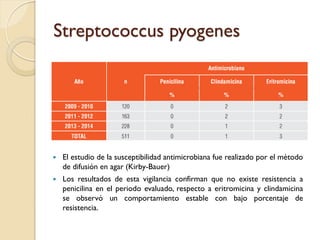
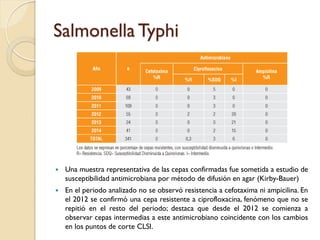
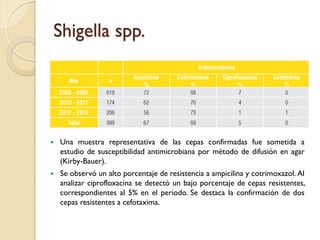
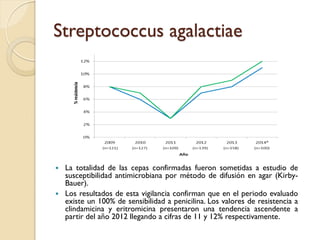
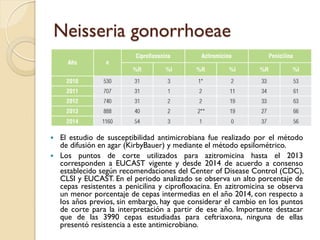
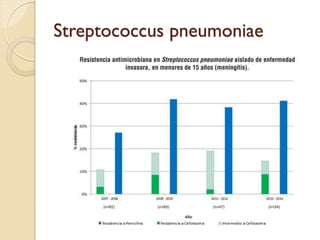
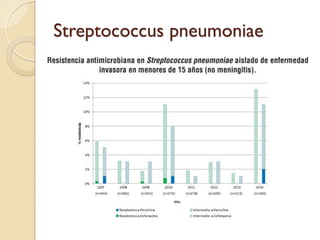
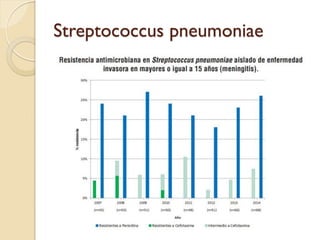
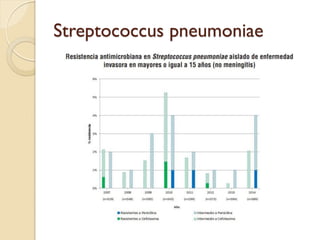
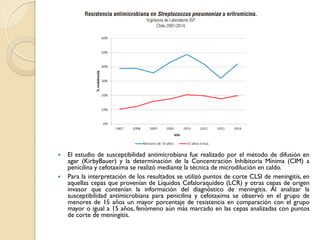
Este documento discute la resistencia a los antibióticos y las infecciones resistentes a los medicamentos. Explica que la mayoría de las infecciones resistentes ocurren en la comunidad, mientras que la mayoría de las muertes relacionadas ocurren en entornos de atención médica como hospitales. También enumera las categorías de resistencia según el CDC, incluidas las amenazas graves, significativas y de bajo riesgo. Finalmente, describe las diferentes clases de antibióticos utilizados para tratar infecciones gramnegativas y los