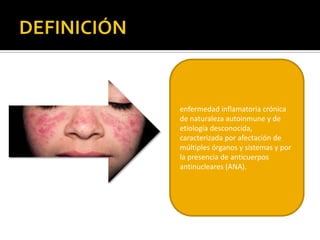
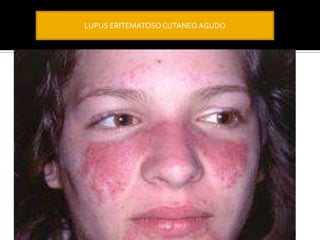
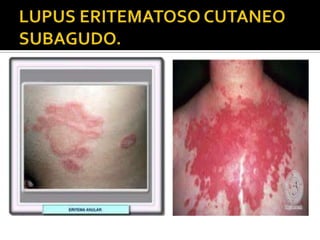
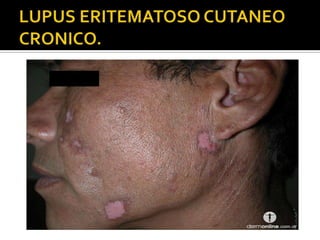
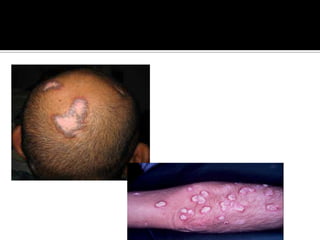
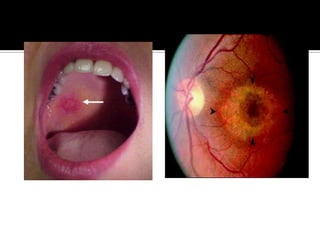
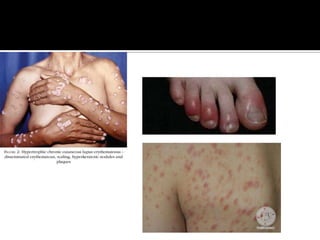
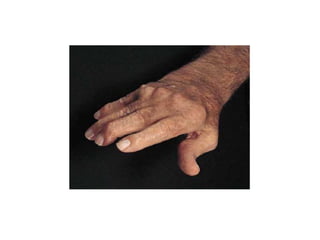
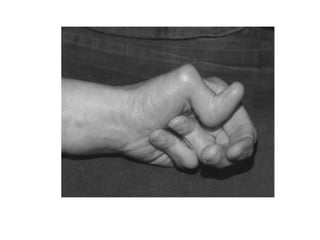
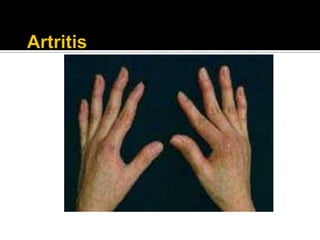
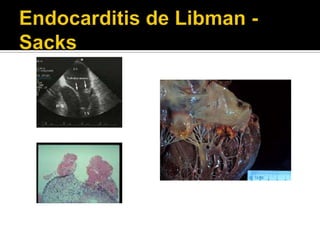
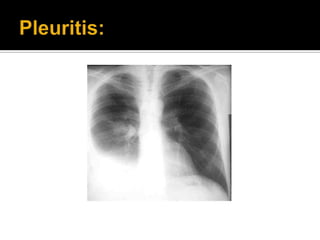
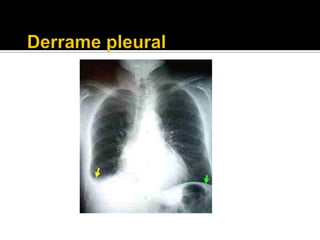
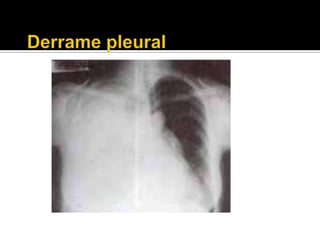
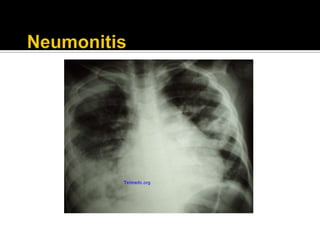
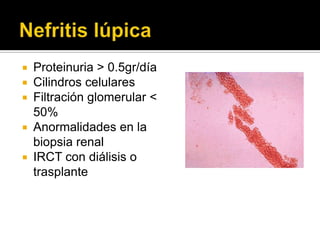
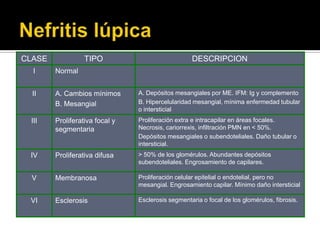
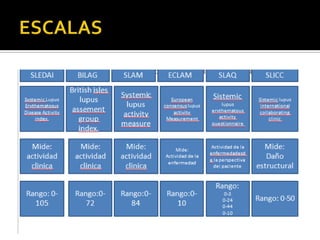
La paciente presenta manifestaciones clínicas compatibles con lupus eritematoso sistémico como eritema malar, fotosensibilidad y cansancio general. Los exámenes de laboratorio muestran anemia y positividad para anti-DNA, lo que sugiere actividad de la enfermedad autoinmune.