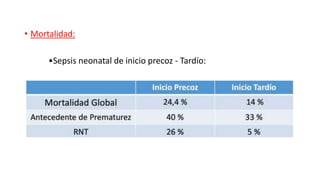
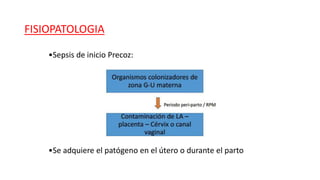
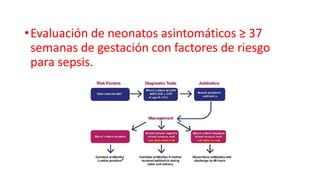
La sepsis neonatal es una infección sistémica que ocurre en los recién nacidos menores de 28 días de vida. Los desafíos para los clínicos son identificar rápidamente a los recién nacidos con alta probabilidad de sepsis, distinguir a los de alto riesgo de los sanos, y suspender el tratamiento antimicrobiano una vez que la sepsis se considera poco probable. Los signos de sepsis no son específicos y es importante realizar exámenes de laboratorio como hemograma, proteína C reactiva y hemocultivos para el diagnóstico. El