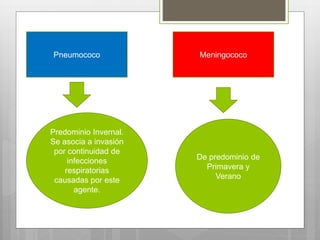
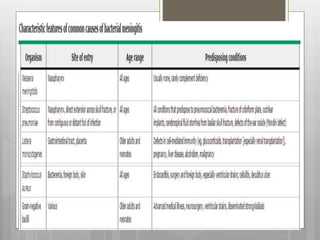
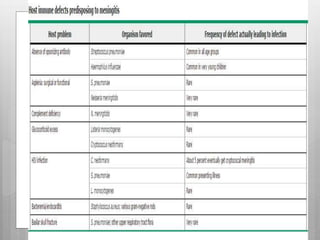
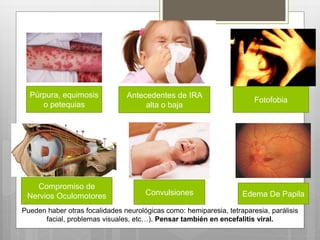
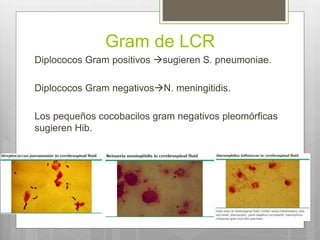
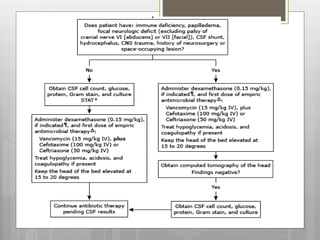
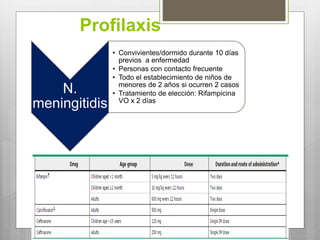
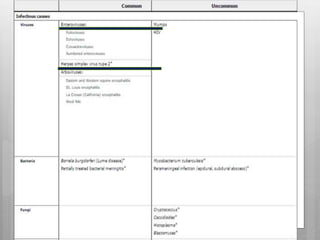
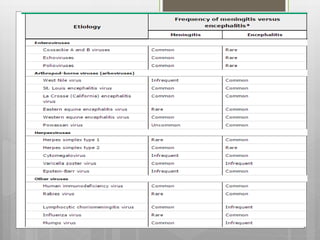
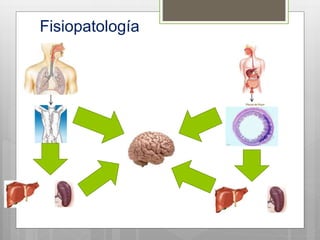
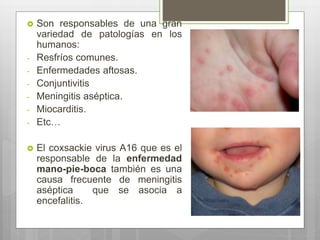
Este documento describe la meningitis en pediatría. Define la meningitis y explica que es una inflamación de las meninges causada por la invasión de microorganismos. Luego detalla que la meningitis bacteriana afecta principalmente a niños menores de 5 años, con mayor incidencia en menores de 2 meses. Finalmente, cubre temas como etiologías, factores de riesgo, signos y síntomas, diagnóstico, manejo y tratamiento de la meningitis bacteriana en pediatría.

















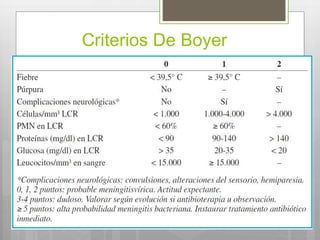

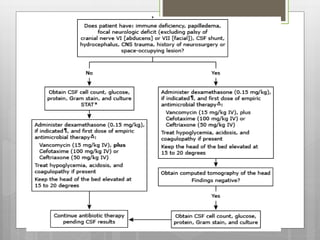
![Indicación de toma de neuro-imagen
previo a PL
● Coma
● La presencia de un líquido cefalorraquídeo (LCR) de
derivación
● Historia de la hidrocefalia
● La historia reciente de traumatismo del SNC o
neurocirugía
● Papiledema
● Déficit neurológico focal (con la excepción de la parálisis
del nervio craneal VI [abducens nervio] o VII [nervio facial])
● Inmunodeficiencia](https://image.slidesharecdn.com/x-151217012001/85/Meningitis-En-Pediatria-2015-29-320.jpg)

























![Bibliografía
UPTODATE 2015.
http://escuela.med.puc.cl/paginas/publicaciones/manualped/meningitis.html
Meningitis bacteriana, F. Baquero Artigao, R. Vecino López, F. del Castillo
Martín. Hospital Infantil La Paz. Madrid
Guía clínica del Hospital San Borja
http://www.himfg.edu.mx/descargas/documentos/planeacion/Guias/GtrataMENINGITI
S_BACTERIANA_AGUDA.pdf
http://escuela.med.puc.cl/paginas/publicaciones/manualped/meningitis.html
Meninghello, 3ra edición, 2013.
Minsal 2015
Jan Wilhelm B et al. Historia y epidemiología del meningococo. Rev Chil Pediatr
2012; 83 (6): 533-539
MORENO, Gabriela et al. Caracterización clínica de los casos de enfermedad
meningocóccica por serogrupo W135 confirmados durante el año 2012 en
Chile. Rev. chil. infectol. [online]. 2013, vol.30, n.4](https://image.slidesharecdn.com/x-151217012001/85/Meningitis-En-Pediatria-2015-62-320.jpg)