cirrosis hepatica.pptxmedicina interna 2024
- 1. Cirrosis Hepática Dr.: Edgardo M Conde de Lara Especialista 2do Grado Medicina Interna
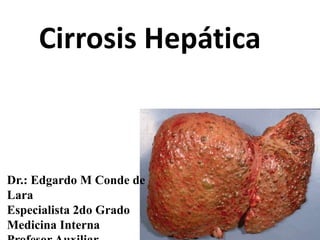
- 2. Desorganización difusa de la estructura hepática normal por nódulos regenerativos que están rodeados de tejido fibroso.
- 3. CONCEPTO: •Es una enfermedad del hígado crónica, progresiva, difusa, irreversible y de causa variada. •Que se caracteriza por la presencia de fibrosis en el parénquima hepático y nódulos de regeneración, que llevan a una alteración de la arquitectura vascular. •Clínicamente se produce insuficiencia hepática e hipertensión portal.
- 4. Epidemiología En el mundo occidental, la cirrosis es la tercera causa que conduce a la muerte en pacientes con edades de 45 a 65 años (tras las enfermedades cardiovasculares y el cáncer); la mayoría de los casos son secundarios al abuso crónico del alcohol. En muchas partes de Asia y África la cirrosis resultante de la hepatitis B crónica es una importante causa de muerte.
- 5. Etiopatogenia: Son varios los factores etiológicos que se reconocen: •Alcohol. •Virus de la hepatitis. - hepatitis B (5-10% de los casos). - hepatitis C. •Cirrosis biliar primaria. •Cirrosis biliar secundaria. •Obstáculo al drenaje venosos del hígado. •Fármacos. •Entidades de base genética. •Diversas causas. •Causa desconocida.
- 7. Cirrosis biliar primaria. Conductillos biliares están destruidos por una reacción inmunológica. Posiblemente autoinmunitaria, de causa desconocida, asociada frecuentemente a entidades de naturaleza autoinmuine como: •Síndrome de CREST (calcinosis, fenómeno de Raynaud, disfunción esofágica, esclerodactilia y telangiectasia). •Síndrome de Sjögren. •Tiroiditis autoinmunitaria. •Acidosis renal tubular. Cirrosis biliar secundaria. Se produce por la obstrucción mantenida, de forma parcial o total, del conducto hepatocolédoco o de sus ramas principales. Causas: •Estenosis postoperatoria. •Cálculos biliares con colangitis infecciosa. •Pancreatitis crónica. •Pericolangitis o colangitis esclerosante primaria. •Tumores malignos del colédoco o del páncreas.
- 8. Obstáculo al drenaje venoso del hígado. •Insuficiencia cardíaca congestiva. •Pericarditis constrictiva. •Síndrome de Budd-Chiari. Fármacos. •Metotrexate. •Alfametildopa. •Oxifenisatina. •Hidralazina. •Amiodarone. Entidades de base genética. •Hemocromatosis. •Deficit de alfa 1-antitripsina. •Enfermedad de Wilson. •Galactosemia. •Tirosinemia. •Porfiria cutánea tarda. •Fibrosis quística del páncreas. •Telangiectasia hemorrágica hereditaria. Diversas causas. •Anastomosis yeyunoileal o yeyunocólica en el tratamiento de la obesidad refractaria. •Diabetes mellitus tipo2 obesos.
- 11. Anatomía patológica. Alteraciones morfológicas más importantes: • Puentes fibrosos tabicados. • Nódulos parenquimatosos de regeneración. • Desorganización de la estructura de todo el hígado.
- 15. Cuadro clínico Cirrosis compensada. Cirrosis descompensada. •Comienzo asintomático que puede durar meses o años. •Manifestaciones vágales. •Hepatomegalia con esplenomegalia palpable o no. •Síndrome de Insuficiencia hepática. •Síndrome de Hipertensión Portal. •Síndrome Ascítico.
- 17. Síndrome de insuficiencia hepática. •Astenia. •Fiebre (moderada y mantenida). •Dolor hemiabdomen superior. •Dispepsias. •Trastornos neuropsiquiatricos (variables, van desde la somnolencia al coma). •Ictericia (moderada a ligera). •Arañas vasculares (telangiectasias). •Eritema palmar. •Esfera endocrina: Hombre: - ginecomastia bilateral. - reblandecimiento y atrofia testicular. - disminución del vello de la barba, del tórax y del pubis. Mujer: - trastornos del ciclo menstrual (escasas e irregulares). - amenorrea. •Hemorragias. •Edemas.
- 18. Síndrome de Hipertensión Portal. •Esplenomegalia. •Hiperesplenismo. •Ruptura de várices esofágicas. •Hemorroides. •Circulación colateral. •Ascitis. •Encefalopatía.
- 19. Síndrome Ascítico. •Fenómeno importante en la Cirrosis Hepática. •Ascitis libre. •Aparece 60 % de los casos. Aumento marcado del abdomen Delgadez de la cara y extremidades Contrasta
- 21. Alteraciones hepáticas. •Alteraciones en el volumen del órgano. - normal. - ↑ tamaño. - ↓ tamaño. •Cuando es palpable, se nota su borde fino, cortante y la superficie nodular.
- 22. Exámenes complementarios. •Bilirrubina: Normal o ↑ (tanto la directa como la indirecta). •Transaminasas: Normal o ↑ de forma moderada. •Fosafatasa alcalina: Poco ↑. •Gammaglutamiltranspeptidasa (GGT): ↑ cirrosis alcohólica y colestasis. •Electrofóresis de proteínas: ↓ serina, hipergammaglobulinemia, inversión del índice serina- globulina. •Colesterol: normal, ↓ cirrosis alcohólica, ↑ biliar.
- 24. Exámenes complementarios. •Coagulograma: Cualquier alteración de los factores de la coagulación, excepto del VIII. •Hemograma: Anemia moderada: - microcítica hipocrómica (sangramiento). - macrocítica hipercrómica (toxicidad al alcohol). - normocítica (hemólisis). leucopenia y trombocitopenia (hiperesplenismo). •Orina: albuminuria y aminoaciduria.
- 25. Exámenes complementarios. •Heces fecales: Oscuras (sangramiento), hipocólicas (cirrosis biliares). •Gammagrafía hepática con tecnecio (Tc-99m). •Ecografía abdominal: Permite determinar el tamaño del hígado y del bazo, ascitis, colaterales postsitémicas, diámetro ↑ de las venas porta y esplénica. •Esófagograma. •Esofagoscopía. •Líquido ascítico. •Laparoscopia y biopsia.
- 29. Complicaciones •Hipertensión Portal y sus consecuencias (várices esofagogástricas hemorrágicas y esplenomegalia congestiva). •Ascitis. •Encefalopatía hepática. •Peritonitis bacteriana espontánea. •Síndrome hepatorrenal. •Carcinoma hepatocelular.
- 31. Tratamiento Objetivos: •Detener hasta donde sea posible la enfermedad. •Tratar las complicaciones. •Ayudar al hígado a recuperarse al máximo.
- 32. Cirrosis compensada •Evitar los excesos físicos y el agotamiento. •Permitir sólo una actividad ligera y moderada. •Dieta normoproteica y normocalórica. •Prohibir el alcohol. •Evitar factores capaces de comprometer la función hepática tales como: fármacos hepatotoxicos, infecciones, deshidratación. •Prohibir la ingestión de ASA. •Anabólicos a dosis bajas si astenia y anorexia. •Evitar operaciones electivas.
- 33. Cirrosis descompensada. •Reposo absoluto. •Hospitalizar al paciente. •Dieta normoproteica. •Vigilar el estado de conciencia. •Tratamiento de las manifestaciones de descompensación. •Hipertensión Portal (Propranolol o nodolol). •Ascitis: *Restricción del sodio (2g de NaCl). *Ingestión de líquido hasta 1000 ml en 24 horas. *Diuréticos: - Espirinolactona: 25 mg 4 veces al día, puede ↑ hasta 400 mg/día. - Furosemida: 40 mg e ir ↑ hasta 400 mg/día. *Controlar regularmente los electrólitos en el suero y la orina y la creatinina en la sangre. *Paracentesis evacuadora.