Este documento discute varias controversias en el tratamiento de la diabetes tipo 2 con antidiabéticos orales. En particular, debate si la metformina debe usarse desde el diagnóstico, el segundo y tercer escalón terapéutico entre antidiabéticos orales e insulina, y qué antidiabéticos orales mantener cuando se añade insulina. El documento concluye que el tratamiento de la diabetes tipo 2 debe seguir un enfoque secuencial basado en el perfil de cada paciente.




















![¿QUÉ ADOS MANTENEMOS EN LA TERAPIA
COMBINADA CON INSULINA?
Si retiramos cualquiera de los ADOs no metformina,
perdemos 0,8-1,0 punto en HbA1c ...
Estudio Treat-to-Target Estudio Apolo
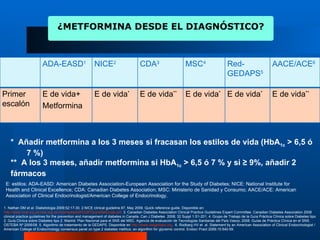
Resultados (3)
Principales resultados del estudio
HbA1c al año (%) Pacientes con HbA1c =6,5%
9 % 50
HbA1c inicial: 8,5% 45
8
*
40
7
35
6
30
5 *
25
4
20
3
15
2 10
1 5
0 0
Prandial Bifásica Basal Prandial Bifásica Basal
* Diferencias estadísticamente significativas * Diferencias estadísticamente significativas
AP al día [ http://www.apaldia.com/resumenes/resumen.php?idresumen=523 ]](https://image.slidesharecdn.com/tratamientodm2aviles-120516084713-phpapp02/85/Tratamiento-DM2-22-320.jpg)











































