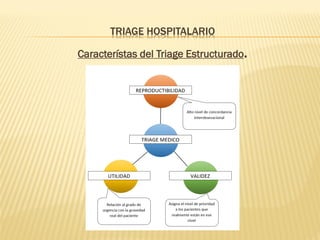
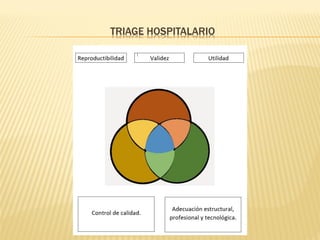
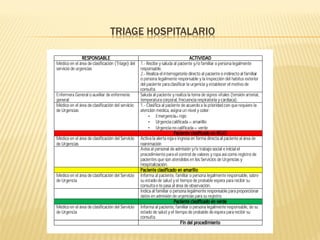
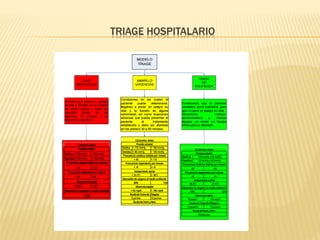
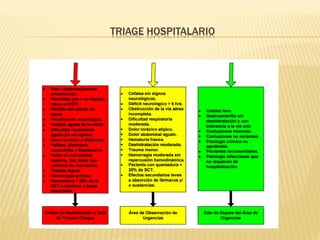
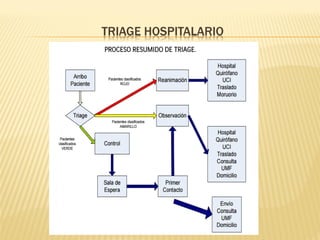
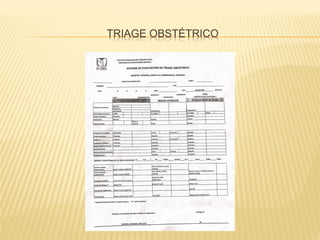
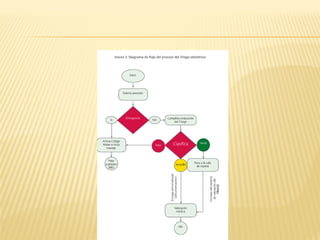
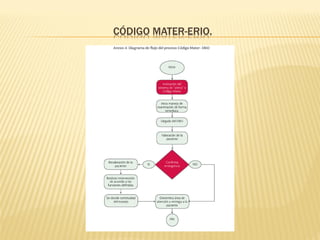
Este documento describe el proceso de triage hospitalario y obstétrico. Resume los principales puntos como: el triage sirve para clasificar pacientes basado en su gravedad/urgencia para recibir atención médica oportuna; existen diferentes sistemas de triage como el modelo andorrano de 5 niveles; el triage obstétrico evalúa pacientes para asignar prioridad de atención basado en signos vitales e historia; y se describe el código mater y equipo de respuesta inmediata obstétrica para atender emergencias obsté