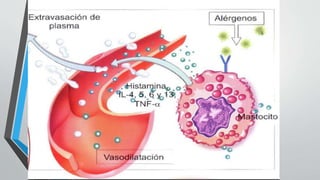
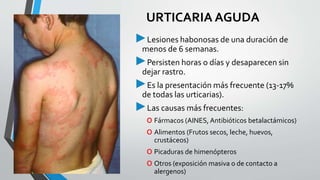
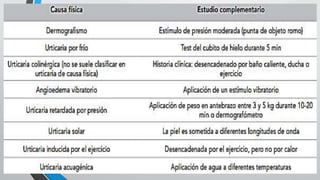
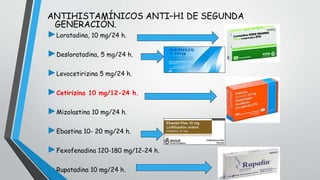
Este documento describe la urticaria y el angioedema, reacciones de la piel causadas por procesos inmunológicos e inflamatorios. La urticaria se presenta como ronchas pruriginosas que desaparecen en menos de 24 horas, mientras que el angioedema causa hinchazón bajo la piel. Estas afecciones pueden ser agudas o crónicas, e inmunológicas o no inmunológicas. El tratamiento incluye antihistamínicos y, en casos graves, corticoides.