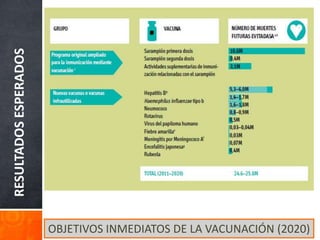
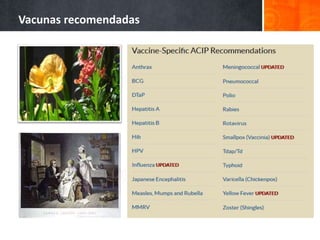
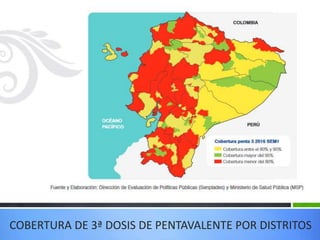
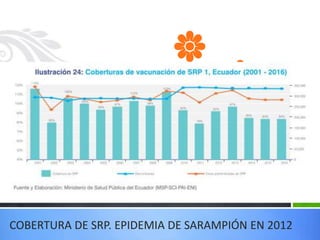
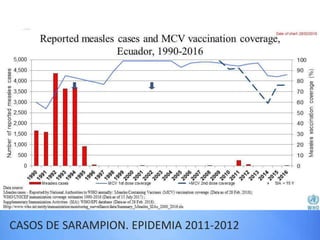
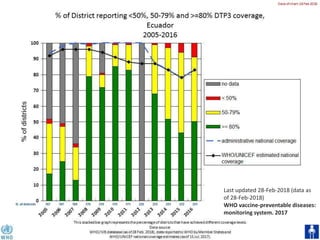
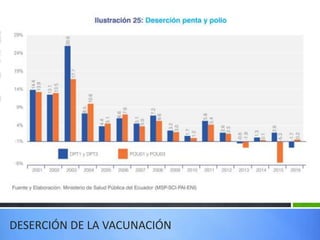
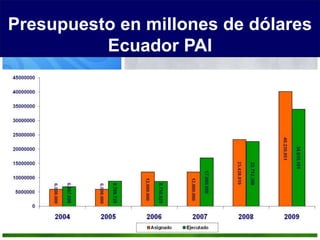
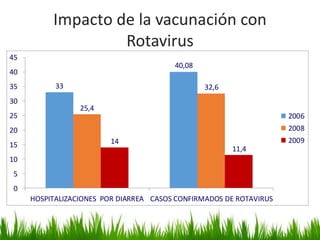
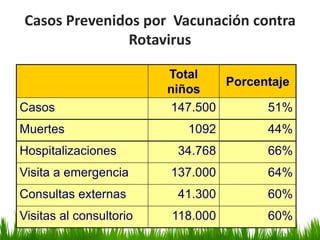
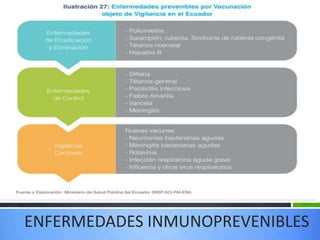
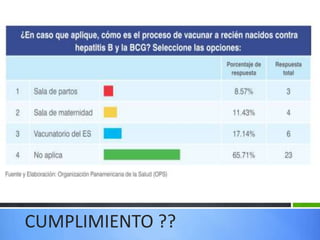
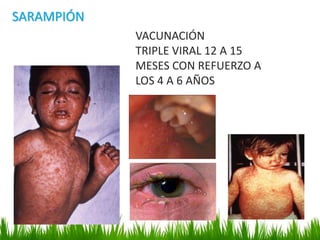
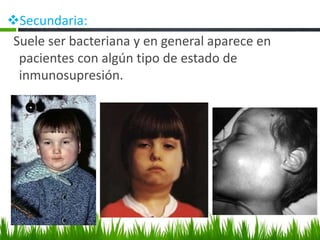
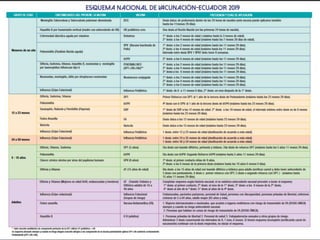
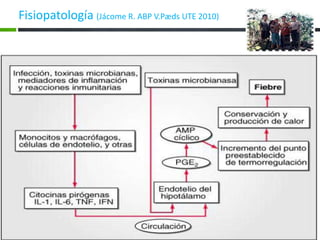
El documento detalla la fiebre en niños y su relación con infecciones, incluyendo la identificación de organismos causales según la edad y factores de riesgo. Se abordan diversas enfermedades exantemáticas, su diagnóstico, pronóstico y la importancia de la vacunación para prevenir enfermedades graves en pediatría. Además, se discuten los principios de prevención y el papel de la inmunización en la reducción de la mortalidad infantil.









































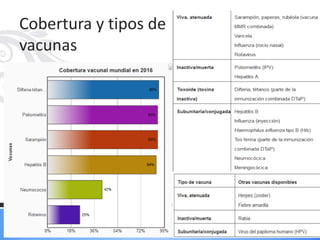
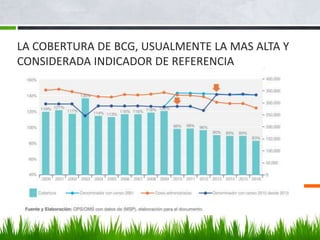
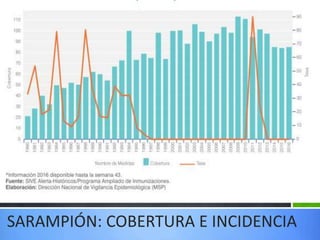
![COBERTURA GLOBAL EN LOS 75 PAÍSES QUE SUPONEN
EL 98% DE LA MORTALIDAD MATERNA E INFANTIL.
(DE BHUTTA ZA, CHOPRA M, AXELSON H Y COLS.: COUNTDOWN TO 2015 DECADE REPORT [2000-10]: TAKING STOCK
OF MATERNAL, NEWBORN, AND CHILD SURVIVAL. LANCET 375:20322044, 2010](https://image.slidesharecdn.com/vacunacion-220613011216-73e9d0e9/85/VACUNACION-EF-2020-V3-0-pdf-48-320.jpg)