Sindrome estafilocócico de la piel escaldada
- 1. SINDROMESINDROME ESTAFILOCÓCICO DE LAESTAFILOCÓCICO DE LA PIEL ESCALDADAPIEL ESCALDADA (SEPE-SSSS)(SEPE-SSSS) MEDICO RESIDENTE PEDIATRIAMEDICO RESIDENTE PEDIATRIA ADOLFO G. SILVA PEÑAADOLFO G. SILVA PEÑA HOSPITAL REGIONAL HONORIO DELGADO AREQUIPAHOSPITAL REGIONAL HONORIO DELGADO AREQUIPA ROTACION DERMATOLOGIAROTACION DERMATOLOGIA JULIO-2016JULIO-2016
- 2. HISTORIAHISTORIA El síndrome estafilocócico de la pielEl síndrome estafilocócico de la piel escaldada (SEPE) fue descrito en 1878escaldada (SEPE) fue descrito en 1878 por Ritter von Rittershain con el nombrepor Ritter von Rittershain con el nombre de “dermatitis exfoliativa neonatal”de “dermatitis exfoliativa neonatal” después de observar 297 casos de estadespués de observar 297 casos de esta entidad durante 10 añosentidad durante 10 años
- 3. DEFINICIONDEFINICION Se denomina SíndromeSe denomina Síndrome de piel escaldadade piel escaldada estafilocócica a un grupoestafilocócica a un grupo de trastornos ampollososde trastornos ampollosos de la piel causados porde la piel causados por exfoliotoxinas (ET) queexfoliotoxinas (ET) que elaboran determinadaselaboran determinadas cepas de Staphylococcuscepas de Staphylococcus aureus.aureus. Afecta a niños menores de 5 años y neonatos (madurez renal) Neonato por falta de inmunidad específica a las toxinas En adultos con SEPE, hemocultivos + para S. aureus toxigénco, con mortalidad significativa
- 5. ETIOLOGÍAETIOLOGÍA Dos toxinas :Dos toxinas : – Toxinas Epidermolíticas A y B (TE-A, TE-B)Toxinas Epidermolíticas A y B (TE-A, TE-B) – S. aureus , GRAM + Fago II, tipos 71 y 55, pero también grupoS. aureus , GRAM + Fago II, tipos 71 y 55, pero también grupo de fagos 1 y 3de fagos 1 y 3 – Flictenas y degranulación por disrupción de la capa granular deFlictenas y degranulación por disrupción de la capa granular de la epidermis, disrupción interdesmosómicala epidermis, disrupción interdesmosómica – Toxinas se uniran directamente a desmogleínaToxinas se uniran directamente a desmogleína-1-1
- 9. FORMA LOCALIZADAFORMA LOCALIZADA Impétigo bullosoImpétigo bulloso Es la forma más frecuente y leveEs la forma más frecuente y leve del síndrome.del síndrome. Sin diseminación hematógena deSin diseminación hematógena de la toxinala toxina Lesiones tempranas:Lesiones tempranas: – Vesículas o flictenas, líquido turbioVesículas o flictenas, líquido turbio y borde eritematosoy borde eritematoso Pueden localizarse a cualquierPueden localizarse a cualquier nivel siendo típica la afectación delnivel siendo típica la afectación del área del pañal en el reciénárea del pañal en el recién nacidosnacidos Dolor cutáneo a la compresiónDolor cutáneo a la compresión AUSENTE, No NikolskyAUSENTE, No Nikolsky Gram y cultivos de flictenasGram y cultivos de flictenas muestran estafilococosmuestran estafilococos Puede progresar a SEPEGPuede progresar a SEPEG
- 10. FORMAS ABORTIVASFORMAS ABORTIVAS VarianteVariante escarlatiniformeescarlatiniforme EritrodermiaEritrodermia temprana ytemprana y descamación final ~descamación final ~ Enf. RitterEnf. Ritter NONO se produce else produce el estadioestadio AMPOLLARAMPOLLAR
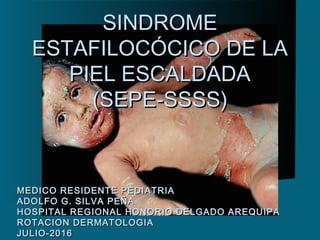
- 12. FORMA GENERALIZADA O ENFERMEDAD DE RITTERFORMA GENERALIZADA O ENFERMEDAD DE RITTER Exantema máculo, ténue,Exantema máculo, ténue, anaranjado rojizo, asociado aanaranjado rojizo, asociado a conjuntivitis purulenta, otitis mediaconjuntivitis purulenta, otitis media o infección inaparente de lao infección inaparente de la nasofaringenasofaringe Dolor cutáneo a la compresiónDolor cutáneo a la compresión Acentuación periorificial y áreasAcentuación periorificial y áreas de flexiónde flexión NikolskyNikolsky POSITIVOPOSITIVO 24 a 48h24 a 48h rash escarlatiniforme arash escarlatiniforme a ampollarampollar Ampollas flácidas, grandesAmpollas flácidas, grandes alrededor de orificios, axilas,alrededor de orificios, axilas, inglesingles Base húmeda eritematosa,Base húmeda eritematosa,~~ escaldadura generalizadaescaldadura generalizada Descamacion superficialDescamacion superficial
- 15. S E P E
- 16. Cicatrización seCicatrización se completa en 7 dcompleta en 7 díasías Cultivos de las flictenasCultivos de las flictenas estériles.estériles. Fase cicatrizal conFase cicatrizal con extensa cicatrización,extensa cicatrización, costras, fisurascostras, fisuras periorales muyperiorales muy acentuadas.acentuadas.
- 20. TRATAMIENTOTRATAMIENTO Erradicación de estafilococosErradicación de estafilococos de los focos de infecciónde los focos de infección ATBATB Manejo de líquidos yManejo de líquidos y electrolitoselectrolitos Mortalidad significativa 2 a 3%Mortalidad significativa 2 a 3% NO ignorar la MORBILIDADNO ignorar la MORBILIDAD de niños con celulitis, sepsis yde niños con celulitis, sepsis y neumoníaneumonía PREVENCIÓN:PREVENCIÓN: – Tratar a personal deTratar a personal de salud colonizadosalud colonizado – Lavado estricto deLavado estricto de manosmanos – Aplicación deAplicación de mupirocinamupirocina
Notas del editor
- La toxina exfoliativa posee gran especificidad para producir la pérdida de la adhesión celular mediada por desmosomas sólo en la epidermis superficial. Estudios inmunohistoquímicos revelaron que la ETA se une a la filagrina en los gránulos de queratohialina de las células de la capa granulosa. Debido a que la filagrina constituye el anclaje intracelular de los desmosomas, esto condujo a la hipótesis de que la separación intradérmica es consecuencia de la ruptura de los desmosomas por la actividad proteolítica de la toxina. La desmogleína I, importante proteína de los desmosomas, sería el blanco de las exotoxinas exfoliativas. Otra teoría indica que las 2 toxinas exfoliativas actuarían como superantígenos, aunque la falta de infiltrado inflamatorio no sustenta esta noción. A pesar de la elevada prevalencia de S. aureusproductor de ETA y ETB es probable que intervengan otros factores en la patogenia del síndrome. El SEPE no es común en los adultos sanos, probablemente debido a la formación de anticuerpos contra ETA y ETB, que comprometería el efecto de las toxinas. De hecho, el 91% de los adultos presenta anticuerpos contra ETA. En contraste, sólo el 30% de los individuos con edades comprendidas entre los 3 meses y los 2 años evidencia anticuerpos antiETA, valor que asciende al 42% entre los 2 y los 5 años.