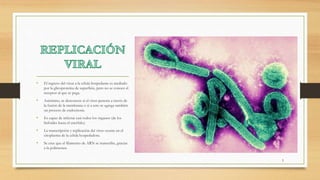
El virus de Marburgo se aisló por primera vez en 1967 en Marburgo, Alemania tras una epidemia entre personal de laboratorio que había estado en contacto con riñones de monos infectados. Provoca fiebre hemorrágica con síntomas como cefalea, fiebre alta, diarrea y vómitos que pueden derivar en sangrados. No existe tratamiento específico aunque se están desarrollando vacunas experimentales basadas en el virus de la estomatitis vesicular.