Dermatosis medicamentosa: manifestaciones y tratamiento
- 1. MD.ESP JEANNETH JAMI CARRERA ESPECIALISTA EN DERMATOLOGÍA DERMATOSIS MEDICAMENTOSA
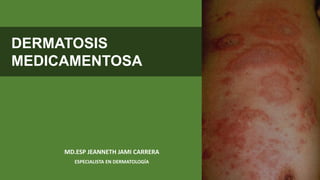
- 2. DEFINICIÓN: Manifestaciones en piel, mucosas o anexos Producidas : FÁRMACOS administrados por cualquier vía excepto la cutánea EPIDEMIOLOGÍA: Todas las razas Predominio :mujeres 21-31 años. Incremento : trasplante de M.O y VIH > erupción morbiliforme Fármacos causales: TMP-SMX lesiones en mucosa genital (64%) Naproxeno (34%) Lesiones labiales. Mortalidad 1.8% LESIONES URTICARIFORMES
- 3. ERUPCION MORBILIFORME ERITEMA PIGMENTADO FIJO ERITEMA PIGMENTADO FIJO GENITAL
- 5. FÁRMACOS : Fotosensibilidad por piroxicam DISHIDROSIS POR PIROXICAM
- 6. MECANISMOS INMUNITARIOS REACCIÓN Tipo I ANAFILACTICA Tipo II CITOTÓXICA Tipo III Tipo IV Puede ser inmediata y se origina con frecuencia por penicilina. Participan anticuerpos IgG e IgM que destruyen las células, porque los antígenos se fijan en la superficie celular. Ejemplo anemia hemolítica por penicilina y trombocitopenia por quinidina. DEPENDIENTE DE COMPLEJOS Anticuerpos son de tipo IgG o IgM puede haber fiebre, artritis, nefritis, edema y erupciones papulares o urticariales. HIPERSENSIBILIDAD TARDIA Está mediada por células, se presenta en 24 a 48 h y es el mecanismo de casi todas las reacciones exantemáticas.
- 7. MECANISMOS NO INMUNITARIOS Dosis excesivas Intolerancia Idiosincrasia Toxicidad acumulativa Exacerbación de enfermedades latentes o preexistentes Alteraciones por desequilibrio ecológico Interacción medicamentosa Efecto tóxico directo Reacción de Jarish- Herxheimer Mecanismo biotrópico Reacción de Sanarelli- Schwartzman Mecanismo farmacógeno Activación no inmunitaria de vías efectoras Reacción autoinmunitaria
- 8. • Presencia de Ac o linfocitos T • Aparición clínica tras un periodo de sensibilización (7-10 días) • NO hay relación con la dosis. • Reactividad cruzada con fármacos de estructura similar. • Aparición en un porcentaje pequeño de pacientes tratados. • Se acompaña de prurito Las principales características de una reacción con base inmunitaria son:
- 9. •No requieren fase de sensibilización. • DEPENDE DE DOSIS +MUJERES,SOSPECHA PREDISPOSICION GENETICA •No ocurre recaída cuando se administran fármacos relacionados desde el punto de vista químico. • AINES causa + frecuente • A veces es posible inducir tolerancia clínica. Hay un grupo de reacciones seudoalérgicas que se caracterizan
- 10. ETIOPATOGENIA Medicamentos-reacción. Mecanismo patógeno de reacciones cutáneas-combinación de factores intrínsecos, extrínsecos, inmunológicos y no inmunológicos. Más comunes: Inmunológicos y no inmunológicos.
- 11. Antibióticos Penicilina y sus derivados, cefalosporinas, sulfonamidas, tetraciclinas, cloranfenicol, estreptomicina, furazolidona. Analgésicos y antiinflamatorios Pirazolonas y derivados: antipirina, aminopirina, fenilbutazona, AINE, salicilatos, naproxeno, indometacina, ketoprofeno, ASA, piroxicam Anticonvulsivos Difenilhidantoína, carbamazepina, trimetadiona. Anticolinérgicos Atropina, diciclomina, butilescopolamina Anticoagulantes Heparina, warfarina. Hipoglucemiantes orales Tolbutamida, clorpropamida, fenformina. Antihistamínicos Difenhidramina, prometazina. Tuberculostáticos Isoniazida, etambutol, rifampicina, ácido paraaminosalicílico. Tranquilizantes Fenotiazina y derivados. Anticonceptivos y hormonales Andrógenos, ACTH. Diuréticos Clorotiazida, acetazolamida. Citostáticos Ciclofosfamida, vinblastina, metotrexato, azatioprina. Laxantes Fenolftaleína. Hipotensores Metildopa, captopril.
- 12. inicio súbito, lesiones diseminadas y simétricas, prurito intenso Eritema de color rojo brillante o violáceo, en ocasiones fiebre. Evolución por brotes que aparecen con la misma localización, desaparición espontánea en poco tiempo. CUADRO CLÍNICO Eritema pigmentado fijo de labios Eritema pigmentado fijo ampollar Erupción morbiliforme medicamentosa Fotosensibilidad por piroxicam Dishidrosis por piroxicam Eritema figurado por furazolidona. Pustulosis exantemática aguda.
- 13. Reacción a nitrofuranos: Eritema, poco pruriginoso en lactantes y preescolares. Denominado urticaria anular aguda-lesiones urticariformes anulares violáceas diseminadas Edema de párpados, manos y pies, desaparece (1 semana). Pustulosis exantemática aguda generalizada(antibióticos) Fiebre y exantema escarlatiniforme con pústulas pequeñas Leucocitosis, neutrofilia y eosinofilia. Descamación dos semanas
- 14. Pustulosis exantemática aguda generalizada
- 15. MANIFESTACIONES CLÍNICAS DE DERMATOSIS POR MEDICAMENTOS Prurito Urticaria y angioedema Vesículas y ampollas Púrpura
- 17. Datos de Laboratorio Poco útiles las pruebas cutáneas con parche, intradérmicas Otras pruebas in vitro se usan poco debido son costosas se necesita personal capacitado Hemaglutinación, liberación de histamina, entre otras. Pronóstico Es variable, y depende de la evolución del cuadro y de su gravedad, la mortalidad es del 10%. En general, la interrupción del fármaco se acompaña de remisión de las manifestaciones clínicas en 1 o 2 semanas. Tratamiento • Interrupción definitiva del medicamento sospechoso. • Terapéutica es sintomática • Prurito se aconsejan antihistamínicos • Reacciones graves se puede requerir internamiento en UCI o de quemados. • Fase de descamación se pueden aplicar lociones o cremas hidratantes.
- 18. ERITEMA PIGMENTADO FIJO Causada por AINE Predomina en mujeres Localizada o diseminada Afecta la mucosa oral o genital Manchas eritematosas Evolucionan : vesículas o ampollas Pueden dejar una pigmentación azul grisácea Recidivas siempre aparecen en el mismo sitio o puede haber nuevas lesiones.
- 19. EPIDEMIOLOGIA El 25% de las dermatosis medicamentosas Predomina en mujeres El 75% de los casos se observa de los 11 a los 40 años.
- 20. ETIOPATOGENIA Los fármacos que pueden afectar con > frecuencia : fenolftaleína, pirazolonas y sus derivados, ibuprofeno, sulfonamidas, alprazolam y tetraciclinas. En 50% depende de AINE Rara vez por exposición a la luz solar. Relación significativa con antígenos HLA de clase 1.
- 21. CUADRO CLÍNICO Especial : palmas, plantas, glande, introito vaginal, parpados y región perioral Manchas eritematosas, redondas u ovales de tamaño variable, por lo general de 1 a 4 cm de diámetro Únicas o múltiples Pueden presentar vesículas o ampollas Se acompañan de ardor y en ocasiones de prurito, duran 7 a 10 días. Pigmentación azul grisácea o color pizarra Las lesiones en los labios Figura 11-4. Eritema pigmentado fijo genital.
- 23. PRONÓSTICO Variable Mortalidad 10%. Interrupción del fármaco – Remisión de manifestaciones clínicas 8-12 semas.
- 24. TRATAMIENTO Interrupción definitiva medicamento -Sintomático Antihistamínicos Vigilar : equilibrio hidroelectrolítico PREDNISONA : 1 mg /kg/día
- 25. Reacciones graves internamiento en UCI o de quemados. Pérdida importante de epidermis tratar la insuficiencia cutánea aguda Prednisona 1 mg/kg/día, hasta controlar el cuadro Después se disminuyen 10 a 20 mg/día Fase de descamación aplicar lociones o cremas hidratantes.
- 26. ERITEMA MULTIFORME Dermatosis aguda mucocutánea, autolimitada e inmunopatológica. Se acompaña de fiebre y síntomas generales Lesiones cutáneas : acrales, centrípetas, simétricas y polimorfas. Constituida: eritema, pápulas, vesículas, ampollas Placas urticariales que involucionan en 2 a 4 semanas. ETIOPATOGENIA Es un síndrome de hipersensibilidad tardía por factores múltiples: infecciones virales (herpes, hepatitis C) Ser idiopático (50%).
- 27. CUADRO CLÍNICO Lesiones simétricas, acrales y centrípetas Predominan en cara, tronco, codos, rodillas, palmas, plantas y dorso de las manos. Se agrupan en placas con diferente tamaño y forma. Lesión clásica es el “herpes iris de Bateman” o “lesión en diana”. Eritema,papulas,vesículas,ampollas Lesiones urticariales Comienza como : mancha eritematosa circular, que evoluciona con rapidez hacia pápula Se transforma : ampolla central que finalmente se deprime en el centro por una zona de necrosis. Forma MENOR la afección de las mucosas es mínima o nula y no existe afección sistémica MAYOR: afecta al menos una mucosa ORAL, lesiones ampollares, puede haber afectación sistémica Eritema multiforme por medicamentos.
- 28. CUADRO CLÍNICO Autores: describen únicamente mucosa SD.DE FUCHS Síntomas: ardor, prurito leve EVOLUCIÓN: 5-7 días Resolución: 2-4 semanas Hiperpigmentación residual 25-60% mucosa conjuntival,oral, genital. ERITEMA,EDEMA, ULCERACION,SEUDOMEMBRANA VINCULACION: con lesiones de lupus eritematoso SD .DE ROWELL
- 29. DIFERENTES TIPOS CLÍNICOS DE ERITEMA MULTIFORME.
- 30. DATOS HISTOPATOLÓGICOS La epidermis muestra necrosis; puede haber degeneración vacuolar de la basal; en la dermis papilar existe edema e infiltrados linfohistiocíticos perivasculares, con neutrófilos y eosinófilos. DATOS DE LABORATORIO Leucocitosis y VSG Puede haber aumento de PCR Resultados anormales en las pruebas hepáticas.
- 31. DIAGNÓSTICO DIFERENCIAL • Urticaria • Eritema anular centrífugo • Penfigoide • Dermatitis herpetiforme • Herpes simple TRATAMIENTO • Consta de medidas sintomáticas locales y antihistamínicos sistémicos. • En pacientes graves pueden utilizarse glucocorticoides por vía oral. • Si la causa son medicamentos, deben interrumpirse • Si el problema es infeccioso, se da el tratamiento específico. • Tratamiento preventivo: Aciclovir 400 mg dos veces al día durante 5 días al inicio del herpes. Valaciclovir 500 mg c/8h
- 32. Síndrome de Stevens-Johnson Dermatosis mucocutánea aguda y grave Caracterizada por malestar general, estomatitis, conjuntivitis purulenta. Lesiones vesiculoampollares hemorrágicas diseminadas Afectan alrededor de 10% SC ETIOPATOGENIA Síndrome de hipersensibilidad producido por reacción de tipo Ag-Ac Depósito de complejos inmunitarios que ocasiona necrosis de los epitelios cutaneomucosos.
- 33. ETIOPATOGENIA FÁRMACOS: Pirazolonas,fenobarbital,penicilina,alopurinol TMP-SMX,AINE,Oxicams. Nitrofurantoína,quinolonas,fluconazol,MTX. Infecciones: virales (herpes),bacterianas Mycoplasma pneumoniae :niños afectando mucosas sin lesiones piel (Sd.de Fuchs)
- 34. DATOS EPIDEMIOLÓGICOS Es de distribución mundial, afecta a todas las razas, y es más + en mujeres, con una proporción de 2:1 Aparece entre los 2 y 78 años de edad, con un promedio de 25. Puede relacionarse con infecciones en 53% Con un fármaco en 54% depende de antibióticos (como sulfonamidas y betalactámicos) 34 a 80% AINES , 33%, anticonvulsivos en 15% antituberculosos en 13%.
- 35. CUADRO CLÍNICO PI : 1 a 28 días promedio 7 Empieza de manera súbita: fiebre de 39 a 40 °C Malestar general, cefalea, dolor de garganta y articular, taquipnea, y pulso débil y acelerado. • Estomatitis : vesículas en labios, lengua, carrillos, velo del paladar y faringe • Deja ulceraciones hemorrágicas y seudomembranas. • Conjuntivitis: purulenta y bilateral Iritis, iridociclitis, panoftalmitis. • Piel: dermatosis con tendencia a la generalización, que predomina en cara, tronco, manos y pies. • Puede haber convulsiones, arritmias, pericarditis, miositis, hepatopatías y septicemia, que llevan a coma y muerte. Afecta mucosa: oral,conjuntival,nasal,anal, genital Rinitis y epistaxis Vaginits –balanitis erosivas
- 36. CUADRO CLÍNICO Erupción versículo- ampollar : hemorrágicas Erosiones Costras melicéricas Pápulas Lesiones purpúricas y petequiales Paroniquia Desprendimiento de uñas Secuela: anoniquia Alopecia :piel cabelluda COMPLICACIONES: 14% Infecciones bacterianas Septicemia Gram- (6.4%) Bronconeumonía 5% Mortalidad 5% > niños-ancianos
- 37. En la epidermis ocurre edema, espongiosis, y formación de vesículas y ampollas subepidérmicas que contienen fibrina, polimorfonucleares y eosinófilos DATOS HISTOPATOLÓGICOS DIAGNÓSTICO DIFERENCIAL Eritema polimorfo Síndrome de Lyell Penfigoide DATOS DE LABORATORIO Pueden encontrarse hematuria y datos de daño renal. TRATAMIENTO • De preferencia :hospitalización, con técnica aséptica y control adecuado de líquidos y electrólitos. • Si existe infección : administrar antibióticos • Si hay prurito : antihistamínicos. • Es muy importante el cuidado ocular, que consiste en aseo con solución salina estéril, y aplicación de gotas de cloranfenicol o de glucocorticoides.
- 38. NECRÓLISIS EPIDÉRMICA TÓXICA Dermatosis grave por hipersensibilidad inducida por fármacos y rara vez por infecciones. Se manifiesta por síntomas generales y grandes desprendimientos epidérmicos por necrosis que dejan la piel denudada Pueden llevar a la muerte si afectan más de 60% SC ETIOPATOGENIA Puede ser idiopática Predisposición genética relacionada con HLA, en especial con el haplotipo HLA-B12 y con genotipo de acetiladores lentos
- 39. DATOS EPIDEMIOLÓGICOS Es poco frecuente 1 caso / millón de habitantes por año. Afecta a todas las razas + frecuente en poblaciones con > consumo de fármacos Mortalidad de 80% ha disminuido a 30% + alta en ancianos (70%)
- 40. ETIOPATOGENIA Reacción idiosincrasica: analgésicos-antibioticos(77%) No dependiente de dosis Incluso medicamentos tópicos PERÍODO DE INCUBACION: 24-48 horas Hasta 1-3 semanas Hipersensibilidad cutánea: necrosis MB Citotoxicidad de Qc dependiente de Ac Ocasiona separación extensa epidermis FARMACOS: Sulfonamidas Anticonvulsivos Oxicams Imidazoles Alopurinol AINE Cefalosporinas Macrólidos Quinolonas Hipoglicemiantes orales/diuréticos
- 41. CUADRO CLÍNICO Fase Prodrómica: malestar general, fiebre, congestión nasal y eritema difuso ( en horas) Después se generaliza (exantema morbiliforme) y adopta un color rojo intenso que se acompaña de ardor y prurito Se produce la necrosis explosiva de la epidermis, que adquiere un tinte purpúrico y afecta más de 30% SC Forman grandes AMPOLLAS-zonas DENUDADAS= aspecto gran quemado (se detiene en 2-3 días) Manos : desprendimiento en dedo de guante Se afecta: mucosa nasal, conjuntival, ORAL (90%),anogenital. Signo de Nikolsky Signo de Asboe Hansen
- 42. CUADRO CLÍNICO Mucosa genital : 40-60% Mucosa ocular : 85% hiperemia y queratitis hasta rotura corneal Secuelas : sequedad de mucosas Discromías residual Caída de uñas Si se afecta + 60% SC PELIGRO VIDA -desequilibrio de líquidos y electrolíticos -hemoconcentración -Choque -Infecciones agregadas Evolución es aguda y grave Si el paciente sobrevive entra en etapa de recuperación se produce descamación exfoliativa Ocurre reepitelización en 10 a 14 días sin dejar cicatriz
- 43. CUADRO CLÍNICO Secuelas : sequedad de mucosas Discromías residual Caída de uñas A. Simbléfaron, erosión del margen lateral del párpado inferior y pestañas escasas el paciente presenta también entropión B. Amplias áreas irregulares de cicatrizes hipopigmentadas. C. Distrofia de las uñas consistente en la aparición de crestas y hendiduras longitudinales, fragilidad y muescas distales
- 44. Distrofia ungueal Alopecia, cicatrices Xerostomía, constricción esofágica, bronquiolitis Endometriosis, fimosis, obstrucción y perforación ureteral Conjuntivitis seudomembranosa. COMPLICACIONES DATOS HISTOPATOLÓGICOS Necrosis y separación de la epidermis, con presencia de queratinocitos necróticos (apoptosis) con núcleo picnótico (células de Lyell), y papilas denudadas sin alteraciones en la dermis. Estos cambios se demuestran también en el citodiagnóstico de Tzanck. DATOS DE LABORATORIO • Anemia normocítica hipocrómica. • Hemoconcentración. • Leucocitosis y linfocitosis o linfopenia. • Desequilibrio ácido básico. • Aumento VSG
- 46. FACTORES PRONÓSTICOS DE LA NET
- 47. DIAGNOSTICO DIFERENCIAL TRATAMIENTO • Hospitalización y aislamiento en servicios de terapia intensiva. • En lesiones oculares, curaciones con colirios de glucocorticoides y cloranfenicol, lágrimas artificiales y ungüentos. • Conservación del equilibrio de líquidos (reposición entre 5 a 7 litros/24 h, en adultos) y electrólitos. • En la piel, baños con polvos coloides o antisépticos débiles como sulfato de cobre al 1 por 1 000 • En etapa de reparación se aplican cremas inertes o lubricantes. • Puede requerirse la corrección quirúrgica de sinequias oculares y/o genitourinarias. • Quemaduras térmicas • Epidermólisis ampollar • Eritema polimorfo • Síndrome de Stevens- Johnson • Síndrome de la piel escaldada estafilocócica
- 48. BIBLIOGRAFIA • ARENAS R. DERMATOLOGIA ATLAS ,DIAGNOSTICO Y TRATAMIENTO. 6TA ED.MEXICO: MC GRAW HILL;2015.PÁGINA 78-97 • ARENAS R. DERMATOLOGIA ATLAS ,DIAGNOSTICO Y TRATAMIENTO. 7TA ED.MEXICO: MC GRAW HILL;2019.PÁGINA 81-100 • BOLOGNIA JEAN L. DERMATOLOGIA,4TA ED.USA:ELSEVIER; 2018.PÁGINAS 332-344
Notas del editor
- NITROGENO UREICO + DE 28MG/100 ML,GLUCOSA > 252 BICARBONATO < 20 mEq/L