Prevención de grietas mamarias
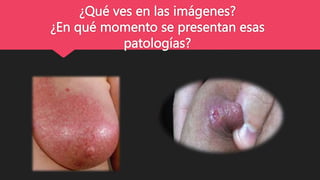
- 1. ¿Qué ves en las imágenes? ¿En qué momento se presentan esas patologías?
- 2. ESTUDIANDO LAS PATOLOGÍAS PUERPERALES Lic. MÓNICA ALARCÓN SÁNCHEZ TEMA 13
- 3. PEZONES AGRIETADOS Son pequeñas fisuras o grietas en los pezones que aparecen al principio durante el puerperio y las razones son diversas que esta muy relacionado con el amamantamiento incorrecto.
- 4. PEZONES AGRIETADOS CAUSAS Mal agarre de tu bebé al amamantar. Mal posicionamiento de tu bebé al amamantar. Descuido y mala ventilación de los senos. Uso incorrecto del extractor de leche. Aparición de la candidiasis. Desprender a tu bebé sin romper la succión.
- 5. PEZONES AGRIETADOS SÍNTOMAS Dolor, sobre todo al amamantar Heridas en la areola mamaria
- 6. PEZONES AGRIETADOS TRATAMIENTO Buena postura al dar de lactar Colocarse compresas frías Lavar los pezones antes y después de la lactancia
- 8. LA MASTITIS La mastitis es una inflamación del tejido mamario que, a veces, conlleva una infección. La mastitis comúnmente afecta a las mujeres que está amamantando (mastitis asociada con la lactancia).
- 9. LA MASTITIS CAUSAS Obstrucción del conducto mamario. Si la mama no se vacía completamente en cada toma, se puede obstruir uno de los conductos mamarios Bacterias que ingresan en la mama. Las bacterias de la superficie de la piel y de la boca del bebé pueden ingresar en los conductos mamarios a través de una grieta en la piel del pezón o una abertura en el conducto mamario.
- 10. LA MASTITIS FACTORES DE RIESGO Episodio de mastitis anterior durante la lactancia Pezones lastimados o agrietados, aunque la mastitis se puede manifestar sin que la piel esté lastimada Uso de un sostén ajustado Técnica de lactancia inadecuada Cansancio o estrés excesivos Nutrición deficiente
- 11. LA MASTITIS SÍNTOMAS Sensibilidad en las mamas o sensación de calor al tacto Hinchazón de las mamas Engrosamiento del tejido mamario o un bulto en la mama Dolor o sensación de ardor de forma continua o durante la lactancia Enrojecimiento de la piel, a menudo en forma de cuña Sentir malestar general Fiebre de 101 °F (38,3 °C) o más
- 12. LA MASTITIS TRATAMIENTO Antibióticos. por lo general, se requiere un ciclo de antibióticos de 10 días. Es importante tomar todos los medicamentos para minimizar la posibilidad de recurrencia. Analgésicos. El médico puede recomendar un analgésico como paracetamol (Tylenol, otros) o ibuprofeno (Advil, Motrin IB, otros).
- 13. LA MASTITIS COMPLICACIONES Una mastitis que no se trata adecuadamente o que se produce por un conducto bloqueado puede provocar una acumulación de pus (absceso) en la mama. Por lo general, un absceso requiere un drenaje quirúrgico.
- 14. LA MASTITIS PREVENCIÓN Drena por completo la leche de los senos mientras se amamanta. Permitir que el bebé vacíe por completo uno de los senos antes de cambiar al otro seno durante el amamantamiento. Cambia la posición para amamantar entre una alimentación y otra. Asegurarse de que el bebé se prenda de forma correcta durante el amamantamiento.
- 16. ENDOMETRITIS PUERPERAL Es el proceso infeccioso más común durante el puerperio. La infección del endometrio (tejido que recubre la cavidad del útero) se produce por gérmenes que tienen, como puerta de entrada la herida que queda en la zona del endometrio donde estuvo insertada la placenta, y desde ahí la infección se propaga a toda la mucosa endometrial.
- 17. ENDOMETRITIS PUERPERAL CAUSAS La endometritis es causada por una infección del útero. Puede deberse a clamidia, gonorrea, tuberculosis o a una combinación de bacterias vaginales normales. Es más probable que se presente después de un aborto espontáneo o de un parto. También es más común después de un trabajo de parto prolongado o de una cesárea.
- 18. ENDOMETRITIS PUERPERAL SÍNTOMAS Malestar general. Fiebre moderada o alta. Dolor pélvico. Dolor abdominal. Sangrado vaginal anormal. Secreción vaginal anormal de olor y consistencia atípicas. Abdomen distendido.
- 19. ENDOMETRITIS PUERPERAL DÍAGNOSTICO Un examen pélvico puede detectar si hay sensibilidad abdominal en el bajo abdomen y disminución de los sonidos intestinales. También el recojo muestras de secreciones del cuello uterino para detectar clamidia, gonorrea y otros microorganismos.
- 20. ENDOMETRITIS PUERPERAL TRATAMIENTO Reposo, tomar líquidos Tener una adecuada salud e higiene sexual Los Antibióticos suele ser la pauta de tratamiento frente a la endometritis.
- 22. HEMORRAGÍA PUERPERAL Después del tercer o cuarto día después del parto es frecuente y normal tener algún tipo de sangrado vaginal, ya que el útero debe eliminar los restos de materiales que han quedado ahí tras el parto (loquios). Sin embargo, las hemorragias más intensas de lo habitual, con mal olor y con coágulos de tamaño considerable deben ser motivo de alarma y hay que acudir al obstetra para que valore la situación.
- 23. HEMORRAGÍA PUERPERAL TIPOS Hemorragia Post Parto Inmediata: Perdida sanguínea de 500ml o más originada en el canal de parto dentro de las 24 horas posteriores al parto. Hemorragia Post Parto Tardía: Sangrado anormal o excesivo originado en el canal del parto que se presenta entre las 24 horas posteriores al parto y al final del puerperio (42 días).
- 24. HEMORRAGÍA PUERPERAL CAUSAS Atonía uterina. Rotura uterina. Retención placentaria. Alumbramiento incompleto. Laceraciones y desgarros cervicales. Laceraciones y desgarros vaginales y perineales. Inversión Uterina. Coagulopatías
- 25. HEMORRAGÍA PUERPERAL SIGNOS Y SÍNTOMAS Sangrado por vía vaginal de moderado a grave. Hipotensión. Taquicardia. Oliguria. Taquipnea. Palidez. Útero flácido o con desgarros del canal del parto. Abdomen agudo. Alteración del estado de conciencia.
- 26. HEMORRAGÍA PUERPERAL TRATAMIENTO Depende de la causa de la hemorragia y va desde el masaje cardiaco hasta la histerectomía total.
- 28. SEPTISEMIA PUERPERAL La sepsis puerperal es un proceso infeccioso grave que ocurre en el contexto del puerperio de una mujer, es decir, después de un parto, una cesárea o también después de un aborto. Afecta a todo el organismo y desencadena una respuesta inflamatoria generalizada.
- 29. SEPTISEMIA PUERPERAL CAUSAS La causa de sepsis puerperal más habitual es la infección por las bacterias de las especies: Streptococcus agalactiae, Streptococcus pyogenes o Escherichia coli, que están presentes en el tracto urinario y genital de la mujer.
- 30. SEPTISEMIA PUERPERAL SÍNTOMAS Fiebre alta y continua Dolo intenso, que se extiende a los laterales de la pelvis y a la zona sacra. Dolor a la palpación de la zona abdomnial baja, entre el ombligo y el pubis. Palpación del abdomen endurecida, con signo de defensa abdominal. Mal estado general
- 31. SEPTISEMIA PUERPERAL DIAGNOSTICO Para el diagnóstico de la sepsis puerperal, además de los síntomas y signos clínicos, se solicitan las siguientes pruebas complementarias: Análisis de sangre y de orina Ecografía pélvica y abdominal Tomografía axial computarizada Electrocardiograma Cultivos de sangre, orina, secreciones, heridas en la piel o genitales
- 32. SEPTISEMIA PUERPERAL TRATAMIENTO El tratamiento de la sepsis puerperal es principalmente la administración de antibióticos. Éstos se pueden elegir de forma empírica al inicio, antes incluso de tener resultados de cultivos o antibiograma, eligiendo un antibiótico de amplio espectro o una combinación de antibióticos, que sean capaces de destruir los gérmenes más habituales. Una vez se dispone de los resultados para conocer el agente infeccioso con exactitud, se puede modificar el tratamiento antibiótico. También se añaden corticoides para la inflamación, y terapia de soporte como sueros, o medicamentos para mantener las funciones vitales si es preciso. En algunos casos se necesita una operación quirúrgica extirpar tejidos desvitalizados.
- 33. SEPTISEMIA PUERPERAL PREVENCIÓN La prevención de la sepsis puerperal se basa en minimizar los riesgos de infección o contaminación bacteriana ante cualquier manipulación de la zona genital en un parto vaginal o de la herida quirúrgica en una cesárea. Esto significa llevar a cabo de forma meticulosa una serie de medidas de higiene que garanticen la seguridad de los procedimientos médicos o quirúrgicos.
- 35. ACTIVIDAD 13 Dibuje la técnica correcta de la lactancia para evitar las grietas en la mama.