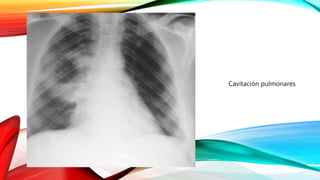
Caverna pulmonar
- 1. ABSCESO PULMONAR Cavitación pulmonares Foto de Yale Rosen from USA / CC BY-SA 2.0
- 2. DEFINICIÓN • Es un espacio lleno de gas dentro de una zona de consolidación pulmonar o dentro de una masa o nódulo, producida por la expulsión de una parte necrótica de la lesión a través del árbol bronquial • RADIOLOGICAMENTE: Es una radiolucencia de una consolidación, nódulo o masa rodeado de una pared de grosos variable. • Puede contener o no liquido o aire
- 4. CARACTERÍSTICAS PARA EL DIAGNOSTICO DIFERENCIAL • Una de las características GROSOR de la pared para DxD Maligno vs Benigno • <4mm (94% benigno) • - 5-15mm (60% benigno, 40% maligno) • - >15mm (90% maligno) • El grosor de la pared de la cavidad no se correlaciona bien con distinguir entre diferentes causas infecciosas. • IRREGULARIDAD o nodularidad de la pared interna sugiere neoplasia y LISA sugiere benigno • MARGENES bien definidos, engrosamiento bronquial, nódulos satélites, consolidación y opacidades en vidrio deslustrado se asocian con procesos benignos. • La CAVITACIÓN ES MUY RARA EN INFECCIONES VÍRICAS pero puede presentarse con igual frecuencia en infecciones bacterianas, micobacterianas y fúngicas. • La localización de la lesión y la presencia de nivel AIRE-LÍQUIDO NO AYUDAN A DIFERENCIAR PROCESO MALIGNO VS BENIGNO.
- 5. ENFERMEDAD MALIGNA CARCINOMA BRONCOGENICO • Pueden presentar cavitación hasta en 7-11% (Rx de tórax) y hasta en 22% (TAC). • Es más frecuente en carcinomas epidermoides (82%), mucho mas raro en adenocarcinomas y carcinoma de células grandes, y prácticamente descarta carcinoma de células pequeñas. Se asocia a sobre-expresión del EGFR. • Ha demostrado ser un predictor de mal pronóstico (sobrevivencia global y tiempo libre de enfermedad) • Otros tumores pulmonares primarios, como linfoma o sarcoma de Kaposi, también pueden presentar cavitación, especialmente en pacientes inmunosuprimidos (VIH). • Frecuente coexistencia de neoplasia e infección.
- 6. ENFERMEDAD MALIGNA METASTASIS • Hay cavitación en 4% (Rx de tórax) de las metástasis. • Más frecuente en metástasis de tumores epidermoides, especialmente de cabeza y cuello (69% de las metástasis cavitadas). • Menos frecuente en adenocarcinomas del TGI o mama, sarcoma. • Suelen tener las paredes gruesas e irregulares pero también pueden ser delgadas (adenoca de TGI y sarcomas). • La cavitación ocurre más frecuente en los lóbulos superiores.
- 7. INFECCIONES Neumonías necrotizantes • Raro en neumonías adquiridas en la comunidad. Ocasionalmente en neumonías por • S.pneumoniae y H.influenzae, sobre todo si se asocia a bacteriemia y empiema/derrame paraneumónico (hasta un 20%). • K.pneumoniae causa neumonía necrotizante severa. Produce consolidación pulmonar, seguido de aparición de pequeñas cavidades, que pueden coalescer a una gran cavidad y producir gangrena pulmonar. • Hasta un 48% pueden desarrollar abscesos pulmonares (TC) • S.aureus: Es una causa emergente de neumonía cavitaria. Suele causar consolidación multilobar, derrame pleural y empiema. Se asocia a cavitación (27% en rx tórax) y formación de neumatoceles.
- 8. INFECCIONES Absceso pulmonar • Es producido por aspiración de bacterias anaerobias y microaerofílicas de la flora oral y es frecuentemente polimicrobiano. • Hallazgos radiológicos: • - Afecta más a los segmentos declives: • Pacientes encamados: Segmentos posteriores de los lóbulos superiores o segmentos superiores de los lóbulos inferiores. • Pacientes ambulatorios: Lóbulos inferiores o LMD • - Uni o bilateral; afecta más frec. al pulmón derecho. • - Inicialmente cavidad llena de líquido que puede simular una masa • - Cavidad esférica de paredes gruesas con pared interna irregular y nivel aire-líquido frecuente. • - Opacificación pericavitaria. • - Frecuentemente acompañada por empiema.
- 9. INFECCIONES Infecciones Micobacterianas • MYCOBACTERIUM TUBERCULOSIS • La cavitación se produce en la TB de reactivación. • Los hallazgos en la TB reactivada son los siguientes: • Rx de Tórax: • Consolidación focal o parcheada heterogénea que afecta los segmentos apical y posterior de los LS, y los segmentos superiores de los LI. • Las cavidades son visibles radiograficamente en 25- 40%. • TC: • Pequeños nódulos centrolobulillares, opacidades y ramificaciones lineales o nodulares (árbol en gemación), áreas de consolidación parcheadas y cavitación. • - Las cavidades son más prevalentes en diabéticos y menos frecuentes en ancianos y en pacientes VIH+ • - La cavitación y las opacidades ramificadas se consideran signos de enfermedad activa. • - La presencia de cavidades implica una mayor infectividad, mayor tiempo de negativización de cultivos y riesgo aumentado de recaída tras completar el tratamiento. • - Otras micobacterias que producen enfermedad pulmonar cavitada: M.avium complex y M.kansasii.
- 10. INFECCIONES Infecciones fúngicas • Aspergilosis • La enfermedad pulmonar es principalmente causada por Aspergillus fumigatus • Incluye 4 entidades clínicas: • 1. Aspergiloma • 2. Aspergilosis broncopulmonar alérgica (ABA) • 3. Aspergilosis crónica necrotizante o aspergilosis semi-invasiva • 4. Aspergilosis invasiva (invasiva de vías aéreas y angioinvasiva) • Solo la ABA no se asocia a cavitación.
- 11. INFECCIONES Infecciones fúngicas • Aspergilosis • 1. Aspergiloma • Es la forma saprofítica. Se produce infección sin invasión tisular. • Se desarrolla generalmente en una cavidad pulmonar preexistente comúnmente por TB, aunque también por sarcoidosis, bronquiectasias, quistes bronquiales, bullas, neoplasias o infartos pulmonares y está compuesto por hifas, células infamatorias, fibrina y detritos tisulares. • Aspecto radiológico: • - Masa sólida con densidad de tejidos blandos dentro de una cavidad. • - Está separada de la pared de la cavidad por un espacio aéreo (signo del menisco o de la semiluna). Es generalmente móvil. • Otras causas del signo del menisco: Aspergilosis angioinvasiva, quiste hidatídico, y raramente TBC, absceso pulmonar, Ca broncogénico, hematoma y neumonía por P.carinii.
- 12. INFECCIONES Infecciones fúngicas • Aspergilosis • 2. Aspergilosis semi-invasiva (A. crónica necrotizante) • Proceso secundario a la invasión local de Aspergillus. La progresión es lenta y va de semanas hasta meses siendo inusual la angioinvasión o la diseminación hacia otros órganos. • Hallazgos radiológicos: • - Áreas de consolidación con o sin engrosamiento pleural, y múltiples áreas nodulares • - Cavitación en casi todos los casos, principalmente en LS.
- 13. INFECCIONES Infecciones fúngicas • Aspergilosis • 3. Aspergilosis angioinvasiva • Afecta a pacientes con inmunosupresión severa y neutropenia. • Histológicamente: Invasión y oclusión de arterias pulmonares pequeñas y medianas por hifas. • Hallazgos radiológicos: • - Nódulos rodeados por un halo de atenuación en vidrio deslustrado («signo del halo»), signo inespecífico. • - Áreas de consolidación cuneiformes con base en la pleura (infartos hemorrágicos). • - La cavitación ocurre más adelante (1-2 sem). El inicio de la cavitación viene precedido por el «signo del menisco», generalmente tras inicio del tratamiento y concomitante con la resolución de la neutropenia.
- 14. INFECCIONES Infecciones Parasitarias • Hidatidosis • Infección por Echinococcus granulosis. Se adquiere por ingestión de alimentos contaminadas por heces fecales que contiene el parásito. Los órganos principales infectados son el hígado (75%) y pulmón (15%). • Apariencia radiológica: • - Masa homogénea redondeada u ovalada, preferentemente en los segmentos posteriores de los LLII. • - Rotura parcial de la pared del quiste con comunicación bronquial. Es la disección entre periquiste y endoquiste (signo del menisco). • - Rotura total produce expulsión del contenido (vómica) y penetración de aire dentro de la cavidad con despegamiento de la membrana del endoquiste (signo del camalote o nenúfar).
- 15. EMBOLISMO PULMONAR: • Generalmente por embolismo de un trombo desde los MMII o la pelvis. Pero también • puede haber embolismo tumoral, graso (traumatismo), aéreo, séptico, liq. amniótico y • sustancias extrañas (talco). • El infarto pulmonar se produce en un 10- 15%, y la cavitación en 2,7-7% (Rx tórax) y en • hasta 32% (CT) de los infartos. La localización es periférica. • La cavitación tras TEP se observa a los 2- 63 días y suele ser aséptico. La • sobreinfección es común, especialmente por Clostridium sp., causando neumonia • necrotizante cavitada.
- 16. EMBOLISMO SÉPTICO • Suele producirse como consecuencia de la infección de un foco séptico originado en el territorio venoso o en las cavidades cardíacas derechas. • Factores predisponentes: • Uso de drogas endovenosas y tromboflebitis séptica, material protésico infectado, como catéteres infectados, cables de marcapasos y válvulas protésicas en el corazón derecho (endocarditis). • Apariencia radiológica típica: • - Nódulos mal definidos localizados en la periferia pulmonar. • - Tendencia a afectar más los lóbulos inferiores (gravedad, flujo sanguíneo). • - Lesiones subpleurales triangulares que realzan tras administrar contraste. • Se ha visto cavitación en 23-47% de las Rx de torax, y hasta 85% en el TAC. • «Feeding vessel sign» (60-70%): distintos vasos se dirigen al centro del nódulo. • Sugiere embolo séptico pero también se puede ver en otras condiciones (metástasis hematógenas, nódulos hemorrágicos, vasculitis). • Frecuentemente hay derrame pleural y adenopatías mediastínicas o hiliares
- 17. ENFERMEDADES INFLAMATORIAS 1. Granulomatosis de Wegener • Vasculitis autoinmune sistémica que casi siempre afecta los tractos respiratorios superior e inferior, y glomerulonefritis. • Hallazgos radiológicos: • - Nódulos pulmonares múltiples o masas irregulares, múltiples y bilaterales, de distribución subpleural y peribroncovascular, con cavitación de los nódulos: 49%. Paredes gruesas. • - Consolidaciones y opacidades parcheadas en vidrio deslustrado. Los infiltrados pueden cavitar en un 17%. • - Compromiso de bronquios y luz traqueal con engrosamiento nodular o liso de la luz bronquial o traqueal, incluso pudiendo producir estenosis significativa.
- 18. ENFERMEDADES INFLAMATORIAS 2. Sarcoidosis • Afectación pulmonar en >90%. • Se caracteriza por adenopatías hiliares y mediastinicas con o sin anormalidades parenquimatosas; nódulos pulmonares que tienden a distribuirse a lo largo de la trama broncovascular, septos interlobares, cisuras mayores y regiones subpleurales. Hay cavitación ocasional (6,8%). • Otros hallazgos: fibrosis, engrosamiento pleural, y opacidades en vidrio deslustrado.
- 19. 3. ENFERMEDADES REUMATOLÓGICAS • Las cavidades pulmonares son menos frecuentes en otras enfermedades autoinmunes (Artritis Reumatoide, Lupus Eritematoso Sistémico, Espondilitis Anquilopoyética): Si se presentan suelen ser secundarias a infección. • Cualquier cavidad en un paciente tratado con inmunosupresor debe investigarse exhaustivamente (riesgo de neoplasia).
- 20. GRACIAS
Notas del editor
- QuickStarter ha creado un esquema para ayudarle a empezar a trabajar en la presentación. Algunas diapositivas incluyen información aquí en las notas para proporcionar temas adicionales para que investigue.
