casos clinicos de Coccidiodomicosis en paciente inmunocompetente
- 2. CASO 1 Datos del paciente: Lugar de origen: Torreón,Coahuila (residente) Genero: Masculino Edad: 19 años Estado civil: Soltero A que se dedica: Estudiante de licenciatura Antecedentes de consulta del paciente: Dos meses antes de que iniciara el cuadro clínico le brotaron unos “abscesos” en la frente. Medico familiar lo trató con antibacterianos al sospechar de una piodermitis. Lugares en los que han estado: Negó antecedentes de viajes recientes o traumatismos cutáneos.
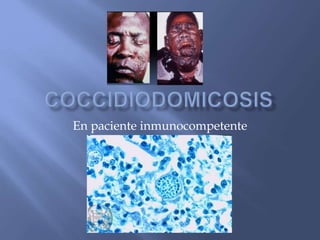
- 3. Motivo de consulta: Consulta de Dermatología debido a que padecía una dermatosis que afecta la cabeza (región frontal izq. y en la punta nasal) y extremidades superiores (hombro derecho y en antebrazo izq.). Apariencia de la lesión: Constituida por nódulos eritematosos ulcerados cubiertos de escamas y de costras sanguíneas impetiginizadas. Otros sintomas: Tenía tos seca y diaforesis nocturna, por lo que se solicitó una radiografía de tórax, en la que se veían calcificados los ganglios parahiliares izquierdos y en la que se observaban infiltrados apicales en el lado derecho del tórax.
- 4. Examenes y/o Pruebas El examen físico general reveló adenopatías retroauriculares. Se le realizó una prueba de intradermorreacción a la coccidioidina, que fue positiva. Resultó con induración y eritema de 3 X 3 cm. Negativo en la prueba de virus de la inmunodeficiencia humana (VIH). En medio Sabouraud se obtuvo un cultivo, que fue identificado como Coccidioides sp Se tomó una biopsia de piel en la que se noto hiperplasia pseudoepiteliomatosa epidérmica y granulomas tuberculoides, con múltiples esférulas, en la dermis y se estableció el diagnóstico presuntivo de coccidioidomicosis cutánea
- 5. Diagnostico: Con todos los estudios integrados, se concluyó diagnóstico de coccidioidomicosis cutánea secundaria. Tratamiento: Itraconazol a 400 mg/día durante seis meses, con desaparición de las lesiones en la piel. Complicaciones: Después de estar asintomático durante ocho meses y de no suspender el tratamiento, el paciente regresó a consulta porque en el antebrazo izq. le reapareció un nódulo ulcerado; además, su estado general se deterioró, pues tuvo pérdida de peso, fiebre (predominio nocturno), diaforesis, tos seca y disnea.
- 6. Nuevos estudios: La radiografía de tórax mostró un infiltrado retículo-nodular bilateral que predominaba en los lóbulos superiores y que era más marcado en el lóbulo superior derecho, con evidente adenopatía mediastinal derecha; además, en el segmento anterior del lóbulo superior izquierdo se apreció una imagen cavitada que tenía bordes irregulares de aproximadamente 1.5 cm Tratamiento: Se internó al paciente para su estudio y manejo a cargo de los servicios de Medicina Interna, Neumología, Infectología y Dermatología.
- 7. Se inició el tratamiento con anfotericina B (desoxicolato) a dosis de 0.75 mg/kg/día. Se repitió la prueba de intradermorreacción a la coccidioidina y resultó negativa. Durante la hospitalización el paciente tuvo evolución tórpida, con datos de insuficiencia hepática, hemorragia digestiva alta y perforación intestinal, por lo que fue intervenido quirúrgicamente. Después tuvo insuficiencia orgánica múltiple. Fue trasladado a la Unidad de Cuidados Intensivos, donde falleció por sepsis a las dos semanas de su ingreso; el diagnóstico final fue coccidioidomicosis de diseminación hematógena. Tratamiento:
- 8. CASO 2Datos del paciente: Lugar de origen: Reynosa, (residente) Genero: Masculino Edad: 28 años Estado civil: -------- A que se dedica: --------- Lugar de consulta: Instituto Nacional de la Nutrición Salvador Zubirán (INNSZ) Motivo de consulta: Para estudio de fiebre de origen desconocido.
- 9. Estudios: Incluyó la realización de tomografía axial computarizada de tórax y abdomen. En tórax se encontraron imágenes nodulares de predominio en pulmón izquierdo. En abdomen se documentó trombosis de le esplénica y de mesentérica superior.
- 10. Diagnostico Síndrome antifosfolípido primario por títulos de anticuerpos antifosfolípidos elevados, así como hipertensión portal secundaria, con várices esofágicas grandes. Fue sometido a biopsia pulmonar izquierda con reporte de patología de inflamación granulomatosa. Tratamiento: Tratamiento antituberculoso Complicaciones: persistió febril.
- 11. Otros estudios: Se solicitaron estudios de serología para coccidioidomicosis que evidenciaron títulos altos de IgA. Nuevo diagnostico: coccidioidomicosis pulmonar Tratamiento: AMB, recibió 2 g como dosis total Evolución de la enfermedad: De forma satisfactoria y fue egresado afebril para seguimiento. Dejó de acudir al Instituto desde el 2002. En su última evaluación se encontró asintomático.
- 12. Bibliografía “Caso clínico Coccidioidomicosis en la Región Lagunera de Coahuila, México”, Francisco Simental Lara,* Alexandro Bonifaz** , Dermatología Rev Mex 2011;55(3):140-151 , Fecha de consulta 6/11/2016,http://www.medigraphic.c om/pdfs/derrevmex/rmd- 2011/rmd113f.pdf “Coccidioidomicosis: Serie de casos” Luis Enrique Herrera,1 Valeria Gómez,2 Jaime E Morales Blanhir, Vol. 65(4):206-213, 2006, Consulta 06/11/2016 http://www.medigraphic.com/pd fs/neumo/nt-2006/nt064h.pdf
