Anomalías vasculares
- 1. Dra. Nallely Xellic Albores de la Riva. Primer año Instituto de Cirugía Plástica y Reconstructiva “Dr. José Guerrerosantos”
- 2. Múltiples especialidades. Piel y órganos. Vieja creencia - dieta materna o emociones. Nomenclatura: colores brillantes de frutos. • Cereza fresa Vino de Oporto Origenes del latín Naevus Maternus – marcas del nacimiento. Siglo 19.- VIRCHOW – clasificación histológica “Angioma en fresa”: hemangioma infantil “Angioma plano”: malformacion capilar “Angioma cavernoso”: malformacion venosa
- 3. Wegener – Subcategoriza – Linfangioma La terminología confundía las enfermedades. Dx y Tx inadecuados. 1992 – Clasificación Biológica (sociedad internacional de anomalías vasculares en Roma) 1996(vigente) Jackson – clasificó los flujos Mulliken and Glowacki – propiedades del endotelio. 2 categorías: • Tumores (endotelio proliferativo) • Malformaciones (endotelio estable)
- 6. PATOGENESIS. • Tumor endotelial - comportamiento único. • “Crece rápido, involuciona lento y nunca recurre”. • Proliferación de vasos descontrolada. • Sobreregulación angiogénica vs baja regulación de los inhibidores naturales. • Tiene tres ciclos o fases.- • Proliferativa: 0 a 1 año. • Fase involutiva: 1 a 5 años. • Fase Involucionada: mas de 5 años.
- 7. Se sugiere patrón autosómico dominante con penetrancia incompleta. HIPOTESIS GENETICA • Virus Parapox - proliferación del endotelio y vasodilatación cutánea. • mutación somática, • Polyoma virus - tumores vasculares en ratas y ratones • pérdida a nivel local o de laboratorio. ganancia de material genético durante el desarrollo fetal • produce una línea celular alterada estimulado por la señalización autocrina o Teorías(fetal o derivación paracrina. . placentaria, virales o genéticas)
- 8. Agentes angiogénicos: factor de crecimiento Marcadores de endotelio vascular (VEGF) inmadures y factor de crecimiento endotelial fibroblasto (bFGF),colagenasa IV, CD3, factor VIII von urokinasa y proteasas, willebrand que quimiotácticos monocitos y Masa de células formans molécula vitronectina. endoteliales que de adhesión forman un interendotelial. conglomerado de canales sinosoidales.
- 9. Apoptosis Reemplazo fibroadiposo Vasodilatación del lúmen, Aplanamiento de cls endoteliales Depósitos fibrosos Proliferan Interferon B, rol en fibroblastos, mastocitos y la involución macrófagos Inicia antes del año (comunicación paracrina) y tiene un pico a los 2 años
- 10. 5 • Capilares rodeados de tejido fibroadiposo • El endotelio vascular es plano y maduro. 5 años- 50% Regresión total (Se desconoce que activa 7 años- 70% esta fase) 9 años-90-10%
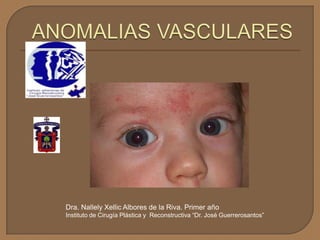
- 11. • Tumor mas común niñez – 4 a 10 %. • > niñas 3 a 5 – 1. • Relacionado a prematurez y bajo peso al nacer. 30% < 1 kgr. • Raro en raza negra. • Localización: Craneofaciales – 60%, Tronco – 25% y Extremidades – 15%. • Simples – 80%, • Múltiples – 20% ( asociado a tumores – hígado). • Se manifiestan 2 semanas antes de nacer .
- 12. • Inicia como una mancha pálida, o equimosis – 30 a 50 %. • En la dermis se torna elevado, firme y de color carmesí vivo. • Si esta subdérmico, subcuticular o en musculo, la piel se eleva y se torna azulada.
- 13. PROLIFERATIVA: • Crecen rápido de los 6 a 8 meses de vida. • Observación • No existen indicadores de la evolución, tamaño o involución. • Inician a disminuir entre 10 y 12 meses – variable.
- 14. INVOLUTIVA (1 a 5 años) • Al año frena su crecimiento. • Indicadores de regresión – se apaga el brillo carmesí a púrpura • piel pálida al centro y manchas grisáceas y es menos turgente al tacto. • La fase puede llegar hasta los 7 años. • La involución no se relaciona a la apariencia, •
- 15. FASE INVOLUCIONADA (mas de 5 años) • La piel se restaura en un 50 % de los niños. • La piel puede quedar con teleangiectasias y laxitud ( destrucción fibras elásticas) • Si el tumor era muy elevado puede quedar residuo fibroadiposo y piel redundante. • Si estaba en la piel cabelluda puede haber calvicie por destrucción del folículo. • Los superficiales dejan mayores secuelas aun si son planos a uno profundo y voluminoso – poco pronosticables. • Rara vez distorcionan el esqueleto.
- 16. • Existen dos tipos de hemangioma: • INVOLUTIVO - RICH • Elevados, rojizos y con teleangiectasias, con un halo pálido en la periferia o centro. • Ulceración superficial, comunicaciones arteriovenosas que pueden simular malformación. • Tronco y extremidades • NO INVOLUTIVO- NRICH • Persiste en la infancia tardía. • Son ovoides, maculares o poco elevados, gris pálido con prominentes teleangiectasias.
- 17. • HEMANGIOMATOSIS • Enfermedad de múltiples hemangiomas • • Mas de 5 lesiones • Higado, cerebro, tracto gastrointestinal y pulmones. • HEMANGIOMA INTRAHEPATICO: • > sexo femenino. • ICC , hepatomegalia y anemia. • • Soplo sistólico sobre el hígado. – usg, MRI, o angiografia. • Sobrecrecimiento e ictericia – falla respiratoria, falla renal (sindrome compartamental). • Mortalidad 30 a 80 %. • El dx dif.- malformaciones y neoplasias malignas ) hepatoblastoma o neuroblastoma metastasico).
- 18. • “No todos los hemangiomas son rojos y no todo lo rojo es hemangiomas” • Sobreutilización del diagnóstico. • 90% clínico. • Ecografía simple combinada con doppler. • Biopsia solo si sospecha de malignidad. • GLUT-1 (inmunihistoquímica) – proteína transportadora de glucosa eritrocitaria especifica de hemangioma. Diagnósticos diferencial : • Todas las malformaciones vasculares.
- 19. Acrónimo PHACE : anomalías fosa posterior, hemangiomas, anomalías arteriales, defectos Cardíacos y anomalías oculares Dandy Walker.- malformación cística de la fosa posterior. Más del 50% de los pacientes con anomalías cerebrales vasculares desarrollan en los primeros 5 años de vida secuelas neurológicas
- 20. • 80-90% no requieren tratamiento • Expectante: asintomáticos, hemangiomas pequeños, localizados lejos de zonas con posible daño funcional • • Velocidad de crecimiento y zonas peligrosas(PERIORBITARIOS ,SUBGLÓTICO, ANOGENITAL). • CUANDO INTERVENIR: SINTOMATICOS O QUE PONGA EN PELIGRO LA VIDA O FUNCION DE UN ORGANO. • “Tratamiento local para ulceras y sangrado” 5%. • Ulcera-infección-celulitis-septicemia- muerte. • Antibióticos tópicos, lidocaína tópica, desbridar escaras y colocar hidrocoloides o desecantes. • Corticosteroides.
- 21. • Hemangiomas pequeños y bien localizados. • Típicamente punta nasal, labio, mejilla o párpado. • Triamcinolona 3 a 5 mg/kg dosis. De 3 a 5 aplicaciones en intervalos de 6 a 8 semanas. • Precaución: los periorbitales pueden embolizar la arteria – ceguera, necrósis de párpado – corticosteroides tópicos, imiquimod..
- 22. • INDICACION : estrechamiento de la vía aérea, oclusión del campo visual, sangrado intestinal, falla cardiaca. Hasta los 10 meses. • Prednisona o prednisolona 2 a 3 mg/kg X día X 4 a 6 semanas. • Ante recidivas - Continuar 4 a 6 semanas mas. • 90% – buena respuesta. • Aumentar 5 mg x dia mejora el resultado pero aumenta las complicaciones – dudoso. • COLATERALES: facies cushingoide, irritabilidad, reflujo, pérdida de peso y disminución en la ganancia del mismo .
- 23. • Interferon alfa recombinante 2a y 2b es el segundo medicamento usado. • Indicaciones: contraindicaciones de los corticosteroides. • Dosis 2 a 3 millones de U/m2, sc x día. 6 a 12 meses. • El 80% responden. • Acetaminofen o ibuprofeno – premedicación reacción febril. • colateralidades: fiebre, elevación transaminasas, neutropenia y anemia.
- 24. • BLEOMICINA INTRALESIONAL • De 0.3 a 0.6 mg/kg . • Cada 3 semanas - 5 dosis. • Efectos adversos son hipo e hiperpigmentación y cicatriz. • Se recomienda utilizar anexo a otro tratamiento. • QUIMIOTERAPIA. • Vincristina y ciclosporina • Para lesiones que comprometan la vida – vía aérea. • Respuesta 100%, sin rebote al suspenderla. • Segunda opción en algunos países • TERAPIA EMBOLICA • Hemangioma hepático.
- 26. Propanolol 0,5mg/kg/día y progresivamente a 2mg/kg/día. Descartar enfermedad bronquial y cardiológico. Además control de glucemia y la presión arterial.
- 27. TERAPIA LASER ( flashlamp pulsed dye laser) La terapia con laser alivia el dolor y curación. • Controversial, poca penetrancia 0.75 a 1.2 mm dermis. • El hemangioma queda fuera del campo de radiación. • El hemangiona inicia en la dermis media profunda. • Sobre-radiación puede causar ulceras, cicatriz, engrosamiento de la piel, hipopigmentación.
- 28. INFANCIA (FASE PROLIFERATIVA) • Obstrucción visual o subglótica, • Sangrado y ulceración (no revertible a tx topico o sistémico).
- 29. NIÑEZ TEMPRANA (FASE INVOLUTIVA) • Cx es inevitable – cicatriz postulcera, piel acartonada, residuo fibroadiposo. • • Una excisión lenticular con cierre lineal es la primera opción. • También la excisión circular y cierre en bolsa de tabaco en estadios. • INFANCIA TARDIA: • Mejor etapa para retirar residuos.
- 30. • FRENTE: resección circular y cierre en bolsa de tabaco. Mantiene la forma de la ceja. • PARPADO: incidir en el pliegue del tarso . De forma gradual y al borde ciliar. • MEJILLA: resección circular y cierre en bolsa de tabaco. • LABIOS: resecciones graduales – buenos resultados. • OREJA: La oreja protruida es una indicación de resección. • CUELLO: se incide en el sentido de las líneas de tensión . • NARIZ: la incisión que se utiliza es la de rinoplastia abierta quitando piel, tumor y plicando domos.
- 33. • Comunes en el centro de la cara. • > 6-7 años y adultos. • Relacionados a traumas. • De crecimiento rápido y son como una pápula pediculada. • De 6.5 mm en promedio. • La consulta es x un episodio de sangrado. • Tx: curetaje, rasurarlo, fototerapia laser, y o resección de piel total.
- 34. • 1940 – trombocitopenia, anemia y coagulopatia y hemangioma gigante. • Son unifocales • Piel - rojo profundo, tensa edematosa y caliente. Equimosis perilesional. • Trombocitopenia < 10,000/mm³ - riesgo de hemorrafia. • Fibrinógeno bajo, Dimero D alto. • • Dos premisas: no plaquetas, no heparina. • La heparina provoca crecimiento y mas secuestro de plaquetas. • Las plaquetas provocan edema del tumor. • Corticosteroides e interferon son útiles. • La mortalidad es del 20 a 30 %.
- 35. • Angioblastoma. • Similar a hemangioendotelioma tipo kaposi. • • Placa eritematosa con papulas rojizas. • La microscopia – pequeños conglomerados en cañón apiladas y llenas de capilares. • Imágenes y el tratamiento son idénticos a los de KHE(Corticosteroides e interferon) •
- 37. Origen – aberraciones embriogénica (4-6 SDG) y maduración fetal. Muestran un endotelio normal. Origen simple (capilar, arterial, linfático o venoso) o combinado. Los arteriales son de flujo alto. El resto no.
- 38. • TEORIA NEUROVEGETATIVA • Defecto embriológico del SN . Distribución dermatomal. Trigémino comúnmente. Inervación capilar anormal. • Llamado “manchas en vino de oporto” (angioma plano). • Prevalencia de 0.3% sin predominio sexo. • Relacionados a sindromes complejos. • Dx dif - El nevus flammeus neonatorum (manchas en salmon), autosomico dominante, 40-71% neonatos, no Tx.
- 39. MC Convulsiones Parálisis o debilidad en un lado Glaucoma Dificultades de aprendizaje • Region trigéminal. • Secuelas neurológicas - hemiplejia, retraso del desarrollo motor y cognitivo. • Exámem oftalmológico y tonimetria - cada 6 meses hasta cumplir los 2 años- glaucoma y desprendimientos. • MANEJO: cosmético(covermark y dermablend), fotocoagulación excisión e injerto. • Buenos resultados en 80%. 50% se hiperpigmenta otra vez.
- 40. • Descrita por Van Louitzen. • Apariencia azul violeta - se pronuncia a bajas temperaturas o en el llanto. • > tórax y extremidades vs cara y cuello. • La extremidad afectada suele ser hipo o hiperplásica. • Hay flebectasias y telangiectasias, úlceras. • Malformaciones asociadas en 50% • Dx dif: moteado purpureo de las bajas temperaturas,
- 41. • Predominan en la region cervical . • Se asocian a sobrecrecimientos blandos u óseos. • Se detecta 65% al nacimiento y 90% a los 2 años. • Facial – macroquelia, macrootia, macroglosia. • PATOGENIA • El sistema linfático se origina a la 6ta sem de vida. • Teoria - degeneración venosa o de los sacos linfáticos periféricos. • Sacos linfaticos aislados sin comunicación . • Asociado en el 50% Sx de Turner o Noonan. • oculares: proptosis (85%), ptosis (73%), movimientos restrictivos (46%). • Complicaciones – infección y hemorragia.
- 42. • MANEJO: • Antibioticoterápia – Crecimiento abrupto por hemorragia intralesional; cavidad abdominal y retroperitoneo, ojo, parafaringe. No se indican profilácticos. Escleroterápia ; solución salina hipertonica, tetradecil sulfato sódico , alcohol absoluto, bleomicina intralesional 80% efectiva; el OK-432 de streptococo pyogenes A - buenos resultados en macroquistes. • Laser: utilizado en lengua o mucosa oral – argon, neodimium. • Articulos de compresión. • Qx:La resección es el primer método o bien dejar crecer al RN.
- 43. • M vascular mas común. • Masas blandas, compresibles y pulsátiles – valsalva. • Congénitas poco evidentes en la niñez. • Genera Trombosis frecuentes y flebolitos. • • Siguen el patrón de crecimiento. • Por la mañana son firmes y duros por la estasis. • CABEZA Y CUELLO: unilaterales, deformidades infraorbitarias. • COAGULACION: coagulopatía IV localizada (TP prolongado), bajo fibrinógeno (150 a 200mg/dl) y productos de degradación de la fibrina. Plt - 100 a 150,000 cc³. • Sx del nevus gomozo azul – MV cutánea gastrointestinal, cuasa 1 en hemorrágia intestinal crónica. Son lesiones suaves en domo en tronco, palmas y plantas. Mayor en int. Delgado.
- 44. • CONSERVADOR: compresión elástica, aspirina junior, • ESCLEROTERAPIA: Tetradecil sulfato sódico (pequeñas lesiones), las grandes lesiones (anestesia general, fluoroscopio, ethanol el mas común. Otros ethiboc, lipiodol. • Sesiones cada 2 meses,76% obtienen buenos resultados. • LASER: Buenos resultados en lengua y labios, alta recurrencia, la combinación de fotocoagulación y laser ha sido útil en las lesiones de la vía aérea. • QX: Siempre escleroterapía antes de programar cirugía.
- 45. • Las menos frecuentes, las mas agresivas. • Predominio cabeza y cuello, DOFORMANTES. • Teorías: reclutamiento de vasos sanos. • Insuficiencia cardiaca. • El usg doppler confirma el Dx. • RM y arteriografía – plan Qx. • MANEJO : • Embolización del nidus 24 a 48 hrs antes de la cirugía. • • La escleroterapia se usa en los vasos tortuosos de nidos que ya han sido embolizados.
- 46. Estadios clínicos: Estadio I(reposo).- Mancha rojiza, plana , caliente, shunt AV demostrable con Doppler. Estadio II(expansión): igual que el anterior más crecimiento, pulsaciones, frémito y venas tortuosas y dilatadas. Estadio III(destrucción): además cambios distróficos, ulceración, sangrado , dolor persistente o destrucción. Estadio IV(descompensación): incluye insuficiencia cardiaca.
- 47. • Embolización y escleroterápia – controlan la sintomatología. • Las MAV no localizadas - tx con esclero y embolización. • Resección quirúrgica posterior a escleroterapia y embolización. • Es frecuente la resección incompleta – desfigurar al pte.
- 49. • Autosómica dominante • Macrocefalia • Lipomas viscerales o subcutáneos • Aanomalías vasculares (MAV, C y V son un componente menor del síndrome) • Anormalidades esqueléticas. • SNC: hipotonía, retraso mental y convulsiones. • Polipos hamartomatosos en ileon terminal y colon. • Tiroiditis de hashimoto y anormalidades retinianas. • .
- 50. • Proteus – dios griego tomaba cualquier forma para eludir a sus enemigos. • 1988 – criterios dx: lesiones de distribución asimétrica, curso progresivo y ocurrencia esporádica. • Se dice ser resultado de un gen letal que sobrevive al mosaicismo. • Crecimiento excesivo de la piel y un desarrollo anormal de los huesos, normalmente acompañados de tumores en más de la mitad del cuerpo. • Pueden haber MAV en extremidades inferiores. • No está presente al nacimiento,
- 51. • Se habla que la mutación del sindrome es un oncogen supresor. • displasia mesodérmica • Lesiones vasculares subcutáneas (fundamentalmente hemangiomas) y encondromas. • Inicio - niñez temprana y mediana. • Hay historia de fracturas diafisiarias por debilitamiento.
- 52. 1900 • Hipertrofia de extremidad tejidos blandos y óseos. • El patrón - muslo lateral, nalga y tórax. • Inicia macular, y progresa a vesículas hemáticas. • Vena de servelle (patonogmónica)- gran vena lateral marginal. • El sistema venoso es anómalo y el linfático hipoplásico, macroquístes, linfocele y linfedema. • • Puede haber tromboflebitis y embolia pulmonar.
- 53. • 1907 • Se presenta al nacimiento, crecimiento simétrico El aumento de las partes blandas es de naturaleza muscular y ósea • Mas en extremidad inferior vs superior. • Tienden a ser una mancha confluente y caliente. • El dx se confirma con la detección de un soplo. • Puede haber insuficiencia cardiaca. • • La embolización es emergente cuando hay falla congestiva y anasarca. • Útil también a mejorar el dolor o cambios isquémicos. • Monitoreo anual y chequeo de longitud de extremidad. • A los 3 a 4 años debe hacerse un usg doppler color.
- 54. Mathes. Plastic surgery, Tomo V, chapter 106 Anormalidades Vasculares. Jennifer J. Marler MD ,John B. Mulliken MD Hemangiomas gigantes hemifaciales y síndrome phace: alteraciones oculares asociadas -Puertas Bordallo. www.oftalmo.com/estrabologia/rev-00/00- 02.htm. Anales de Pediatría Vol.63 Núm. 01, Anales de Pediatría. ISSN:1695-4033, Hemangioendotelioma kaposiforme torácico. Cuatro casos con evolución variable, Por JC López Gutiérrez a, M Patrón Romero b. Tumores vasculares en la infancia. R. López Almaraz. An pediatr (Barc).2010;72(2):143. Tratamiento del hemangioma infantil con propranolol. R. Sánchez Pérez. Servicio de Pediatría,Hospital Universitario Santa María del Rosell, Cartagena, España. 2009.
