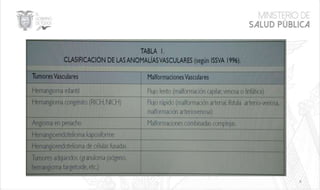
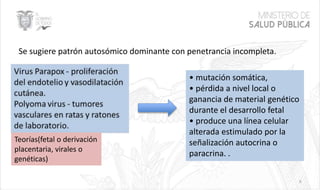
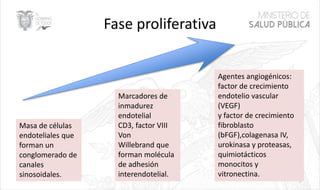
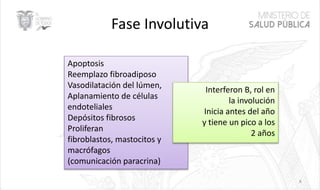
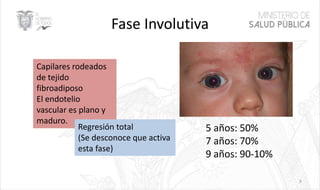
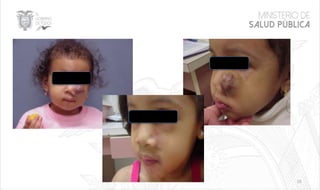
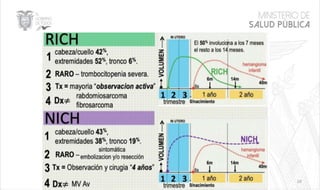
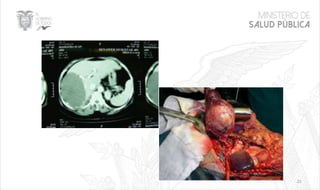
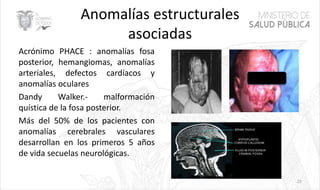
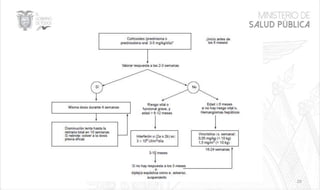
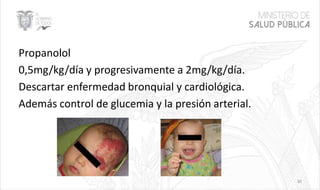
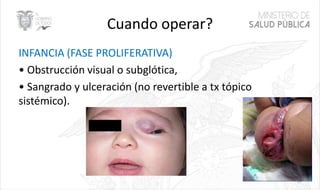
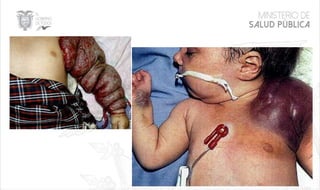
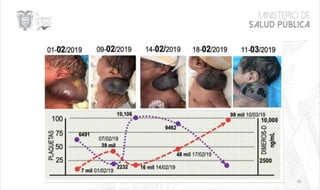
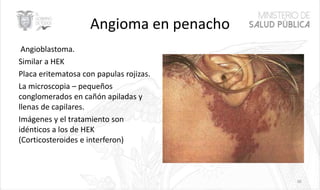
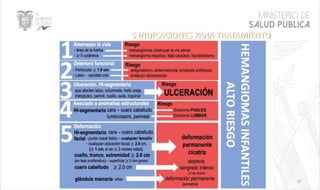
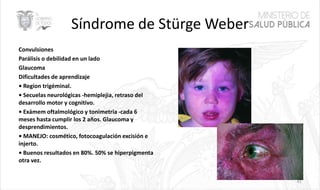
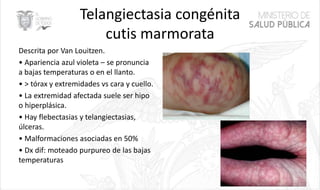
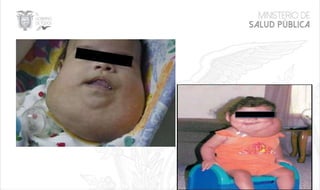
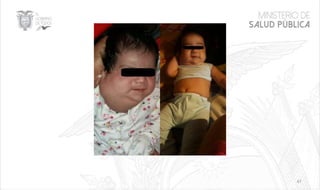
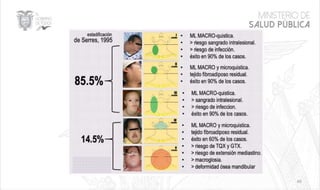
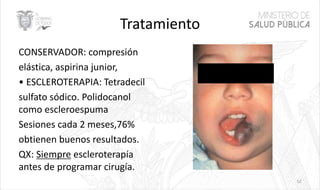
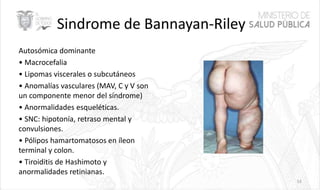
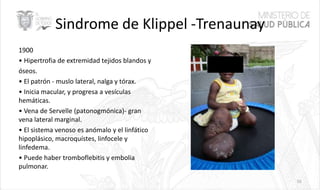
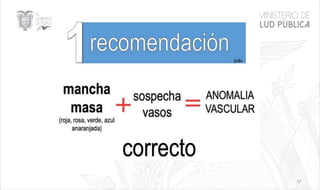
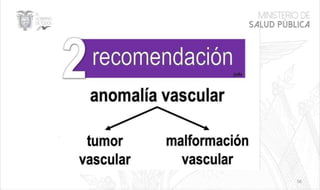
Este documento resume las principales características de las malformaciones vasculares en pediatría. Describe el hemangioma infantil, su patogénesis, fases de crecimiento y regresión, manifestaciones clínicas y tratamientos. También cubre otras malformaciones como las capilares, linfáticas y síndromes asociados como Stürge Weber. El documento ofrece una guía para el diagnóstico y manejo de estas afecciones en niños.