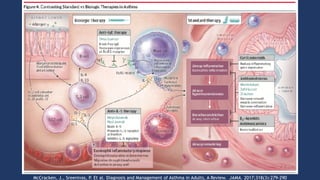
El documento aborda el asma como una enfermedad respiratoria crónica caracterizada por la inflamación de las vías respiratorias, con síntomas como sibilancias, disnea y opresión en el pecho. Se detalla la fisiopatología, diagnóstico y métodos de evaluación, incluyendo espirometría y pruebas de alergia, además de los criterios para un manejo adecuado del asma mediante el uso de medicamentos y medidas no farmacológicas. Se concluye que el tratamiento efectivo implica una combinación de corticosteroides inhalados y la identificación de factores ambientales que agravan la enfermedad.









![Historia de síntomas respiratorios
[sibilancias, disnea, opresión en el pecho, tos]
• Generalmente 1 o más
• Varían en tiempo e intensidad
• Ocurren o empeoran durante la noche o al despertar
• Desencadenantes: infecciones virales, ejercicio,
risa, alérgenos, cambio de clima, aire frío, humo,
aromas intensos.
• Se presentan o empeoran con infecciones virales
Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention (2018 update)](https://image.slidesharecdn.com/asmaslideshare-180727192618/85/ASMA-10-320.jpg)


![Espirometría
✓Confirma la limitación en el flujo de aire
• Razón FEV₁/FVC reducido (valor normal: >0.75-0.80 en adultos)
• FEV₁ reducida [estándar de oro]
FEV1 70 a 99 %: obstrucción leve
FEV1 50 a 69 %: obstrucción moderada
FEV1 35 a 49 %: obstrucción severa
FEV1 menor a 35 %: obstrucción muy severa
Fanta, C., Fletcher, S. Diagnosis of asthma in adolescents and adults. UpToDate, 2011
Expert Panel Report-3 Guidelines for the Diagnosis and Management of Asthma. National Asthma Education and Prevention Program (2007)
Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention (2018 update)](https://image.slidesharecdn.com/asmaslideshare-180727192618/85/ASMA-13-320.jpg)