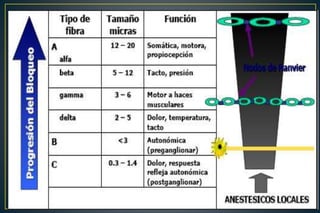
1. El documento describe los aspectos anatómicos y fisiológicos relevantes para la realización de una anestesia espinal exitosa, incluyendo la anatomía de la médula espinal, el liquido cefalorraquídeo y los nervios raquídeos.
2. Explica los pasos para realizar correctamente un bloqueo subaracnoideo, como la preparación, posicionamiento, proyección y punción del paciente.
3. Detalla los efectos fisiológicos de la anestesia espinal, como el