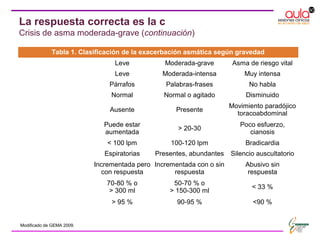
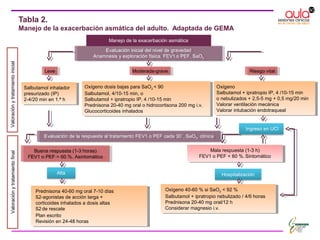
La paciente acude a consulta por empeoramiento de su asma. Presenta tos persistente, disnea y opresión torácica a pesar de usar terbutalina varias veces al día. La exploración revela sibilancias y un PEF del 65% del máximo. Se trata de una exacerbación moderada-grave del asma desencadenada por una infección respiratoria. Se inicia tratamiento con salbutamol inhalado y corticoides orales.







![Definición de agudización asmática. Diagnóstico diferencial
•Episodios rápidamente progresivos de disnea, tos, sibilancias, dolor
torácico o combinación de estos síntomas.
•Se caracterizan por disminución del flujo espiratorio medible con pruebas
de función pulmonar (volumen forzado espirado en el primer segundo
[FEV1] o PEF).
•La gravedad de la exacerbación determina el tratamiento.
•Es esencial hacer una rápida evaluación inicial del paciente.
•Realizar diagnóstico diferencial con crisis de ansiedad, reagudización de
EPOC, tromboembolismo pulmonar y cuerpo extraño en vías respiratorias,
entre otros.
•Una adecuada anamnesis y exploración nos facilitan el diagnóstico de
asma.](https://image.slidesharecdn.com/casoclinico-160119085509/85/Caso-clinico-3-8-320.jpg)















![Bibliografía recomendada
• Papadopoulos NG, Christodoulou I, Rohde G, Agache I, Almqvist C, Bruno A, et al.
Viruses and bacteria in acute asthma exacerbations--a GA2
LEN-DARE systematic
review. Allergy 2011;66(4):458-68.
• GEMA 2009 [Internet]. [citado 2 de enero de 2013]. Recuperado a partir de:
http://www.gemasma.com/images/stories/GEMASMA/Documentos/GEMA
%202009/index.html.
• Global Initiative for Asthma [Internet]. [citado 2 de enero de 2013]. Recuperado a partir
de: http://www.ginasthma.org/.
• Consenso_ASMA.pdf (objeto application/pdf) [Internet]. [citado 2 de enero de 2013].
Recuperado a partir de: http://www.neumosur.net/files/consenso_ASMA.pdf.](https://image.slidesharecdn.com/casoclinico-160119085509/85/Caso-clinico-3-26-320.jpg)
