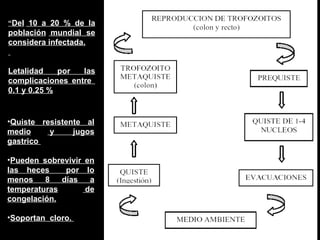
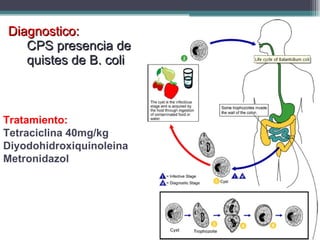
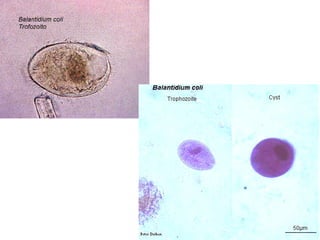
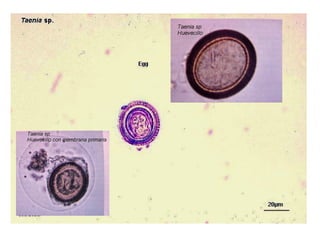
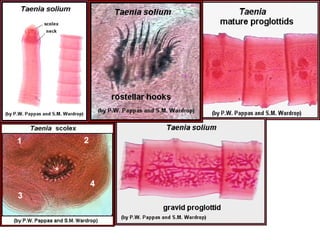
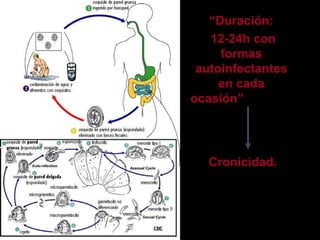
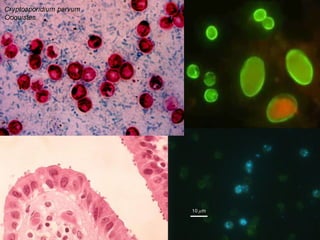
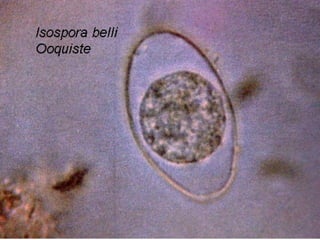
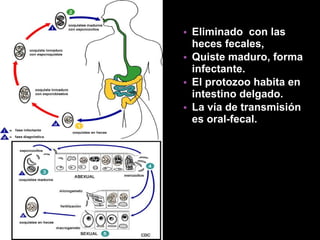
El documento proporciona información sobre parásitos intestinales como Entamoeba histolytica, Giardia lamblia y Ascaris lumbricoides. Describe sus ciclos de vida, síntomas, diagnóstico y tratamiento de las infecciones que causan. La amibiasis puede ser asintomática o causar diarrea sanguinolenta, y se diagnostica mediante el examen de heces. La giardiasis puede causar diarrea acuosa y malabsorción, y se diagnostica hallando quistes o trofozoitos en muestr