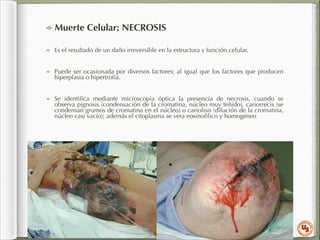
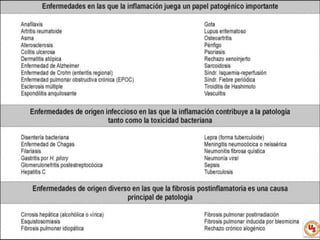
El documento aborda el daño y muerte celular, describiendo los distintos tipos de agentes etiológicos y sus efectos en la célula, que pueden conducir a su adaptación o muerte. Se exploran fenómenos como la necrosis, apoptosis y la inflamación como respuestas del organismo ante agresiones, así como los mecanismos de adaptación celular. Además, se destaca la importancia de las proteínas de choque térmico y la respuesta inflamatoria en la reparación del tejido dañados.