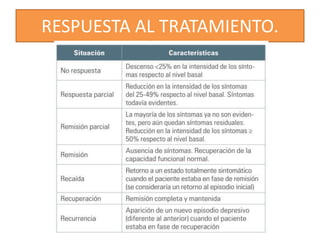
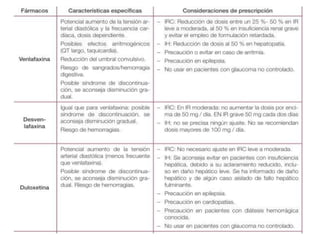
Este documento describe la depresión como un conjunto de síntomas afectivos, cognitivos, volitivos y somáticos que afectan globalmente la salud psíquica y física de una persona, con un énfasis especial en la esfera afectiva. La depresión puede afectar a personas de cualquier edad, aunque es más común entre los 15 y 45 años, y se prevé que aumente su prevalencia. El tratamiento de la depresión debe ser integral, abordando los factores psicosociales y biomédicos, así como proporcionar apoyo